不同时间段结肠镜检查效果分析
2021-11-05陈金海陈进忠厦门大学附属第一医院内镜中心福建厦门361001
陈金海 陈进忠 厦门大学附属第一医院内镜中心 (福建 厦门 361001)
内容提要: 目的:比较患者于不同时间段接受结肠镜检查的检查效果。方法:回顾性分析2019年5月于厦门大学附属第一医院内镜中心行结肠镜检查的511例患者的检查效果。在同样的肠道准备方案条件下,按患者接受结肠镜的时间段将患者分成2组,即A组(于8:00~9:59接受结肠镜检查的患者,n=239)和B组(于10:00~11:59接受结肠镜检查的患者,n=272)。比较2组患者的肠道准备质量、息肉检出率及腺瘤检出率。结果:A组患者的平均肠道准备评分(Boston评分)为(8.33±1.08)分,B组的平均肠道评分(Boston评分)为(7.84±1.33)分,2组肠道评分的差异有统计学意义,P<0.05;A组的息肉检出率为43.1%,B组的息肉检出率为32.4%,2组息肉检出率的差异有统计学意义,P<0.05;A组的腺瘤检出率为28.9%,B组的腺瘤检出率为16.5%,两组腺瘤检出率的差异有统计学意义,P<0.05。结论:同样的肠道准备方案条件下,于8:00~9:59接受结肠镜检查患者的检查效果优于10:00~11:59接受结肠镜检查的患者。
根据《2015年中国癌症统计》,结直肠癌是中国发病率和病死率排名第五的最常见癌症[1]。结肠镜检查是结肠癌筛查、发现癌前病变的重要方法。结肠腺瘤检出率是评价结肠镜检查质量良好的客观指标[2],肠道准备是影响肠腺瘤检出率的重要因素[3]。研究表明,不充分的肠道准备可导致腺瘤漏诊率增加[4]。因此,充分的肠道准备是高质量结肠镜检查的基础。笔者在临床工作中发现,用同样的方法肠道准备后,不同的检查时间段的患者肠道准备效果并不一致。本研究旨在探讨应用同样的方法进行肠道准备后,于不同时间段接受结肠镜检查时患者肠道准备质量的效果,以期在临床工作中根据患者结肠镜预约时间的不同个体化指导患者进行肠道准备,获得良好的结肠镜检查效果。
1.资料与方法
1.1 临床资料
对厦门大学附属第一医院内镜中心2019年5月接受结肠镜检查的患者进行回顾性分析。制定以下病例排除标准:(1)年龄>65岁,<18岁的患者;(2)便秘患者;(3)既往腹部手术史患者;(4)肠梗阻病史患者;(5)消化道出血患者;(6)严重心血管疾病及糖尿病患者;(7)未获得病理结果者;(8)结肠镜检查失败者;(9)退镜时间<6min者。最终纳入511例患者。
1.2 方法
回顾性分析纳入患者的结肠镜检查摄影图片、检查结果及病理检查结果。所有检查均使用OLYMPUS CFHQ290AL结肠镜,OLYMPUS CV-290处理器和OLYMPUS CLV-290SL光源进行。所有参加回顾分析的人员都接受了8min的波士顿肠道准备量表教育视频的培训,并在培训网站上完成了在线评估通过考核。按高级,中级和初级划分内镜医师的资历(终身结肠镜检查经验>10,000例的为“高级”,5000~10,000例的“中级”,1000~5000例的“初级”)。所有纳入患者的检查内镜医师均为中级或者高级。
对患者的肠道准备进行波斯顿评分,并记录有无息肉及腺瘤检出。所有患者均为上午8:00~11:59行结肠镜检查。肠道准备方法:检查前1d 19:00(餐后半个小时)口服50%硫酸镁溶液80mL,19:30口服糖盐水500mL;检查当天早上5:00再次口服50%硫酸镁溶液80mL,5:30口服糖盐水500mL。对纳入的患者根据检查时间分成2组,A组即8:00~9:59接受结肠镜检查的患者;B组即10:00~11:59接受结肠镜检查的患者。根据制定的排除标准,最终纳入A组患者239例,纳入B组患者272例。对纳入患者的结肠镜检查摄影图片逐一进行回顾性观察,并进行肠道准备的Boston评分,记录有无息肉检出。对于有息肉检出的患者检索最终息肉活检或切除后的病理检查结果,记录是否为腺瘤性息肉[5]。
1.3 统计学分析
所有数据采用SPSS 26.0统计学软件进行分析,正态分布资料表示为±s,计量资料的比较采用独立样本t检验,计数资料的比较采用χ2检验,P<0.05为差异有统计学意义。
2.结果
2.1 A组与B组一般资料对比
共收集患者511例,其中A组239例,平均年龄48.97岁,男性患者112例(46.9%);B组272例,平均年龄47.2岁,男性患者125例(46%)。两组间的年龄、性别比例差异无统计学意义,P>0.05,见表1。

表1. A组与B组一般资料对比
2.2 A组与B组患者肠道准备评分、息肉检出率、腺瘤检出率的比较
A组患者的平均肠道准备评分为(8.33±1.08)分,B组的平均肠道准备评分为(7.84±1.33)分,两组肠道准备评分的差异有统计学意义,P<0.05;A组的息肉检出率为43.1%,B组的息肉检出率为32.4%,两组息肉检出率的差异有统计学意义,P<0.05;A组的腺瘤检出率为28.9%,B组的腺瘤检出率为16.5%,两组腺瘤检出率的差异有统计学意义,P<0.05,见表2。

表2. A组与B组患者肠道准备评分、息肉检出率、腺瘤检出率的比较
3.讨论
良好的肠道准备是高质量结肠镜检查的重要前提,肠道准备不足时可导致漏诊率的增加。硫酸镁是国内指南推荐的临床中常用的肠道准备药物之一[6]。有研究表明分次口服泻药物能够取得更好的肠道准备效果[7]。本中心采取分两次口服硫酸镁,每次40g,同时饮水500mL的方法进行肠道准备,多数患者取得满意的肠道准备效果。
有研究表明,肠道黏膜的清洁程度与最后一次肠道准备和结肠镜检查开始之间的时间间隔相关,最后一次肠道准备后3~5h行结肠镜检查肠道准备效果较好[8]。本研究中,末次肠道准备与结肠镜检查开始之间的时间间隔2~6h,A组患者间隔2~4h,B组患者间隔4~6h。应用Boston评分系统对两组肠道准备效果进行评价,A组肠道准备评分高于B组。该结果提示,末次肠道准备后的2~4h进行结肠镜检查比于末次肠道准备后4~6h进行肠道检查能获得更加满意的肠道准备效果。因此,有必要将患者的结肠镜检查时间安排在肠道准备后的2~4h这个时间段内。而目前多数医院只是根据患者预约常见检查的时间为上午或者是下午指导患者在两个时间点口服肠道准备药物,未在更短的时间段内细化指导患者口服泻药。本研究提示,为取得更加理想的肠道准备效果,可根据患者预约的时间段细化口服肠道准备药物的时间点,如将预约早上10:00~11:59行结肠镜检查患者的第二次口服药物定在7:30。
充分的肠道准备对可以为结肠镜检查供良好的检查视野(见图1),对于成功进行结肠镜检查、发现小的病变(见图2)至关重要。不充分的肠道准备(见图3)可能遗漏小的息肉,增加漏诊率。有研究表明不充分的肠道准备结肠腺瘤漏诊率可高达42%~48%[9]。本研究中B组的息肉检出率比A组的息肉检出率低10.7%,经统计学分析差异有统计学意义。用于评价结肠镜检查质量的腺瘤检出率,A组比B组高了12.4%,2组差异存在统计学差异。一项纳入314872例结肠镜检查的大宗研究表明,高质量的结肠镜检查,结肠腺瘤检出率应>20%。否则,在下次结肠镜检查前发生结肠间期癌的风险显著增加[10]。A组的腺瘤检查率为28.9%总体上完成了较高质量的结肠镜检查,但是B组患者的腺瘤检出率仅为16.5%,并未取得满意的结肠镜检查效果。本研究中,A组和B组将影响腺瘤检出率的盲肠到达率、退镜时间、操作医师经验水平控制在同一水平。因此,导致B组患者较低的腺瘤检出率与该时间段患者较低的肠道准备质量相关。

图1. 良好的肠道准备
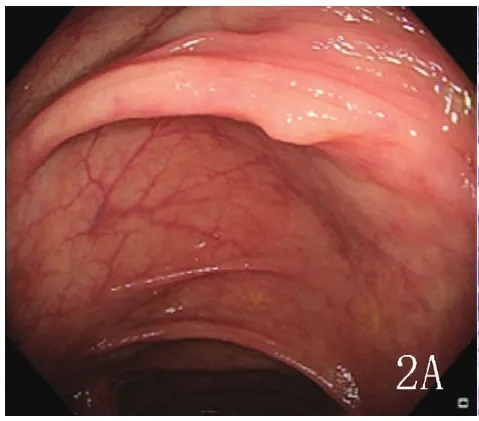
图2. 2A良好的肠道准备有助于发现小息肉

图2. 2B为2A息肉切除的病理图,证实为管状腺瘤

图3. 不充分肠道准备影响观察
综上所述,同样的肠道准备方案条件下,8:00~9:59接受结肠镜检查患者的肠道准备质量、息肉检出率及腺瘤检出率明显高于10:00~11:59接受结肠镜检查的患者。究其原因,可能是末次服用泻药时间与结肠镜检查开始时间的差异所致,因此在实际临床工作中,可以对于预约不同时间段检查的患者采取个体化的肠道准备方案,以期获得高质量的结肠镜检查效果。
