可吸收胶原膜与颗粒状异种骨在下颌后牙区水平骨增量中的应用
2021-11-05孟兆理贾相斌周慧霞朱秀锋常晓峰
孟兆理, 贾相斌, 周慧霞, 朱秀锋, 常晓峰
(西安交通大学口腔医院种植科,陕西 西安 710004)
牙齿拔除后6 个月, 牙槽嵴水平向吸收可达29%~63%[1],因此,进行种植修复时常面临牙槽骨宽度不足的问题。 引导骨再生(GBR)技术能够实现骨增量效果的长期稳定,并且有利于维护种植体周围软硬组织健康[2-3]。 目前,使用可吸收胶原膜与颗粒状异种骨进行GBR 的术式已经过文献证实, 并且被临床医生广泛使用[4],但相关的临床研究多集中在前牙区, 而下颌后牙区种植同期GBR 的报道较少。 同时,由于下颌后牙区存在较厚的骨皮质、颊侧肌肉的压力等因素, 在该区域行GBR 较前牙区的难度更大。 为此,本研究收集下颌后牙区种植GBR病例的影像学资料并进行回顾性分析,评估可吸收胶原膜与颗粒状异种骨在下颌后牙区水平骨增量中的临床效果,以期为临床工作提供参考。
1 资料和方法
1.1 研究对象
收集 2016 年 6 月—2019 年 6 月在西安交通大学口腔医院种植科就诊的患者资料。 纳入标准:①年龄大于18 岁;②单颗下颌前磨牙或磨牙缺失;③牙齿缺失6 个月以上; ④已完成种植体植入、同期颊侧GBR 手术;⑤种植体三维位置良好;⑥仅使用 Bio-Gide 膜、Bio-Oss 骨粉行 GBR;⑦术前、术后即刻、术后6~8 个月的CBCT 资料齐全。 排除标准:①存在未经控制的系统性疾病、牙周病;②种植同期行骨劈开或舌侧GBR;③种植位点曾行骨增量术或位点保存术;④CBCT 资料不全或影像模糊。
最终纳入了33 例患者的临床资料, 其中下颌第一前磨牙2 例、第二前磨牙14 例、第一磨牙17 例。所有患者术前均签署知情同意书,外科手术由同一名经验丰富的医生完成。
1.2 材料
Bego S-Line 或Osstem TSⅢ种植体(直径:前磨牙为 3.5~4.1 mm, 第一磨牙为 4.5 mm; 长度:8.5~11.5 mm);Bio-Oss 骨 粉 、Bio-Gide 可 吸 收 胶 原 膜(Geistlich 公司,瑞士)。
1.3 治疗过程
1.3.1 术前准备 术前30 min 每位患者口服阿莫西林胶囊0.5 g,复方氯己定含漱液含漱2 次,每次2 min。
1.3.2 外科阶段 术区使用阿替卡因进行局部浸润麻醉,于缺牙区牙槽嵴顶行水平切口,辅以邻牙龈沟切口,于近中邻牙处避开龈缘、龈乳头做垂直切口,翻全厚瓣。 在正确的三维位置植入种植体后,纳入的病例均在种植体颈部区域出现螺纹暴露,使用球钻于颊侧骨壁去皮质化,用刮骨器在术区收集自体骨屑覆盖螺纹, 随后填入Bio-Oss 骨粉、 覆盖Bio-Gide 膜。 充分减张后,可吸收线间断缝合创口,潜入式愈合。术后冰敷术区2 d,静滴抗生素3 d,复方氯己定含漱液漱口,术后10~14 d 拆线(图1)。
1.3.3 修复阶段 6~8 个月后,患者完成二期手术、种植印模及单冠修复。
1.4 影像学评估
1.4.1 CBCT 检查 所有患者均在术前、 术后即刻、术后 6~8 个月进行 CBCT 检查(i-CAT 公司,美国)。拍摄参数:120 kV,5 mA,体素 0.25,曝光时间 4 s。
1.4.2 数据处理 将患者术前、术后即刻、术后6~8 个月的CBCT 数据导入mimics 软件, 对骨组织进行三维重建,剪裁后保留种植区及近远中邻牙,通过人工修正功能对模型边缘作进一步调整。 拟合3 组CBCT 的重建数据,沿种植体长轴制作垂直于牙弓的颊舌向横截面, 测量牙槽骨颊侧轮廓的变化(图 2)。
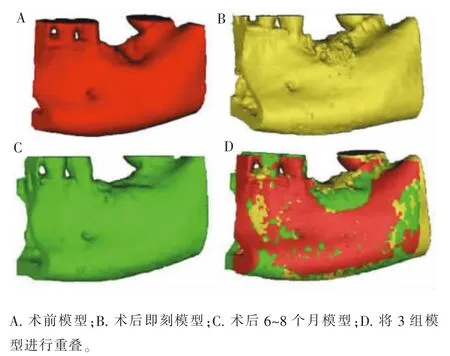
图2 术前、术后即刻及术后6~8 个月CBCT 资料经三维重建并拟合Figure 2 Three-dimensional reconstruction and superimposition of the CBCT datasets before surgery, immediate postsurgery, and 6-8 months after surgery
1.4.3 测量方法 ①垂直于种植体长轴分别测量种植体平台根方0、3、6、9 mm 处种植区术前的牙槽嵴宽度(BW0、BW3、BW6、BW9)。 ②在种植体平台根方0、3、6 mm 处制作垂直于种植体长轴的直线,该线与术前、术后即刻、术后6~8 个月的颊侧骨轮廓线的交点分别为 A、B、C, 测量 AB、BC、AC 的长度,作为不同高度处水平向的植骨量、吸收量、成骨量(图 3)。③测量 AB、AC 时,术后即刻或术后 6~8 个月骨轮廓若位于术前骨轮廓的颊侧 (骨量增加),记录为正数,若位于术前骨轮廓的舌侧(骨量减少),记录为负数;测量BC 时,术后6~8 个月的骨轮廓若位于术后即刻骨轮廓的舌侧,记录为正数,若位于术后即刻轮廓线的颊侧,记录为负数。 ④所有测量由1 人完成,每次测量间隔1 周,测量3 次取平均值录入。
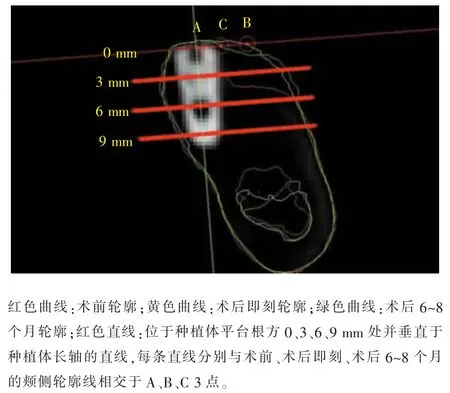
图3 术前、 术后即刻及术后6~8 个月CBCT 资料经重建后的拟合及数据测量Figure 3 The superimposition and measurement of the CBCT datasets after reconstruction before surgery, immediate post-surgery and 6-8 months after surgery
1.5 统计学分析
使用SPSS 25.0 软件进行数据分析,结果用均数±标准差()表示,统计资料满足正态性、方差齐性时,使用独立样本t 检验及单因素方差分析,不满足时则使用非参数检验(Mann-Whitney U 检验)。对于所有统计结果,P<0.05 时认为差异具有统计学意义。
2 结果
本研究共纳入33 例患者的临床资料, 其中前磨牙组 16 例,男性 7 例,女性 9 例,平均年龄(42.00±15.50)岁;磨牙组 17 例,男性 4 例,女性 13 例,平均年龄(38.71±11.80)岁。 所有患者术区软组织愈合良好,未出现伤口开裂、感染等异常。 术后6~8 个月的CBCT 结果显示,所有种植体骨结合良好,种植体颊侧骨板完整。
比较术前的牙槽嵴宽度后发现,前磨牙组种植体平台处牙槽嵴宽度[(3.90±0.83) mm]小于第一磨牙组[(4.28±0.83) mm],但差异未见统计学意义(P=0.199);而在种植体平台根方 3、6、9 mm 处,第一磨牙组牙槽嵴宽度均大于前磨牙组,且差异具有统计学意义(表 1,P<0.01)。

表1 前磨牙组与第一磨牙组不同高度处的术前牙槽嵴宽度Table 1 Preoperative alveolar ridge width at different vertical levels between premolar and first molar groups
术前、术后即刻及术后6~8 个月CBCT 资料重建、拟合后的数据显示,前磨牙组及第一磨牙组在种植体平台根方 0、3、6 mm 处水平向的植骨量(AB)、吸收量(BC)、成骨量(AC)差异均无明显统计学意义(表2)。 对同一组内不同高度处 AB、BC、AC进行比较时发现, 无论前磨牙组还是第一磨牙组,在种植体平台根方0、3 mm 处AB 与BC 均显著大于 6 mm 处(P<0.05),而不同高度处的 AC 差异无统计学意义(P>0.05)。 详见图 4。
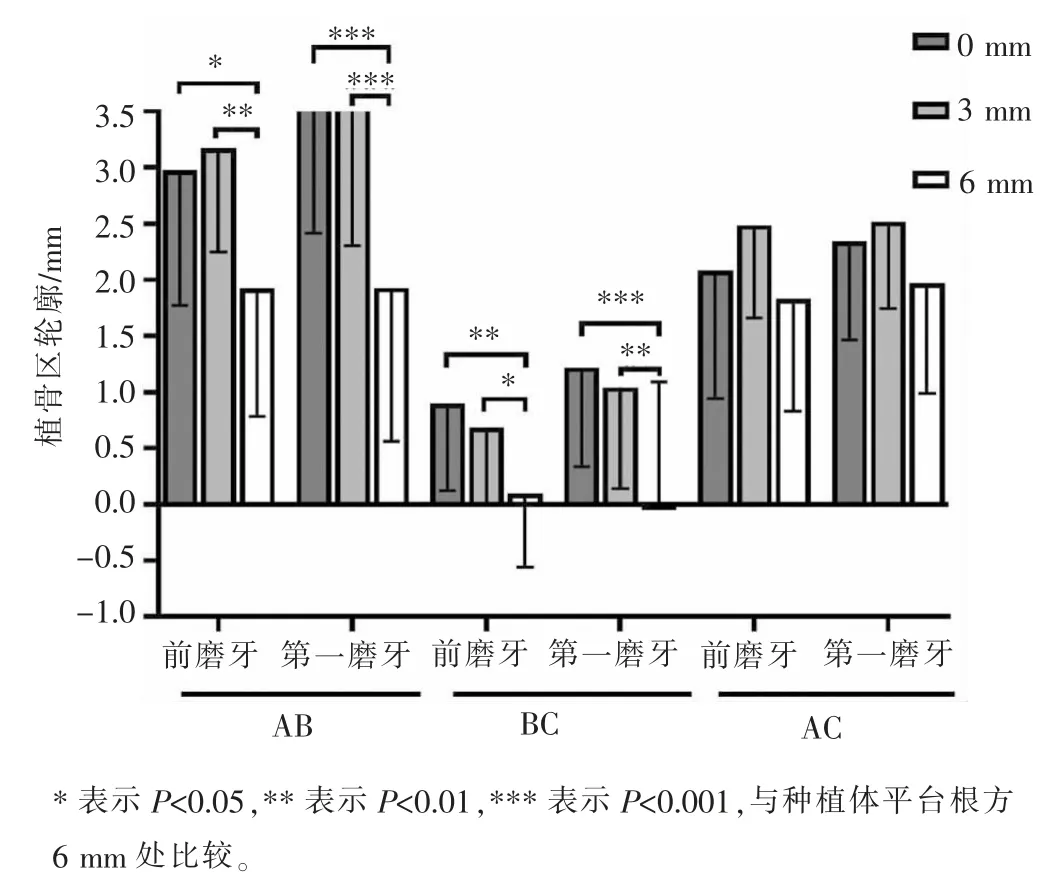
图4 不同高度处的轮廓变化Figure 4 Contour alteration at different vertical levels
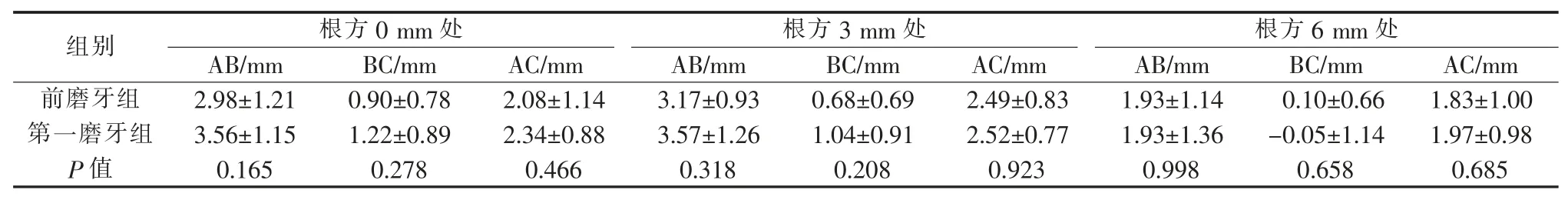
表2 前磨牙组与第一磨牙组不同高度处植骨区轮廓的变化Table 2 The contour alterations of bone graft area at different vertical levels in premolar and first molar groups
在2 种系统种植体之间(BEGO-Sline 21 枚,Osstem TSⅢ12 枚),不同高度处术前牙槽嵴宽度差异无统计学意义(P>0.05),除种植体平台根方6 mm处植骨量 (AB) 发现差异具有统计学意义之外 (P=0.043), 其余高度处 AB、BC、AC 差异均无统计学意义。
3 讨论
经典的GBR 原则包括初期的创口关闭、 血管形成、空间的创造/维持、血凝块及种植体的稳定[5]。
创口无张力地初期关闭有利于愈合,降低伤口开裂的风险,这需要根据骨增量术式及植骨量的多少合理进行切口设计与松弛减张。 本研究均使用角形瓣,并通过切开颊侧瓣的骨膜进行减张,其中在颏孔近中处做垂直切口时利于暴露术区,应避免切口过长损伤颏神经的分支;有4 例下颌第二前磨牙区种植GBR 的患者,颏孔距牙槽嵴顶9~12 mm,术中钝性游离出颏神经,减张切口避开以颏神经为中心、半径约5~6 mm 的弧形区域,患者均未出现术后的感觉异常[6]。对于减张切口的深度,Romanos[7]建议应将其控制在 1~3 mm。 Iwanaga 等[8]在冰鲜标本的下颌后牙区、距牙槽嵴顶约10 mm 处制作减张切口时, 于骨膜外侧及附近脂肪组织中发现下唇动脉,其平均直径为(2.72±0.26) mm,大约在第一磨牙与第二磨牙之间,下唇动脉最贴近骨膜。 虽然该研究中样本的数量、人种、年龄、牙槽嵴萎缩程度等可能与本研究中的临床患者存在一定差异,但也提醒我们在下颌后牙区颊侧瓣做减张切口时,伤口不宜过深,仅切开骨膜实现松弛即可。
关于去皮质化是否有利于GBR 的成骨, 目前仍有争议[9],但许多学者认为去皮质化利于释放出骨髓内的血管原细胞、成骨细胞,促进血管形成及骨基质的合成[5,10]。 Danesh-Sani 等[11]在下颌 GBR 的随机对照研究中发现,是否去皮质化对新骨形成无显著影响(P=0.13),但去皮质化组成骨区的微血管数量更多(P=0.01)。 因此,我们仍建议在 GBR 术中进行去皮质化,尤其在多为Ⅱ类骨的下颌后牙区。
在本研究中,患者在植入种植体后,颊侧均出现二壁或三壁型骨缺损, 前磨牙组与第一磨牙组在种植体平台处的术前牙槽嵴宽度分别为(3.90±0.83) mm 与(4.28±0.83) mm(P=0.199),前磨牙组与第一磨牙组在种植体平台根方3~9 mm 处术前牙槽嵴宽度平均为 6.43~10.64 mm 与 7.63~12.40 mm,差异有统计学意义(P<0.01),即第一磨牙组根方的牙槽骨更宽, 但GBR 后前磨牙组与第一磨牙组不同高度处植骨量(AB)、吸收量(BC)、成骨量(AC)之间差异无统计学意义(P>0.05)。在2 种种植系统之间,不同高度处术前牙槽嵴宽度差异无统计学意义(P>0.05),不同高度处(AB、BC、AC),植骨量仅在种植体平台根方6 mm 处的差异有统计学意义 (P=0.043), 这可能是由于2 种系统使用数量不同造成的。 对种植体平台根方0、3、6 mm 处的植骨效果进行比较时发现,在种植体平台根方0、3 mm 处的植骨量平均为2.98~3.57 mm,6 mm 处植骨量平均为1.79~1.93 mm,差异有统计学意义(P<0.05),结合术前不同高度处牙槽嵴宽度可知,GBR 术后种植体平台根方0、3、6 mm 处的牙槽骨宽度仅扩增至骨弓轮廓水平,越靠近根方处,植骨量越少,在种植体平台根方9 mm 处很少出现轮廓的变化,这也是本研究未对此处轮廓进行测量分析的原因。 术后6~8 个月时,在0、3 mm 处的平均吸收量为0.68~1.22 mm,在6 mm处为-0.05~0.10 mm,差异有统计学意义(P<0.05);同时发现,尽管0、3 mm 处植骨量明显大于6 mm 处,但 0、3、6 mm 处平均成骨量分别为 2.08~2.34 mm、2.49~2.52 mm、1.83~1.97 mm,差异无统计学意义(P>0.05),即可吸收胶原膜机械性能不佳[12-14],即使联合使用异种骨颗粒来维持植骨空间,在颊侧肌肉的压力下,冠方的植骨材料在愈合期间仍可发生部分吸收或根向移位,而相比之下,根方区域的植骨材料则较为稳定。
Wessing 等[15]在一项meta 分析中指出,使用胶原膜与颗粒状植骨材料平均可获得(2.27±1.68) mm的水平骨增量;Elnayef 等[16]针对水平骨增量的一项meta 分析显示,GBR 术后平均可获得(3.61±0.27) mm水平向骨增量,经过4~8 个月愈合,平均发生(1.26±0.25) mm 的吸收, 最终水平向成骨平均为 (2.59±0.23) mm,该分析中纳入的临床研究多为前牙区植骨者,但本研究中得到的结果仍与其相近,说明对于二壁或三壁型骨缺损, 可吸收胶原膜与颗粒状异种骨在下颌后牙区GBR 中能够获得平均约2.0~2.5 mm 的水平骨增量,效果可预期。
在临床工作中, 钛网也是可供选择的屏障膜,具有优异的空间维持能力。 但它存在术后暴露的风险,技术敏感性更高。 因此建议仅在邻近骨壁无法提供支撑的不利型骨缺损处或大范围的水平向、垂直向骨增量中使用[13,17]。
对于可吸收胶原膜,体外试验显示:使用胶原膜与颗粒状异种骨时,在植骨区轮廓缝合后即可观察到明显的塌陷,而使用块状异种骨或用膜钉固定胶原膜时,缝合前后的植骨区轮廓较为稳定[18]。同样在临床研究中,块状异种骨相比颗粒状异种骨显示出更加稳定的水平骨增量效果[19-20];Beitlitum 等[21]对下颌后牙区GBR 分阶段植入的病例, 术中用膜钉固定交联胶原膜,获得了3.30~4.29 mm 的水平向增量。 因此,使用可吸收胶原膜在下颌后牙区行GBR时,可通过增加植骨材料的机械稳定性或用膜钉固定胶原膜的方式在愈合早期维持植骨区轮廓的稳定。除了块状骨替代材料外,Cortellini 等[22]报道在骨粉中混合自体血液衍生物 (L-PRF+液态纤维蛋白)可制成黏性骨团, 有利于增加骨粉的机械稳定性,愈合期间植骨材料体积收缩仅为(15.6±6.7)%,这也是于下颌后牙区行GBR 时可考虑使用的一种方式。
本研究也有局限性。第一,虽然CBCT 作为目前相对低剂量、无创、准确的检查方法,并且被广泛用于临床治疗与研究,但在测量评估骨增量或颊侧骨板厚度时也存在一定误差[23-24]。 第二,Li 等[25]曾用半自动分割技术测量上颌前牙区水平骨增量的体积,并对愈合期间相应的体积变化进行计算,而本研究仅在二维层面测量植骨区的轮廓变化。 但本课题组也有以下考虑:种植体颈部骨开裂多出现在颊侧正中处,获取此处的截面具有一定代表性,并且与计算体积相比,二维测量能对不同高度处的轮廓变化进行比较。 第三,种植体负荷后,周围的牙槽骨可能发生一定程度的改建,并且不同的种植系统、连接方式可能也有差异,而本研究没有要求患者负荷1 年以上时再次拍摄CBCT,未来需要行进一步随访。
综上所述,使用可吸收胶原膜与颗粒状异种骨在下颌后牙区行GBR 时, 植骨区冠方的轮廓发生了更大程度的水平向收缩。 对于二壁或三壁型骨缺损, 下颌后牙区 GBR 能够获得约 2.0~2.5 mm 的水平骨增量。
