住院非手术患者工作日与非工作日血糖变异度差异研究
2021-11-04吴孟章黄成伟丁珍贞王翔飞
吴孟章, 黄成伟, 丁珍贞, 王翔飞, 姚 庆
(1. 复旦大学附属中山医院厦门医院心脏内科,福建 厦门 361015; 2. 复旦大学附属中山医院厦门医院信息科,福建 厦门 361015; 3. 复旦大学附属中山医院厦门医院营养科,福建 厦门 361015)
随着我国社会人口老龄化与生活方式的变化,糖尿病逐渐成为一种流行病[1]。1980年流行病学资料显示糖尿病的患病率仅为0.67%[2],2013年流行病学资料则显示18岁及以上人群糖尿病患病率为10.4%[3]。血糖变异度(glycemic variability, GV)是指机体的血糖水平在其高峰和低谷间不断上下起伏的非稳定状态,受各种因素影响。GV可激发炎症因子表达,从而引起胰岛β细胞和周围组织、血管、神经损伤,引起或加重糖尿病慢性微血管及大血管病变[4]。多项研究表明,GV作为糖尿病并发症的独立危险因素,变异程度越大,并发症发生率越高、出现越早,预后越差[5-6]。合理量化GV,有利于开展糖代谢相关临床观察及研究,并更有效的指导患者的血糖管理。
血糖变化与血压变化、交感活动等正常人体节律一样,具有自身的生理节律。GV既包括日内血糖变化,也包括日间血糖变化。血糖平均值(mean blood glucose, MBG)、标准差(standard deviation, SD)和变异系数(coefficient of variation, CV)被广泛用于血糖变异性的量化。其中CV主要用于评价血糖偏离平均水平的离散程度,可消除平均水平不同对变异程度的影响,是日间血糖变异的重要评估参数[4]。目前国内外暂无文献关注工作日与非工作日的日间GV的区别,本研究旨在探索住院患者工作日和非工作日之间GV的差异情况,为临床工作中的血糖管理提供新的切入点及线索。现将相关情况介绍如下。
1 资料与方法
1.1 一般资料
本研究为回顾性研究。选取2020年1月1日—2020年12月31日在复旦大学附属中山医院厦门医院内分泌科住院,且应用北京华益精点生物技术有限公司IGMS-糖尿病信息管理软件系统记录住院期间血糖情况的非手术患者,由营养科经该系统记录提取所有接受血糖监测的人员名单,后加以筛选。收集入选患者的一般资料和临床数据,包括年龄、性别、BMI、血压、实验室检查(空腹C肽、肝肾功能、脂代谢、糖代谢、心肌标志物、尿液检测)、影像学检查(超声心动图)、降糖药物使用情况。本研究经过复旦大学附属中山医院厦门医院伦理委员会批准。
1.2 纳入与排除标准
纳入标准: 年龄18~80岁,第一诊断为糖尿病,经普通门诊确认血糖控制不佳,于工作日收治入院,住院期间应用血糖管理系统记录血糖情况的非手术患者,且上述一般资料和临床数据齐全。
排除标准: 年龄<18岁或>80岁;住院期间接受手术治疗或正处于围手术期的患者(包括传统外科手术及介入手术);合并急性感染、严重创伤的患者;恶性肿瘤患者;围生期女性;急性冠脉综合征或心力衰竭急性发作期患者;急性肾衰竭、严重肾功能不全患者;合并严重糖尿病并发症,如糖尿病酮症酸中毒、高血糖高渗昏迷等的患者;内分泌科系统肿瘤、自身免疫性疾病等应用激素、免疫抑制剂治疗的患者。
1.3 研究方法
每份血糖资料以早餐前、早餐后、午餐前、午餐后、晚餐前、晚餐后、睡前各时间点为行,以住院日期为列,分别罗列每位患者住院期间的所有毛细血管血糖监测值,计算每位患者所有血糖的MBG、SD、CV。变异系数的计算公式: CV=SD/MBG×100%。依照《国务院办公厅关于2020年部分节假日安排的通知》区别工作日与非工作日,分别计算出每位患者工作日、非工作日的上述血糖参数。对比工作日与非工作日血糖CV的区别,同时统计两者血糖CV差别与一系列临床参数之间的相关性。
1.4 统计学方法
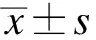
2 结 果
2.1 一般资料分析
由营养科经血糖管理系统记录提取,住院期间接受血糖监测者共295例,依照入排标准,排除数据不足者35例(均为仅有工作日血糖数据的情况),糖尿病急性并发症患者9例(均为糖尿病酮症酸中毒),重症疾病患者3例(多器官功能衰竭1例,重度低钾血症、周期性麻痹合并横纹肌溶解1例,慢性肾脏病5期维持性血液透析1例),非糖尿病患者12例(自身免疫性疾病2例、内分泌系统肿瘤8例、其他内分泌系统疾病2例),恶性肿瘤患者3例(弥漫大B细胞淋巴瘤1例,甲状腺恶性肿瘤1例,结肠恶性肿瘤1例),年龄不符合者1例。最终共纳入住院患者232例。所有患者血糖MBG的均值为(9.58±1.71) mmol/L,血糖SD的均值为(2.92±0.90) mmol/L,血糖CV的均值为(30.32±6.71)%,工作日与非工作日的血糖MBG无明显差异(P=0.085),工作日血糖SD和CV均大于非工作日,且差异存在统计学意义(均P<0.001),见表1。同时,为探索血糖CV的大小与哪些因素相关,对所有入选患者的检验、检查资料进行了分析,统计一系列相关参数情况,包括一般资料、实验室检查、影像学检查、降糖药物使用情况等,见表2中“总体”部分。
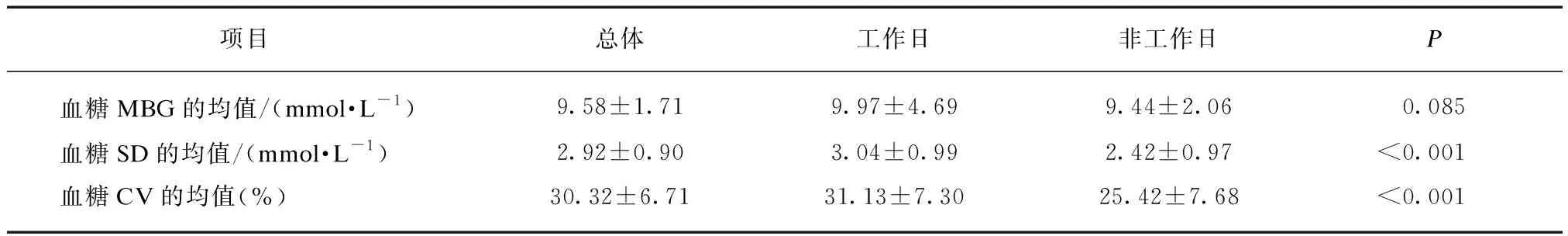
表1 总体GV各参数统计结果Tab.1 Statistical results of each parameter of total glycemic variability
2.2 按工作日血糖变异系数是否大于非工作日分组统计
为了探究工作日血糖CV比非工作日大的临床意义,首先按照工作日血糖CV是否大于等于非工作日血糖CV分为两组。分别统计两组上述参数,基线资料包括年龄、性别、BMI、血压、基础胰岛功能等,均无统计学差异,余指标中唯一具有显著统计学差异的参数为是否应用胰岛素(P<0.05),余参数在两组的对比中均无统计学意义(表2)。
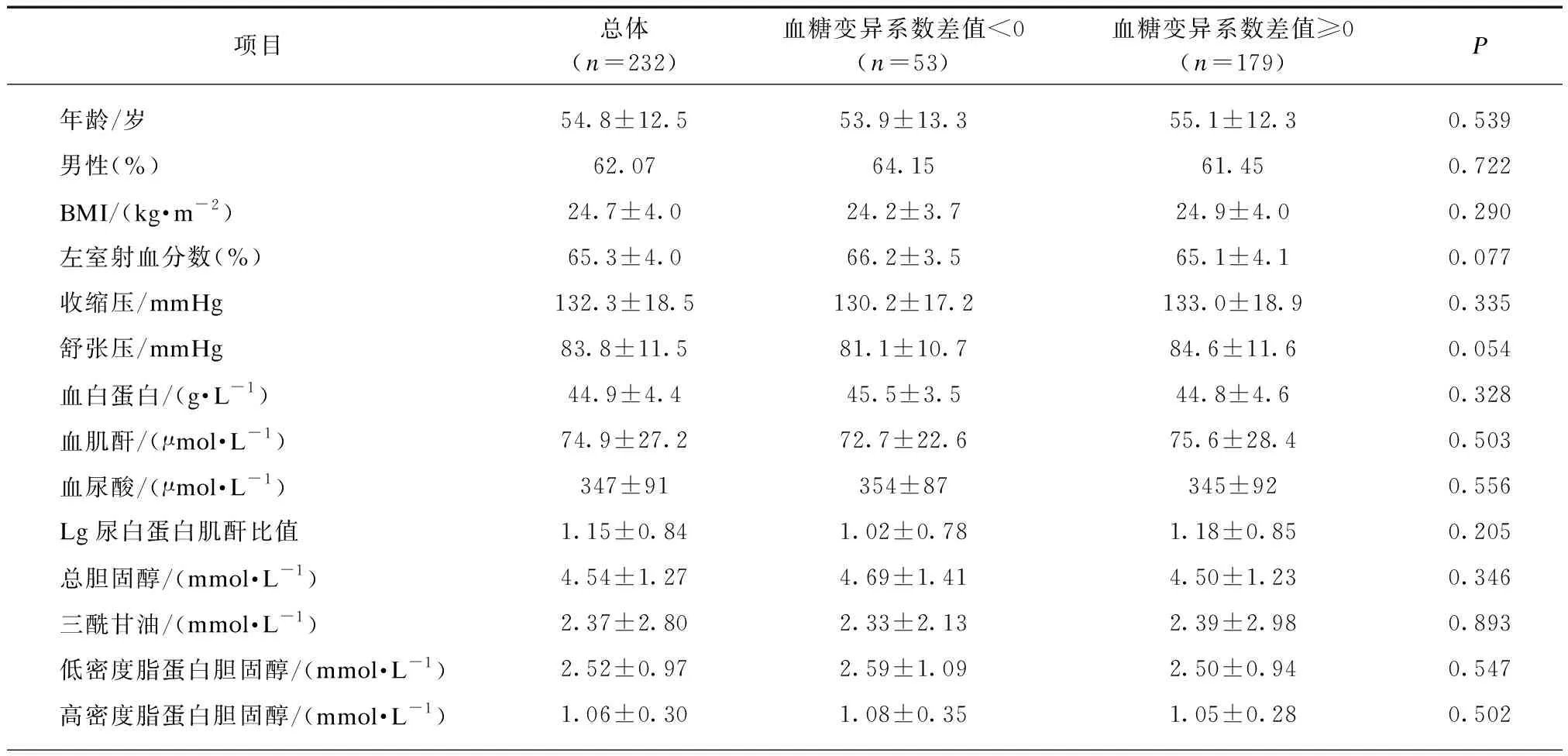
表2 各参数总体统计结果、按血糖变异系数差值<0或≥0分组统计结果Tab.2 Total statistical results of each parameter, and group statistical results according to the difference of glycemic coefficient of variation <0 or ≥0

续表
2.3 按二者血糖变异系数差值绝对值的中位数进行分组统计
从另一角度出发,无论差值正负,工作日与非工作日血糖CV之间的差异越大,越能够体现日间血糖的差异。故拟将所有差值均取绝对值,消除差值正负的影响(图1)。依照所有差值绝对值的中位数(M=6.15%)进行划分,分别统计上述参数。基线资料方面两组均无统计学意义,而在尿白蛋白肌酐比值、HbA1c差异有统计学意义(P<0.05),见表3(总体各参数同表2,此处省略;部分无统计学意义参数省略未列出)。
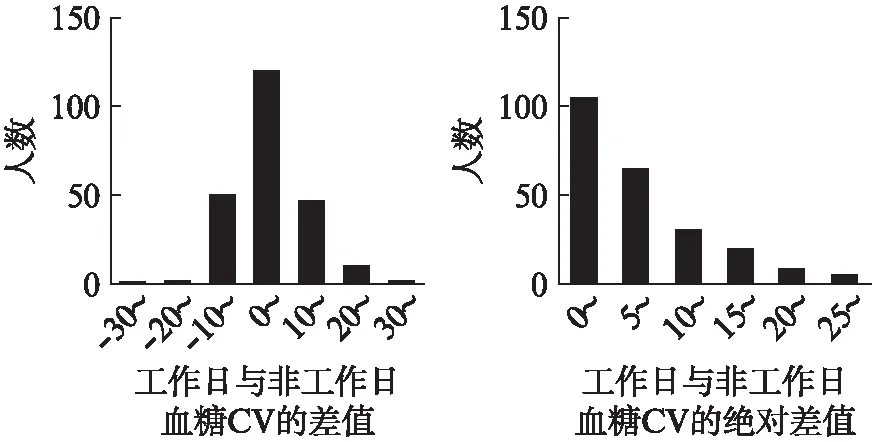
图1 工作日与非工作日血糖变异系数之差和二者绝对差值的分布情况Fig.1 The difference of the glycemic coefficient of variation between working days and non-working days and the distribution of the absolute difference between the two
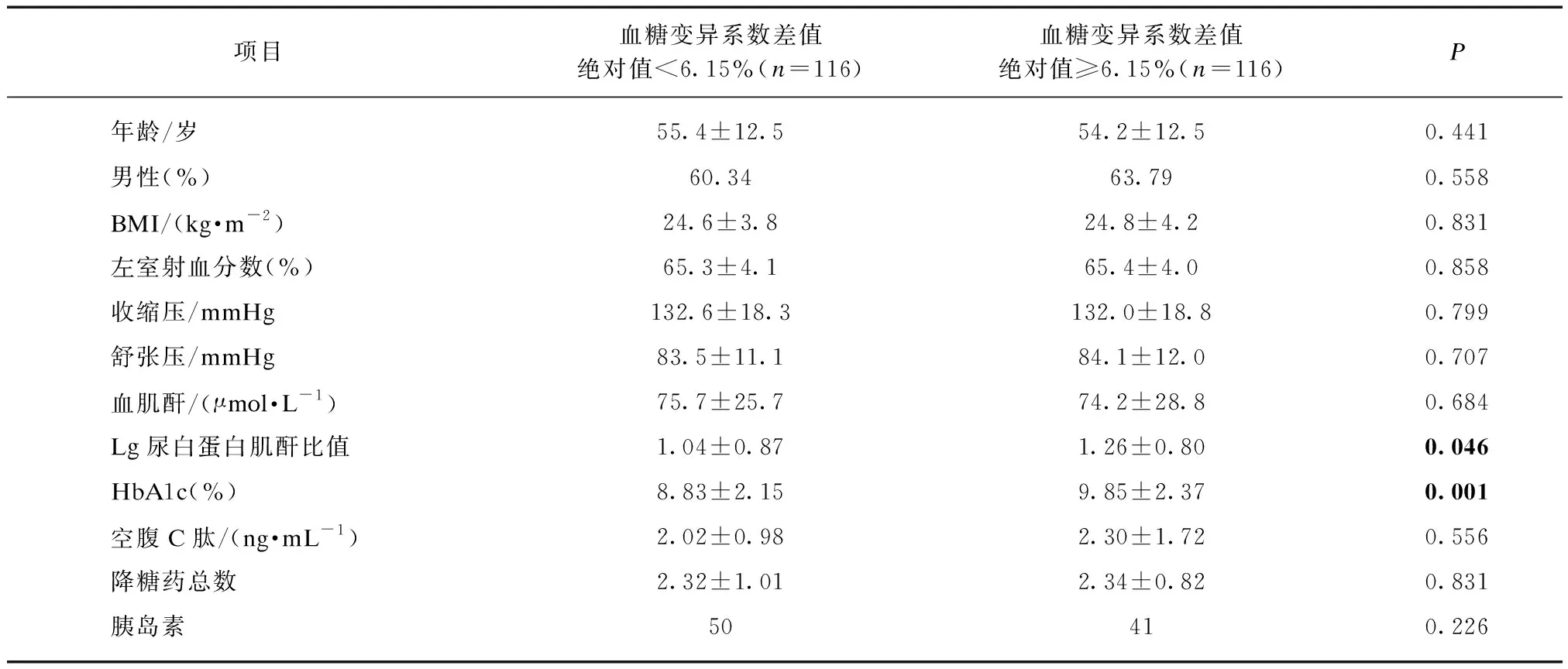
表3 按血糖变异系数差值绝对值<6.15%或≥6.15%分组统计结果Tab.3 Group the statistical results according to the absolute value of the difference of the glycemic coefficient of variation <6.15% or ≥6.15%
3 讨 论
3.1 本研究结果
本研究结果发现,住院非手术患者工作日血糖CV比非工作日血糖CV大。工作日与非工作日血糖CV差值越大(本质上是日间血糖变异越大),则合并有更多的靶器官损害。本研究是国内外首个关注工作日与非工作日GV差异的回顾性分析。
3.2 人体血糖节律和血糖变异系数
人体具有正常的生理节律,如血压具有明显的昼夜节律变化,呈日间双峰、夜间低谷的勺型分布,研究证实正常节律消失的非勺型血压患者靶器官损害更重、发生心脑血管事件的危险性增加[7-8]。同样,在生理状态下,外周和中枢生物钟相互作用下引起人体睡眠/觉醒、进食、皮质醇节律性分泌、自主神经系统的一系列变化,使得血糖水平变化呈现一定的生物节律[9-11],一日内血糖水平的变化表现为“平稳的基础血糖+较高的三餐后血糖”,夜间的血糖水平通常高于白天且不受睡眠和进食影响[12]。而血糖波动情况既包括日内血糖变化,也包括日间血糖变化。
研究证实,血糖CV可作为预测高龄2型糖尿病患者心血管相关病死率的重要因子[13],长期不稳定的空腹血糖CV值可作为2型糖尿病患者死亡的独立预测因子[14]。CV同时结合了MBG与SD的统计学特点,能够更合理的量化日间GV,相关文献也报道了CV相对于MBG更具有度量优势,同时比单独使用SD更能够描述日间GV[15]。工作日与非工作日之间的血糖差异属于日间血糖变异,因此本研究选用血糖CV来评估GV情况是合理且具有代表性的。
3.3 影响工作日与非工作日GV差异的可能原因
本研究中所纳入的患者均因血糖控制不佳于工作日入院,入院后医务人员必然对降糖方案进行的调整,医源性措施的介入,如降糖药物种类的更换、降糖药物剂量的调整、生活方式的干预等,可能使患者在入院初期血糖水平有较大的波动,因而导致工作日血糖CV较大。既往大样本横断面研究显示,内分泌科住院第6天餐前高血糖生率明显低于住院第1天[16],这也说明了工作日血糖CV较大在一定程度上符合患者住院诊疗的客观规律。此外,血糖水平还受多因素影响,包括与情绪、运动、饮食等相关。合理膳食、适量运动、心理平衡在糖尿病的一级预防策略中占重要地位,指南同时推荐糖尿病前期患者应通过饮食控制和运动以降低糖尿病的发生风险,并定期随访及给予社会心理支持[1]。推测工作日与非工作日血糖变异度有所区别还可能与工作日、非工作日之间患者情绪不同、运动多少不同、饮食情况不同相关。
据统计,有超过30%的糖尿病患者伴有情绪障碍[17],特别是老年糖尿病患者,多数具有病程长、需要长期药物治疗、被要求按时监测血糖变化以及限制饮食等特点,均易导致患者出现抑郁、焦虑等不良情绪[18]。早已有文献证实抑郁情绪对于血糖控制有明确的负面影响,原因在于情绪障碍会增加患者的心理压力,降低治疗积极性,严重影响治疗效果及生活质量[19-20]。亦有相关研究证实,对伴有情绪障碍的老年糖尿病患者进行心理健康教育,可显著提高其血糖控制水平[21]。相比于非工作日,在工作日时间段内患者会接受更加严格、规范的血糖监测,医师、护师对患者的询问、教育亦更频繁,加之工作日家属陪护时间的明显减少,可能加重患者的负向情绪,从而使患者的血糖出现较大波动,血糖CV增大。
同样,证实血糖控制与运动情况之间相关性的研究由来已久,1992年对21 271名美国男性5年随访研究中即发现,随着运动频率的提高,2型糖尿病的发病情况明显下降[22]。另据统计,25%以上的2型糖尿病患者习惯久坐的生活方式[23]。近年研究显示,规律、适度的有氧运动能有效降低血糖,其中,运动量是影响有氧运动对糖尿病患者血糖控制的重要因素[24-25]。非工作日期间,患者无繁复的检验、检查项目,有相对较多的时间、空间在医疗机构内或周边进行步行等有氧运动,外出活动同时对情绪状态亦有正向作用,这可能是非工作日血糖较工作日稳定的一大原因。
饮食控制是血糖管理的关键。Meta分析显示,合理膳食可降低2型糖尿病风险20%[26]。在2017年美国糖尿病学会更新的糖尿病诊疗标准指南中,强调了合理营养干预在糖尿病患者治疗中的重要性[27]。我国学者也提出,饮食顺序的指导和教育对于胰岛素分泌、血糖调节亦具有重要意义[28]。在工作日中,患者将不可避免的接受多种检验、检查以评估病情,一部分评估项目对于是否需要空腹有较严格的要求,如糖耐量试验、精氨酸试验、皮质醇节律、消化系统超声、增强CT等,完成评估项目可能导致患者进餐情况紊乱,依特殊情况暂停降糖药物应用或临时调整降糖方案,可能造成血糖波动较大、血糖CV增大。而在非工作日期间,患者规律依照营养科配餐时间、饮食结构进餐,顺应人体节律变化,药物方案调整幅度小,血糖CV相应较小。
3.4 胰岛素的应用对工作日GV的影响
按工作日血糖CV是否大于非工作日血糖CV分组,仅见使用胰岛素治疗对于血糖变异度有影响,胰岛素的应用与工作日血糖CV大于非工作日血糖CV具有相关性。这可能与住院患者多于工作日入院治疗有关,亦为前文述及的医源性介入措施之一。报道证实胰岛素治疗能明显降低初发2型糖尿病患者血糖指标[29]。入院后开始使用胰岛素控制血糖,外源性胰岛素的使用影响生理缓冲系统,导致血糖调控相对不平稳,相关文献对胰岛素的使用使总体血糖波动幅度增大亦有报道[30]。在ICU中这种情况表现得更为明显,文献报道称,ICU中患者病情危重,控制血糖更多的应用胰岛素治疗,可使血糖较快的达到目标水平[16],这就可能造成工作日血糖变异系数较大的情况。
3.5 工作日与非工作日的GV差异的本质是日间血糖变异的一种表现
已有文献证实,随着日间GV增大,全因死亡率及心血管死亡率均有升高[13]。而工作日与非工作日之间的GV区别,在本质上是日间血糖变异的一种特殊类型。本研究中的分组方法仅体现工作日与非工作日血糖CV有区别的情况下各参数的统计学意义,事实上工作日血糖CV大于等于非工作日血糖CV的情况远多于相反情况,基于此的统计结果表示的是工作日血糖CV大于非工作日血糖CV的独立危险因素。与此相对的是,不论工作日与非工作日血糖CV差值为正或为负,二者的差异越大,越能表现日间GV的差异越大。
故按所有差值绝对值的中位数分为两组,结果见尿白蛋白肌酐比值对工作日与非工作日血糖CV的差值大小存在影响,这提示日间GV差别越大,合并有越多的糖尿病并发症,靶器官的损害越多,文献报道血糖波动幅度增大可能加剧了尿白蛋白的排出[31],与本结论相符。同时HbA1c在两组中亦有统计学差异,而临床已经明确HbA1c作为血糖平均水平的指标与糖尿病慢性并发症风险呈正相关[32],亦与本研究结果一致。
本研究的数据收集期恰逢2019新型冠状病毒肺炎疫情在我国肆虐时期,全国各卫生医疗单位遵守疫情防控要求及规范,严格控制单位内人流量及住院患者数量,特别是非急症患者的住院治疗受到很大限制,因而导致最终纳入病例数不甚充裕,此为本研究之不足所在。另不足之处还在于,因本研究系回顾性分析,无患者相关的活动记录,例如,不同时间段家属陪护与否、亲友探视情况均可对患者情绪产生影响;不同时间段患者活动范围、是否有步行等适当有氧运动,均影响患者运动情况;虽然营养师按照患者BMI和空腹血糖等相关指标计算能量,再监督受训厨师按要求统一烹饪,但患者是否因个人饮食习惯、接受各项检查等原因造成没有严格遵守医嘱,或自行加餐等,均是糖尿病饮食控制方面不确定因素。综上所述,受限于回顾性研究的缺陷,无法量化患者在工作日、非工作日中的活动情况,尚不能明确解释工作日GV大于非工作日GV的确切原因,目前亟需相关前瞻性研究分析加以探究。同时,根据2020年ADA糖尿病诊疗标准的建议,遵循国家糖尿病自我管理教育和支持(DSMES)标准,所有糖尿病患者应参加糖尿病自我管理教育,并获得必要的支持,以促进患者拥有糖尿病自我保健所需的知识、决策能力和技能。这需要医院组建糖尿病诊治团队,为患者提供相应支持,遵循医学营养治疗推荐,使患者获得更科学和全面的饮食模式,宏量营养素分配,膳食计划和体重管理的指导,对整体血糖的管理起到更加正向、积极的作用。
