HBV相关慢加急性肝衰竭和失代偿期肝硬化患者急性肾损伤预后影响因素分析
2021-11-03杨霞霞刘宇宏
王 芳,徐 杰,杨霞霞,刘宇宏
HBV感染所致慢加急性肝衰竭(acute-onchronic liver failure, ACLF)和失代偿期肝硬化(decompensatory cirrhosis, DC)是我国最常见的肝病类型[1-2]。临床发现,急性肾损伤(acute kidney injury, AKI)在上述慢性肝病患者器官衰竭的发病机制中起着重要作用,与患者高病死率密切相关[3]。部分研究表明,肾损伤患者尿液中的部分生物标志物水平显著增加,这些生物标志物的组合可以提高诊断的精确度[4-5]。本文对HBV相关ACLF(HBV-ACLF)患者和HBV相关DC(HBV-DC)患者生物标志物水平进行检测,同时对比分析两类患者发生AKI后的预后情况,为HBV-ACLF与HBV-DC患者发生AKI后的救治提供参考。
1 对象与方法
1.1 对象 选取2016年12月—2018年7月延安市人民医院收治的252例HBV-ACLF患者和119例HBV-DC患者作为研究对象。根据是否发生AKI将上述两类患者分为HBV-ACLF-AKI组、HBV-ACLF-非AKI组和HBV-DC-AKI组、HBVDC-非AKI组。记录患者人口统计学资料、临床和实验室数据,随访期为3个月。本研究经我院伦理委员会批准,所有患者均签署知情同意书。
1.2 纳入与排除标准
1.2.1 纳入标准:①均为HBV感染者;②HBVACLF患者符合慢加急性肝衰竭共识中关于ACLF的诊断标准[6-7];③HBV-DC患者为由HBV感染引起并经临床与影像学(超声、CT、磁共振及内镜)联合明确诊断的肝硬化患者,此次出现DC症状,如腹水、低蛋白血症、凝血功能障碍、肝性脑病、消化道出血、自发性腹膜炎或肝肾综合征,但未达到ACLF诊断标准或患者既往有DC病史[8-9];④AKI诊断符合国际腹水俱乐部修订的共识建议中关于AKI的诊断标准[10];⑤临床资料完整;⑥患者出院后的随访数据完整。
1.2.2 排除标准:①年龄<18岁或>80岁的患者;②慢性肾病、阻塞性尿路病、尿路感染、肝细胞癌或其他恶性肿瘤患者;③肝硬化或无HBV感染的肝功能衰竭,急性肝功能衰竭患者;④既往肾移植或肝移植患者;⑤纳入研究之前已经发生AKI患者;⑥妊娠期妇女。
1.3 生物标志物检测 患者入院当天或确诊AKI后收集10 ml新鲜尿液,在4 ℃下以3000 rpm离心15 min,随后将上清液储存在-80℃冰箱,用于生物标志物和肌酐测量。测量的生物标志物包括:中性粒细胞明胶酶脂质运载蛋白(neutropil gelatinase-associated lipocalin, NGAL)、IL-18、肝型脂肪酸结合蛋白(liver fatty acid binding protein,L-FABP)、胱抑素C(cystatin C, CysC)、肾损伤分子-1(kidney injury molecule 1, KIM-1)。肾小管损伤的生物标志物采用酶联免疫吸附法检测。尿肌酐采用全自动生化分析仪(cobas8000,罗氏,德国)比色测定。
1.4 统计学处理 采用 SPSS 20.0 软件处理数据。计量资料呈正态分布,以x±s形式表示,2组间比较采用独立样本t检验(组间方差齐)。计数资料以例(%)表示,2组间的比较采用四格表χ2检验。采用Kaplan-Meier法绘制生存曲线,用CoX回归分析分析患者90 d生存预后影响因素。P<0.05表示差异具有统计学意义。
2 结 果
2.1 基本资料及临床指标比较 252例HBV-ACLF患者中发生AKI 63例,发病率为25.00%,119例HBV-DC患者发生AKI 25例,发病率为21.01%,2组发病率相比较,差异无统计学意义(χ2=0.712,P=0.342)。与HBV-ACLF-非AKI组患者相比,HBV-ACLF-AKI组患者肺部感染率、血清胆红素水平和MELD评分均较高,肾小球滤过率较低(P均<0.05)。与HBV-DC-非AKI组患者相比,HBV-DC-AKI组患者Child-Pugh评分、MELD评分、血清胆红素水平均较高,肾小球滤过率较低(P均<0.05),见表1。

表1 不同组患者基本资料及临床指标比较Table 1 Comparison of general information and clinical indicators in different groups
2.2 肾小管损伤生物标志物水平 与HBV-ACLF-非AKI组患者相比,HBV-ACLF-AKI组患者尿液中NGAL、CysC、L-FABP、IL-18、KIM-1浓度均显著升高(P均<0.05),但HBV-DC-AKI组和HBV- DC-非AKI组患者之间上述5种生物标志物的水平差异均无统计学意义(P均>0.05),见表2。
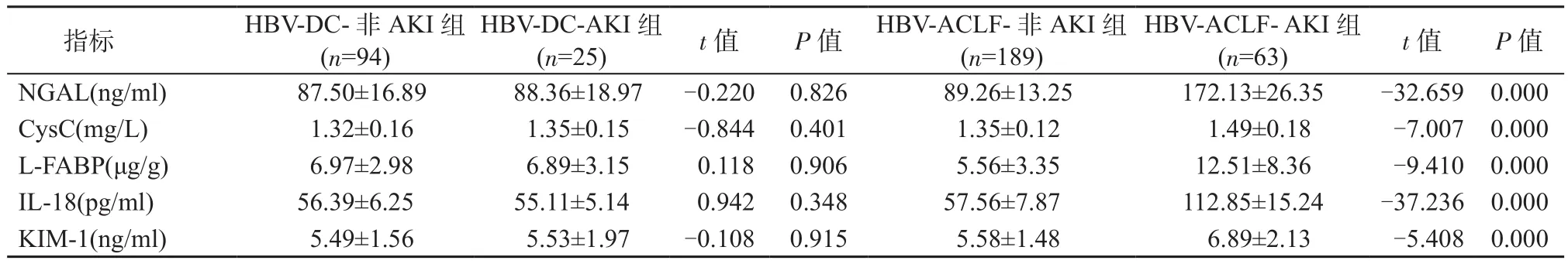
表2 不同组患者肾小管损伤生物标志物水平Table 2 The levels of biomarkers of renal tubular injury in different groups
2.3 Kaplan-Meier单因素生存分析 HBV-ACLFAKI组患者平均中位生存时间为49.4 d, 90 d生存率为36.51%,生存率显著低于HBV-ACLF-非AKI组患者(P<0.05)(图1A)。HBV-DCAKI组患者平均中位生存时间为48.1 d,90 d生存率为16.00%,生存率显著低于HBV-DC-非AKI组患者(P<0.05)(图1B),见表3。

图1 不同组患者90 d生存预后Kaplan-Meier生存曲线Figure 1 Kaplan-Meier survival curve for 90-day survival prognosis in different groups
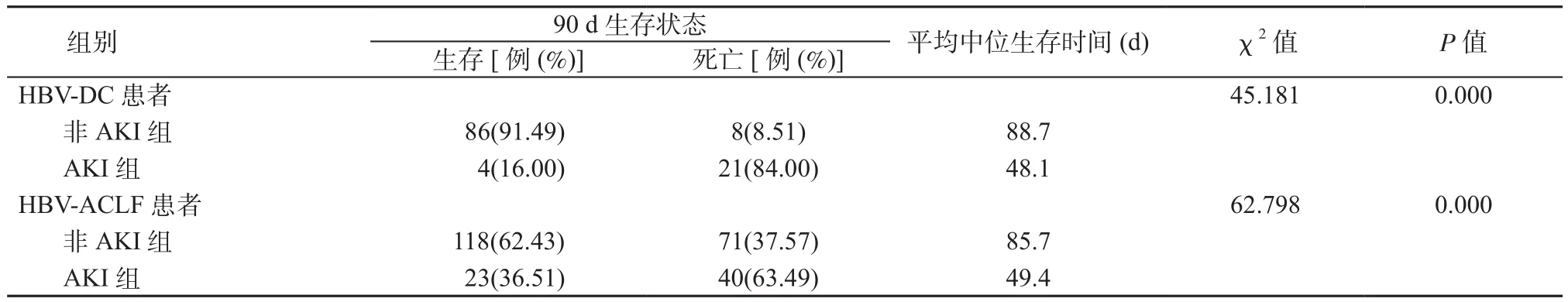
表3 不同组患者90 d生存预后Kaplan-Meier单因素生存分析结果Table 3 Results of Kaplan-Meier univariate survival analysis for 90-day survival prognosis in different groups
2.4 CoX回归模型评价90 d死亡风险 单因素分析结果显示,年龄增大、肝性脑病(hepatic encephalopathy, HE)、腹水及疾病类型增加了患者90 d死亡风险(P均<0.05)。多因素分析结果显示,与HBV-DC-非AKI患者相比,HBV-ACLF-非 AKI、HBV-DC-AKI、HBV-ACLF-AKI患者90 d死亡风险HR依次为3.442、5.249、7.294(P均<0.05)。此外,年龄增大、腹水和HE增加了患者90 d死亡风险(P均<0.05),见表4。
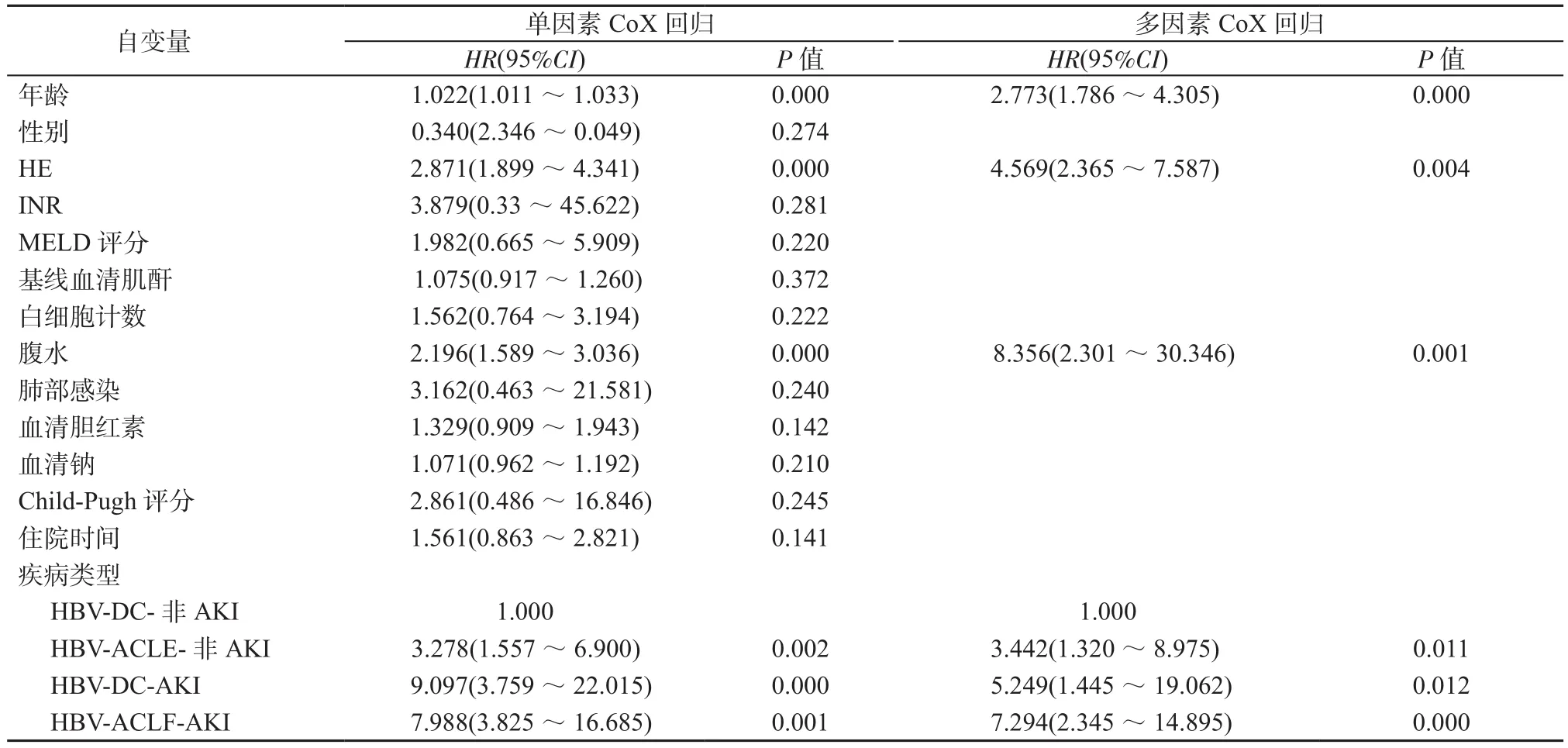
表4 患者90 d死亡风险CoX回归分析结果Table 4 Results of CoX regression analysis of 90-day mortality risk in patients
3 讨 论
并发AKI是HBV-ACLF患者和HBV-DC患者发生器官衰竭的重要原因之一,严重威胁患者的生命安全。本研究分别对上述两类患者发生和未发生AKI的两类情况进行比较分析,以进一步明确两类患者的预后情况。
本研究发现,HBV-ACLF患者AKI发病率为25.00%,相对高于HBV-DC患者,但差异无统计学意义,与既往研究报道一致[11-12]。原因可能是HBV-ACLF患者较HBV-DC患者更容易发生肾脏实质性损伤,且病情进展较快,预后较差,但是较HBV-DC患者有更大的治愈可能性。越来越多的证据表明,尿液中肾小管损伤的生物标志物可以区分肾损伤类型,但对特异性生物标志物种类及作用大小仍存在一定争议[13-14]。既往有文献指出,尿液中的NGAL水平可以有效地区分肾损伤类型[15],但通过研究5种生物标志物(NGAL,IL-18,L-FABP,KIM-1和白蛋白)发现,与任何单一生物标志物相比,结合这些生物标志物检测,可以显著提高肾损伤类型鉴别的准确性[16-17]。
本研究评估了NGAL、CysC、L-FABP、IL-18、KIM-1 5种尿液生物标志物水平。研究发现,与HBV-ACLF-非AKI组患者相比,HBV-ACLF-AKI组患者尿液中,上述生物标志物水平均显著升高,但在HBV-DC-AKI组患者和HBV-DC-非AKI组患者未出现上述情况,进一步表明这些标志物对临床鉴别HBV-ACLF患者是否发生AKI事件具有积极意义[18-20]。
在本研究中,HBV-ACLF-AKI组患者90 d生存率为36.51%,显著低于HBV-ACLF-非AKI组患者,HBV-DC-AKI组患者90 d生存率为16.00%,也显著低于HBV-DC-非AKI组患者。HBV-ACLF-AKI组患者平均中位生存时间为49.4 d,HBV-DC-AKI组患者平均中位生存时间为48.1 d。多因素分析结果显示,与HBV-DC-非AKI患者相比,HBV-ACLF-非AKI、HBV-DC-AKI、HBVACLF-AKI患者90 d死亡风险HR依次为3.442、5.249、7.294,HBV-ACLF-AKI组患者死亡风险最高。上述结果表明,HBV-ACLF患者的AKI明显不同于HBV-DC患者,与HBV-DC-AKI患者相比,AKI是导致HBV-ACLF患者高病死率的主要原因之一。
本研究存在一些不足,首先,AKI 患者通常病情危重,无法对其进行穿刺活检,因此研究无法通过病理学进一步验证。其次,本研究患者均来自同一个研究中心,可能存在一定的选择偏倚,须要进一步多中心前瞻性研究证实。
综上所述,HBV-ACLF、HBV-DC患者AKI发病率无显著区别。HBV-ACLF、HBV-DC患者发生AKI后生存时间更短、死亡风险更高,其中HBV-ACLF患者发生AKI后预后最差。在临床救治中应对上述两种患者给予更多关注,应以不同方式进行管理。
