初次全髋关节置换术结合快速康复外科理念治疗终末期髋关节病的临床效果
2021-11-02刘家淇庄腾丰刘宁通信作者
刘家淇,庄腾丰,刘宁通信作者)
(暨南大学附属第一医院骨关节科,广东 广州 510630)
0 引言
加速康复外科理念(Enhanced Recovery After Surgery,ERAS)是20世纪90年代由丹麦医生Kehle首次提出的,通过缩短手术时间、减少手术并发症,并旨在减轻手术患者的紧张情绪,优化生理、心理功能和加速术后康复,从而达到减少并发症、降低治疗费用、缩短平均住院日以及提高患者满意度的理念[1]。目前临床中治疗终末期髋关节病的主要方式为全髋关节置换术(Total Hip Arthroplasty,THA),其优势主要主要为安全、有效,并且能够缓解髋关节疼痛、重新改善患者关节功能,使患者更好地重新回归工作与生活,同时改善生活质量,减轻社会及家庭的经济负担[2,3]。
随着我国步入老龄化社会,罹患髋部终末期疾病需行全髋关节置换术的数量势必增加,我国每年实施关节置换例数近40万台,且这一指标正以25%-30%的速度迅猛增长[4]。与此同时,加速康复外科理念在关节外科领域得到广泛关注[5,6]。ERAS理念在全髋关节置换术领域的应用逐渐铺开,为了进一步分析加速康复外科在髋关节手术中临床效果,本研究拟通过回顾性分析,探究在我们科运用加速康复外科理念,观察在THA手术的疗效,并希望今后能够为临床手术决策提供证据支持。
1 资料与方法
1.1 患者选择
在我院电子病历数据库中检索2018年10月至2019年10月,因股骨头坏死、髋关节骨关节炎在我院接受全髋置换术的患者,选取在快速康复外科理念下接受手术的患者并纳入至试验组。同时,在电子病历数据库中选取非ERAS理念下接受手术的患者,与试验组按照年龄、性别、病程、身体质量指数(BMI)、术前VAS评分等5个因素进行倾向评分匹配(Propensity Score Matching,PSM),纳入至对照组。纳入标准:诊断为股骨头坏死及髋关节炎患者;初次接受全髋关节置换术患者;排除标准:既往有髋部手术史患者;曾有髋部感染史;髋关节周围感染灶;1月内接受髋关节穿刺治疗;患有严重内科疾病不能耐受手术患者。
1.2 围手术期管理
对照组:入院当天进行术前和术后注意事项教育;手术前晚进行模板测量并将测量型号标记于X线片上;在手术前一晚口服400mg塞来昔布提前进行镇痛;术前8h禁饮禁食;选择腰硬联合麻醉进行麻醉;麻醉后留置导尿;在切皮时滴加氨甲环酸1g,在安装假体时以及缝合关节囊后局部再次使用氨甲环酸各0.5g;术后严密监测患者生命体征;术后常规进行全身镇痛方案(口服或静脉应用非甾体药物,联合阿片类药物);术后拔除引流管以及导尿管后复查患者双侧髋关节正位X线片;主管医生和康复师阅读双髋正位X线片后指导患者下地;术后指导患者进行功能康复锻炼。
试验组:在对照组的基础上,增强营养支持,麻醉6h前可摄入蛋白质类流质 (牛奶、肉汤);麻醉4h前可摄入碳水化合物(稀饭、馒头),麻醉2h前可摄入含糖清亮液体;优化手术进程及加强术中止血,术中不留置尿管与伤口引流管;在术后第1天安排患者复查双侧髋关节正位X线片,并指导患者下地行走;术后进行疼痛监测,若视觉模拟评分量表(VAS)>3分,即刻追加镇痛治疗(非甾体药物),防止发生爆发性疼痛。
1.3 手术过程
纳入的全部病例由同一关节科资深医师使用同一款生物型假体完成。麻醉后取健侧卧位,手术采用外侧入路约10cm,依次切开皮肤、皮下组织,切断外旋肌群,保留1cm股骨距进行股骨颈截骨。取出股骨头,磨锉髋臼及股骨髓腔至合适大小及深度,安装试模复位。测试满意后植入与试模同型号假体,安装假体和缝合关节囊后局部使用氨甲环酸各0.5g。试验组手术结束时不放置引流管,对照组手术结束时放置引流管。
1.4 观察指标
包括一般资料比较(表格1)、视觉模拟评分量表(VAS)评分(表格2)、各围手术期指标(表格3)及髋关节Harris评分(表格4)。
参考国内外相关的临床资料制定出院标准:(1)生命体征及一般情况正常;(2)术侧伤口无红肿、渗液及渗血等问题,髋关节屈曲可达90°,肌力>4级;(3)静息或活动后无中重度疼痛(VAS评分≤3分);(4)助行器保护下单次行走距离超过50 m;(5)复查双髋正位X线片上假体位置良好,无假体松动、假体周围骨折等征象;(6)掌握髋关节功能锻炼方法及出院后应当注意的事项等。
1.5 统计学方法
2 结果
2.1 一般资料比较
试验组(ERAS组)最终纳入了63例患者,平均年龄53.4岁,平均病程为7.3年,男性23例,女性40例。对照组根据1∶1进行倾向性评分纳入63例患者,见表1。

表1 两组一般资料比较
2.2 比较视觉模拟评分量表(VAS)评分
见表2。

表2 两组VAS评分比较
2.3 比较各围手术期指标
见表3。
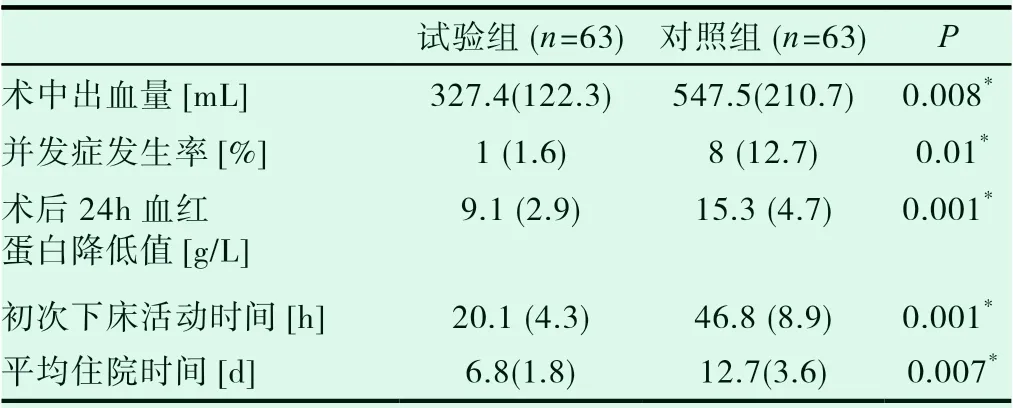
表3 两组围手术期指标比较
2.4 髋关节Harris评分比较
见表4。
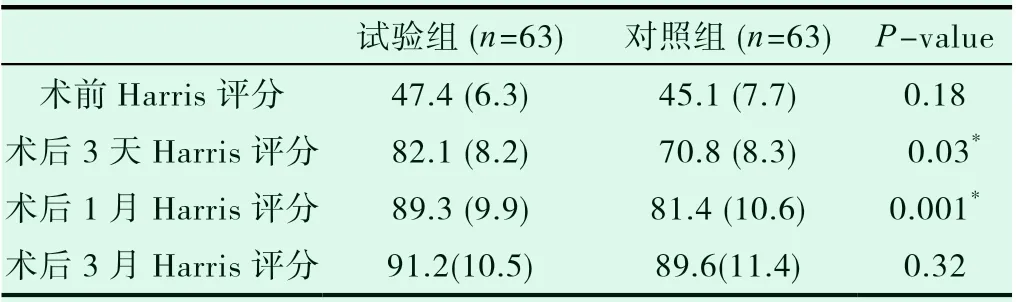
表4 两组Harris评分比较
3 讨论
终末期髋关节疾病困扰着大量患者,疼痛和关节功能受损影响患者生活及工作,严重者因活动量的下降继发内科疾患。目前临床中治疗终末期髋关节病的主要方式为全髋关节置换术(total hip arthroplasty,THA)[7]。在我国经过数十年的发展,选择THA术式用于治疗终末期髋关节疾病已非常成熟,但是仍有许多患者因术后疼痛及康复过程漫长而拒绝手术治疗。加速康复外科理念重点在于围手术期的管理,主要通过降低术后应激反应和加速康复过程,从而达到降低并发症和缩短平均住院日,让患者早日健康的回归工作与生活。近些年来,加速康复外科理念在关节置换领域的应用逐渐增加,成为学者研究的热点问题[5,8]。Smith的研究结果显示,在术前2h摄入清亮糖类流质可在不增加麻醉风险的情况下,达到更稳定的血糖水平和胰岛素敏感性,并且与缩短住院时间具有相关性[9]。在我们的研究中表明,试验组与对照组相比,进行术前饮食优化,试验组的平均住院日优于对照组(6.8天 vs 12.7天,P<0.05),这与Smith的研究结果一致,这说明通过术前饮食优化,能够明显降低患者平均住院日,缩短住院时间。
同时,在加速康复理念中,多模式镇痛是方案THA手术中最重要的一环,不仅能够加速早期关节功能锻炼和缩短康复进程,同时也能增加患者对手术的满意度以及减少术后带来的负面情绪,主要包括:手术前提前予以镇痛、术中镇痛(包括区域周围神经阻滞、关节腔周围浸润麻醉)、术后口服或静脉予以镇痛[10]。在临床中,多模式镇痛已经得到较为广泛的应用,并且镇痛方案也比较多,但是目前尚无统一的制定标准。同时我们也对THA手术对患者的镇痛进行了探索,本研究结果显示,在试验组术后24h、48h中,VAS评分均优于对照组,且具有有统计学差异,但值得注意的是在术后72h VAS评分中无统计学差异,这提示我们目前的镇痛方案仅对缓解术后早期疼痛效果良好,在后期中还需进一步探索镇痛效果良好、镇痛时间长,且无明显副作用的疼痛方法。随着手术技术和药理学的进步,全髋关节置换术(THA)患者术后疼痛的管理也在不断发展。目前的治疗标准包括多模式疼痛管理,包括阿片类药物、非甾体抗炎药物和加巴喷丁类药物、周围神经阻滞和关节周围注射。较新的方法是由延迟释放局部麻醉药和冷冻药组成。针对多种疼痛途径的多模式镇痛方案可能提供最佳的疼痛管理、康复、患者满意度,并减少阿片类药物的使用和相关副作用。关节周延迟释放局麻药注射可进一步加强疼痛管理。关节置换术中采取区域神经阻滞能够有效地减轻术后疼痛,但是其不良反应包括术后肌力下降、术肢感觉迟钝等,阻碍早期关节功能锻炼和延迟初次下床活动时间[11],这为患者带来了不良好的就医体验。近些年来,有临床试验报道通过关节周围注射“鸡尾酒”疗法能够获得与区域神经阻滞相仿的镇痛效果,且不影响术肢肌力,成为多模式镇痛方案的重要一环[12,13]。Johnson报道了通过在手术中关节周围注射“鸡尾酒”(罗哌卡因200-400mg+肾上腺素100μg+酮咯酸30mg+9%生理盐水稀释至120mL)也能够达到理想的术后镇痛效果。在Johnson等人的研究中发现,在安装假体后,使用12号针头(18G针头)进行“鸡尾酒”深、浅两次注射,深层注射为股骨颈骨膜及髋关节囊注射60mL,浅层注射为髂胫束筋膜及皮下脂肪组织注射60mL。研究结果显示,术后即刻、第1天、第2天平均VAS评分分别为2.0、3.0和2.8,有效地减少了吗啡类镇痛药的使用量[14],这提示关节周围注射“鸡尾酒”能够有效地缓解THA术后疼痛。
我们在术前通过测量模板在1∶1 X线片上测量假体大小并且制定依据患者情况制定术前计划,目的是为了缩短平均手术时间,以及减少手术中出血。氨甲环酸主要通过阻断纤溶酶和纤溶酶原与纤维蛋白结合减少围手术期的出血量[15,16]。如表3所示,试验组在术中及在术后3h及6h继续静脉滴注氨甲环酸,结果可以看到,在试验组中患者的术中出血量、术后血红蛋白下降值等指标均优于对照组。Karoson等学者的研究结果表明,对于存在术后尿潴留高风险的患者,大多数患者可以在低剂量脊髓麻醉期间避免围手术期导尿,对于大部分患者而言,术后尿路感染发生率的增加与留置尿管相关,且留置尿管阻碍了早期关节功能锻炼,影响患者满意率及初次下地时间。低剂量高浓度布比卡因和舒芬太尼脊髓麻醉,对于选择患者的标准比较广泛和简单,排除术后尿潴留高危者,在绝大多数(88%)接受全髋关节置换术的患者中,超声监测膀胱容积可以安全避免导尿,同时结合髋关节局部浸润麻醉,可以使几乎所有患者(96%)在手术当天能够早期活动[17]。一项纳入随机对照研究的Meta分析结果显示[18],对于髋关节置换的患者,术后不留置导尿管能够明显改善患者的术后关节活动能力。在本次研究中,我们也发现,试验组中没有留置尿管及引流管,能够缩短患者初次下地时间(6.8h vs 12.7h,P=0.007)和改善术后关节活动度(Harris评分81.4 vs 89.3,P=0.001),能够更好地加速术后康复锻炼的进程。
综上所述,在终末期髋关节疾病中,我们尝试通过加速康复外科(ERAS)的理念在更好地让患者治愈及康复,早日让患者更快更好的回归工作回归生活。但是,在关节置换领域,ERAS方案尚有诸多细节存在争议,未形成统一标准,今后我们还需要更多的高质量、长期随访实验进行深入研究。
