侵犯气管、食管、喉部的分化型甲状腺癌的诊疗
2021-11-02陈志伟张甦琳杨成章熊新高张小萌
刘 畅,陈志伟,张甦琳,杨成章,熊新高,张小萌
1武汉市第四医院,华中科技大学同济医学院附属普爱医院耳鼻咽喉头颈外科,武汉 430032 2湖北省恩施州中心医院(中医部)耳鼻咽喉头颈外科,恩施 445000 3华中科技大学同济医学院附属协和医院耳鼻咽喉头颈外科,武汉 430022
甲状腺癌是常见的头颈部恶性肿瘤之一,临床上以甲状腺乳头状腺癌和滤泡状腺癌为最常见,二者被称为分化型甲状腺癌(differentiated thyroid carcinoma,DTC)。分化型甲状腺癌预后良好,但是当肿瘤生长突破腺体包膜,侵犯邻近器官,特别是侵犯气管、食管、喉部时,预后较差,患者生存率及生活质量明显下降。分化型甲状腺癌侵犯喉部、气管、食管的发生率为0.9%~2.2%[1],患者病程较长,术后复发者居多。
为了提高此类患者的诊疗水准,提高患者的生存率及生活质量,我们收集整理了华中科技大学同济医学院附属协和医院耳鼻咽喉头颈外科2006年1月~2016年12月收治的28例侵犯气管、食管、喉部的分化型甲状腺癌患者的临床病例资料,对其临床特征、手术方式及治疗效果进行分析总结,现报告如下。
1 资料与方法
1.1 临床资料
28例患者均为侵及气管、食管、喉部的分化型甲状腺癌。其中男性12例,女性16例,年龄23~72岁,平均年龄52.4岁。初治12例,甲状腺癌术后复发10例,甲状腺癌术后+131I治疗后复发6例。病理检查为甲状腺乳头状癌19例,甲状腺滤泡状癌9例;一侧甲状腺肿块13例,双侧甲状腺肿块15例;侵及气管18例,侵及气管、喉7例,侵及气管、食管3例。所有病例都有Ⅱ~Ⅵ区的淋巴结转移。单侧喉返神经麻痹声音嘶哑7例,双侧喉返神经麻痹Ⅱ度呼吸困难14例,Ⅲ度呼吸困难3例,还有4例未累及喉返神经。按照TNM分期,包括T4 N1aM0 13例,T4N1bM1 15例。术前检查包括:①彩超;②电子纤维喉镜;③颈部CT及肺部CT;④磁共振成像MRI;⑤食管呑钡检查或食管碘水造影;⑥纤维食管镜检查;⑦甲状腺功能5项及甲状旁腺功能检测;⑧肺功能检测。典型检查结果见图1。
1.2 麻醉方式
如果患者气道大于6 mm,呼吸尚平稳,行气管插管全麻手术;若患者气道小于6 mm,平静状态有明显的呼吸困难,则先行局部麻醉气管切开术,之后行气管插管全麻手术。
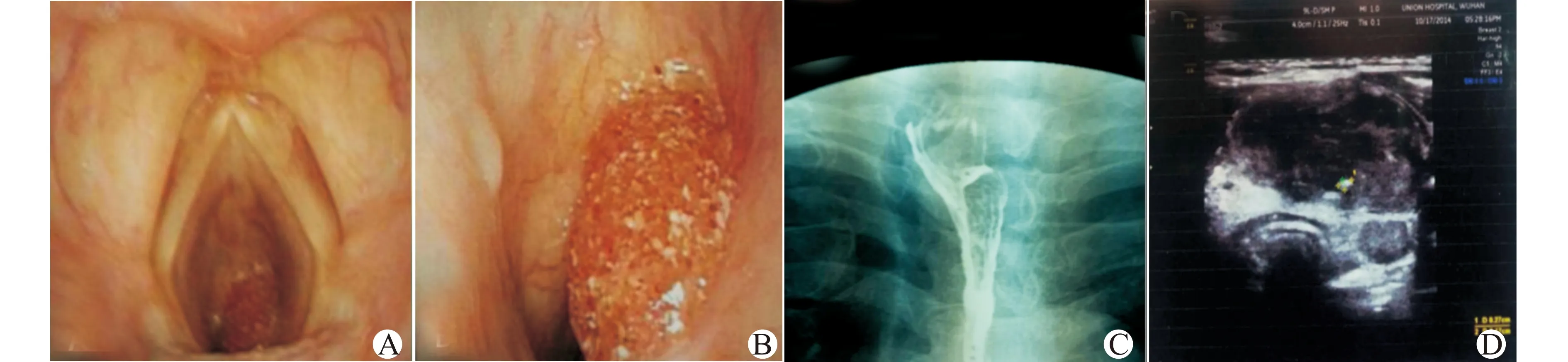
A、B:电子喉镜检查示声门下气管内可见表面不平的新生物;C:食道吞钡检查示食道入口受压迫;D:彩超显示甲状腺形态失常,内见多个稍低回声结节,其中左侧叶部分融合成团,凸向甲状腺外,大小约46.6 mm×16.9 mm,内见强回声斑图1 侵及气管、食管、喉部的分化型甲状腺癌患者的相关检查结果Fig.1 Related reports of differentiated thyroid carcinoma invading trachea,esophagus and larynx
1.3 手术方法
1.3.1 切口 一般行颈前U形切口,分离掀起皮瓣,分离或切断颈前带状肌,胸锁乳突肌,暴露并分离肿瘤。
1.3.2 甲状腺癌侵犯气管的处理 肿瘤仅侵犯气管膜外,压迫气管环,使气管变形、变窄时,只需将肿瘤和气管分离切除即可。肿瘤侵及气管外膜及部分气管软骨环,但气管腔黏膜完整,气管腔内无明显肿瘤侵犯,可行肿瘤削切术或电切术。肿瘤侵犯气管黏膜但未超过气管软骨环的1/2,1~2个半环受累者,行气管窗式切除术,创口直接对缝;如果切除的气管软骨环较多(3个环以上),缺损面积较大,用颈部带状肌肌瓣或胸锁乳突肌锁骨头骨膜瓣修复。肿瘤侵及气管环超过1/2,受累气管环3个以上者,行气管袖状切除术,气管残端行端-端吻合术+低位气管切开术。若需切除的气管软骨环超过6个,则行气管喉部离断,气管-皮肤造瘘。
1.3.3 甲状腺癌侵犯喉体的处理 分以下2种情况处理:①肿瘤仅侵及环状软骨、甲状软骨骨膜及软骨,未累及喉腔黏膜,行肿瘤切除术+部分喉软骨切除。②如喉腔黏膜受侵犯,则按喉癌的治疗原则,行部分喉切除术或全喉切除术。
1.3.4 甲状腺癌侵犯食道的处理 分以下3种情况处理:①侵及外膜或肌层,分离切除肿瘤,拉拢缝合即可。②侵及食道腔内黏膜层、黏膜下层,切除肿瘤后,如范围小,可以直接缝合,若范围大,则行胸锁乳突肌或胸大肌皮瓣修复。③若食道受侵犯超过3/4周,长度过长,但未进胸腔,行全喉+下咽食道切除术,并行空肠或前臂游离皮瓣修复。
1.4 甲状旁腺的处理
切下的标本仔细检查,将疑为甲状旁腺的组织分离下来,取一小部分送快速冰冻切片检查,如果是甲状旁腺组织,又没有肿瘤浸润,则将剩余的甲状旁腺组织剪碎后再植入颈部肌肉组织中,这对保留甲状旁腺功能很重要。
1.5 随访
患者术后1年内常规门诊随访,1年后以每年1次的频率进行电话及门诊随访,本组病例随访至2016年12月。
2 结果
2.1 临床表现及体征
本组病例的临床表现包括:声音嘶哑(21例),呼吸困难(9例),咯血或痰中带血(7例),刺激性咳嗽(9例),咽痛(6例)。
本组病例的临床体征包括:颈部包块(28例),单侧声带麻痹(7例),双侧声带麻痹(14例),气管狭窄(19例),气管内新生物(9例),食管受压(3例)。
2.2 生存率
随访2年以上患者28例,全部存活,2年生存率为100.0%。随访5年患者19例,其中1例死于肺部广泛转移,5年生存率为94.7%。随访6~10年患者13例,其中死亡2例,1例死于肺部广泛转移,1例死于全身恶病质,全身衰竭,1例失访。
2.3 手术方式
5例肿瘤侵及气管软骨外膜或部分软骨且尚未侵犯气管腔内黏膜层者行肿瘤切除术,喉肿瘤及喉气管壁受侵的组织一并削除。11例肿瘤侵及1、2个气管环,但气管软骨环周受损小于1/2者行气管壁窗式切除术,气管壁术后修复。其中4例气管窗口直接对位缝合(视肿瘤的生长情况,纵行或横行对位缝合),7例缺损较大者用胸锁乳突肌锁骨瓣膜修复气管壁缺损。9例气管软骨环受侵3环以上且气管软骨环周受侵超过1/2以上者,行气管袖状切除术+气管端-端吻合术(图2),切除气管环最多者6环,最少者3环,常规行低位气管术。3例肿瘤侵及气管、声门、声门下、双侧声带、前联合,行气管全喉切除术,食管部分切除术,术毕行气管皮肤造瘘。
2.4 气管切开率及拔管率
16例行气管切开术,气管切开率57.1%;6例顺利拔管,其中4例双侧喉返神经麻痹行声带外展术或杓状软骨切除术后拔管,2例因气管吻合口狭窄行激光或等离子刀狭窄疤痕切除术后拔管,拔管率75.0%;4例术后一直带管,未能拔管。

A:气管窗式切除术后,缺损处以肌瓣修复气管;B:气管袖状切除术后,切除4个气管环后的气管残端;C:成功完成气管端-端吻合术图2 侵犯气管、食管、喉部的分化型甲状腺癌的手术方式Fig.2 Surgery for differentiated thyroid carcinoma invading trachea,esophagus and larynx
2.5 肿瘤复发率
5例肿瘤切除术患者,术后2~5年均局部控制,6~10年2例局部复发。11例行气管壁窗式切除术患者,术后2~5年均局部控制,6~10年3例复发,1例肺部转移。9例行气管袖状切除+气管端-端吻合术患者,术后2年均局部控制,5年局部复发1例,6~10年2例局部复发,2例肺部转移死亡。3例全喉切除术患者,术后2~5年均局部控制,6~10年1例肺部转移,1例颈部淋巴结、纵隔淋巴结、肺部广泛转移死亡。
2.6 并发症
16例患者术后出现低血钙性抽搐,经静脉补钙或口服钙片后1周左右恢复,未出现永久性甲状旁腺功能低下患者。无咽瘘病例,患者均进食顺畅。
3 讨论
3.1 侵及气管、食管、喉部的甲状腺癌的诊断
侵及气管、食管、喉部的分化型甲状腺癌患者的病情较复杂,治疗难度较大。一般临床表现有:颈部包块、呼吸困难、咯血、声嘶、程度不等的呼吸困难。根据病史及相关的辅助检查,一般不难做出诊断。但为了了解病变的范围大小及肿块与颈部大血管、神经的关系,制订周密安全的手术方案,我们认为以下检查是必要的:①电子纤维喉镜,可以观察双侧声带的运动情况,判断喉返神经的受损情况,了解气管腔的大小,肿瘤压迫气管或者侵犯气管腔与否,为麻醉插管提供参考。②彩色超声多普勒检查,可以了解肿瘤的位置和大小,边界清楚与否,内部质地是否均匀,血流是否丰富,有无细小钙化灶等,还可以显示颈部淋巴结情况。③食管钡餐或食道碘水造影检查,可以了解食管是否受压或受损范围和程度。④CTA或MRI,可以清楚显示肿瘤的位置、大小以及侵犯气管、食管、喉部的情况和程度。最重要的是可以了解颈部大血管(如颈总动脉、颈内外动脉、颈内静脉)与肿瘤或转移淋巴结的关系,这对制定治疗方案十分重要。⑤肺部CT,可以了解有无肺部转移。一般情况下恶性肿瘤如果存在肺部转移,就失去了手术切除原发灶的意义。但分化型甲状腺癌患者即使有肺部转移,只要肺功能较好,也可以手术切除原发灶,再予以131I治疗,仍可以达到较高的5年存活率。
3.2 侵犯气管、食管、喉部的分化型甲状腺癌的手术方式
3.2.1 肿瘤侵犯气管、食管、喉部的手术方式 McCaffrey[2]报道分化型甲状腺癌侵犯气管的发生率为1%~13%。侵犯气管的部位以气管侧壁、气管前壁较多见,后壁很少被累及或不被累及。多由甲状腺肿瘤直接侵犯或气管食管沟淋巴结转移灶侵犯所致。本研究的28例患者无一侵及气管后壁。23例用电子喉镜检查,在声门下、气管腔内可见肿瘤,气管腔变窄。临床上常见的分化型甲状腺癌侵犯气管模式分为3型:腔外型、腔壁型和腔内型,以前2种类型多见。但本研究中,以腔内型较多,这可能与有呼吸困难的甲状腺肿瘤患者大多到耳鼻喉头颈外科就诊有关。在临床表现方面,当肿瘤侵犯气管至气管腔内黏膜时,常出现刺激性咳嗽、痰中带血等症状,如不及时进行恰当的治疗,病情可以迅速发展,引起呼吸困难及大咯血等致命临床症状。本组28例病例均有不同程度的刺激性咳嗽、呼吸困难,其中18例有较为严重的咯血症状。
目前临床上对侵犯气管、食管、喉的分化型甲状腺癌的治疗策略尚有争论。Grillo等[3]认为无论是否存在肿瘤腔内侵犯,都应该按恶性肿瘤外科切除的原则,予以根治性手术治疗,尽可能地切除所有肿瘤病变及受累组织,以提高生存率,减少术后复发。但何家林等[4]认为临床上较为多见的腔外型、腔壁型患者不必采用此类根治性手术,因为此类根治性切除手术会使患者术后并发症增加,重要结构、器官组织功能丧失,生活质量明显下降。Czaja等[5]回顾性分析292例甲状腺乳头状癌病例,发现无论是行肿瘤削切术的患者还是行肿瘤根治性切除术的患者,其生存率无显著差异,因此认为只有在肉眼无法判断切除干净时才考虑根治性手术切除。
徐先发等[6]报告了39例行肿瘤削除术的患者,其5年、10年生存率分别为92.3%和75.9%,作者认为如果肿瘤未侵入喉、气管腔内,行局部肿瘤削切术的分化型甲状腺癌患者可以获得长期生存率。本研究随访5年患者19例,存活18例,1例死于肺部广泛转移;随访6~10年患者13例,10例存活,2例死亡,1例失访。5例肿瘤切除术患者随访2~5年局部无复发,无远处转移;11例行气管壁窗式切除术患者,随访2~5年局部控制率良好,随访6~10年复发2例;9例行气管袖状切除、气管端-端吻合术患者随访2年局部控制率良好,随访5年局部复发1例,随访6~10年局部复发2例;3例全喉切除术,随访2~5年局部控制良好,随访6~10年局部复发2例,与文献报道情况相近。但Bayles等[7]和Musholt等[8]报道,即使无喉、气管、食管腔内侵犯,行肿瘤根治性切除术较肿瘤切除术的患者局部复发率低,生存率更高。单纯将肿瘤自喉气管上切除,即使术后使用了131I或外放射治疗,其复发率也较高[9]。单纯行肿瘤切除术的观点认为分化型甲状腺癌的恶性程度不高,侵袭性不强,但我们临床观察发现,侵犯气管、食管、喉的甲状腺癌,侵袭性很强,临床进展较快。Koike等[10]建议侵及喉气管的分化型甲状腺癌患者术前行电子纤维喉镜或支气管镜检查,若有气管黏膜充血、肿胀即应行根治性切除。
分化型甲状腺癌若有喉、气管腔内侵犯应行肿瘤根治性切除术,彻底切除肿瘤后可以解除气道梗阻和避免出血等致死性并发症,获得长期生存[11-12]。手术方式根据喉、气管腔内受侵的范围不同而异,主要有气管袖状切除术+气管端-端吻合术,喉、气管部分切除术加修复术,气管全喉切除加带血管的前臂游离皮瓣、结肠、空肠修复术[13-14]。若分化型甲状腺癌自气管前壁或侧壁腔内受侵环周不超过50%,气管环受侵不超过3个环,可以采用气管壁窗式切除。术后气管壁缺损用胸锁乳突肌锁骨头骨瓣膜修复气管壁缺损,因骨膜可以骨化,能保持气道的固有形态和足够的支撑力度,拔管率高,是一种理想的修复气管壁缺损的方法。本研究11例行气管壁窗式切除术患者术后全部喉部拔管,2~5年肿瘤局部控制率100%,6~10年肿瘤复发率为27.27%。若分化型甲状腺癌气管腔内受侵超过气管软骨环周50%,受侵气管环在3个环以上,应行气管袖状切除+气管端-端口吻合的术式。由于肿瘤黏膜下浸润比肿瘤突入气管内腔面要广泛,气管袖状切除必须充分,通常肿瘤上、下1环的正常气管环要一并切除,以保证足够的安全缘。临床上确保安全缘安全的最可靠方法是快速冰冻病理检查。经松解气管和喉,将喉体向下移,气管向上提,切除的气管环长度最长可达5~6个气管环。Morisod等[15]报告了8例侵犯气管的分化型甲状腺癌的治疗经验,所有患者切除了2~4个气管环,其中3例上端达环状软骨。然后行端-端吻合术,术后气管通气良好。本研究行该术式的病例有9例,气管环周受侵犯均超过50%,受侵长度在3~6个气管环之间,手术最长切除长度为环状软骨下部至第7气管环下缘,术后均行低位气管切开术,没有出现气管吻合口裂开病例。
Ozaki等[16]对气管切除的甲状腺癌标本进行病理学研究发现,肿瘤在黏膜侧的环形方向侵袭范围比在外膜侧大,这提示分化型甲状腺癌一旦侵犯气管环,则更倾向于在黏膜下层呈环形侵袭,因此气管袖状切除+端-端吻合术能保持气道的解剖、生理双重完整性,保证修复术后气管腔内衬黏膜是呼吸道柱状纤毛上皮,它具有加温加湿、清洁、过滤的作用,能避免呼吸道腔内结痂的问题,因此是一种有效的修复气管缺损的方法。但是如果病变范围过大,侵犯6个气管环以上,则不宜施行此术式。
气管狭窄是气管袖状切除+端-端吻合术术后的严重并发症,可由气管吻合口疤痕狭窄或吻合口炎性肉芽组织增生等原因引起。本研究中,行气管袖状切除术后端-端吻合术患者9例,5例在术后2~6个月内顺利拔管;4例出现气管狭窄,其中2例用激光或等离子刀切除瘢痕组织后顺利拔管,2例长期带管,可能与其体质为疤痕体质有关。Olbricht等[17]报道,以CO2激光切除过度增生的肉芽或瘢痕能有效缓解呼吸困难,但缺点是容易复发,引起再度狭窄,所以有的患者需多次手术,本研究中就有2例病例因复发未能拔管。
3.2.2 肿瘤侵及喉的手术方式 根据肿瘤侵及喉的范围及程度不同,采用不同的手术方式。本组病例中有2例肿瘤侵及甲状腺软骨板,但未侵及喉腔黏膜,行肿瘤切除+甲状软骨板部分切除术,术后喉的功能未受明显影响。3例肿瘤侵犯声门下、声带,病变范围较广,行甲状腺气管、全喉切除术+气管残端颈部造口,3例病例存活时间均为5年以上。
3.2.3 肿瘤侵及食管的手术方式 食管由内向外分为4层:黏膜层、黏膜下层、肌层和外膜层。甲状腺肿瘤侵犯食道分为3种情况:①压迫食道与食道外膜粘连不明显,手术中可以轻易将肿瘤和食道分离,此种情况不需做特殊处理。②肿瘤侵及食管外膜层、肌层,但未能穿透黏膜下层、黏膜层进入食管腔。本组有3例病例属于此类型,切除肿瘤和食管肌层后,将缺损的食管外膜层、肌层做对位缝合,术后未发生食管瘘,情况良好。③肿瘤侵犯食管全层进入食管腔内。如果肿瘤侵犯未超过食管的1/2周,行食管全层+肿瘤切除。行食管缺损残壁内翻间断缝合,留置胃管10~14 d。加强术后抗感染、营养支持治疗,术后未发生食管瘘,进普食顺畅。若肿瘤侵犯超过食管的1/2周,则应用食管节段性切除,术后用带血管的前臂皮瓣或空肠、结肠修复食管。
3.3 双侧喉返神经麻痹的处理
侵及气管、食管、喉的甲状腺癌患者,损伤喉返神经的概率较高,有的患者术前即有喉返神经损伤的临床表现,单侧喉返神经损伤常引起声音嘶哑,双侧喉返神经损伤则引起呼吸困难,是术后不能拔管的重要原因之一。对于一般成年人,声门裂需要大于6 mm以上,才能满足日常的生活和工作需求。双侧喉返神经麻痹,使双侧声带固定于旁正位,深吸气时双侧声带不能外展,声门裂只有3~4 mm,患者出现呼吸困难,肺部分泌物不能顺利咳出,易发生继发性肺炎。处理此类患者,气管切开术是一种安全有效的治疗措施,但是很多患者难以接受长期带管的痛苦[18],采用喉外径路声带外展术、喉裂开径路杓状软骨切开术+声带外展术、支撑喉镜下激光或等离子杓状软骨切除术或声带后段切除术,可以明显改善患者呼吸情况以达到拔管目的。
3.4 甲状旁腺的保留
甲状旁腺是非常重要的内分泌腺,为棕黄色小腺体,呈米粒状或扁圆形黄豆状,大小为5.0 mm×8.0 mm,重量不超过200 mg,一般为上下各1对,称上甲状旁腺和下甲状旁腺,位于甲状腺背面,其功能是分泌甲状旁腺素,控制调节人体的钙磷代谢。如果4个甲状旁腺全部被摘除或损伤,将出现严重并发症,甚至危及生命,所以甲状腺手术应该至少保留1~2个甲状旁腺,才不会引起严重的术后并发症。上甲状旁腺位置较为恒定,多数位于甲状腺侧叶后缘中点平面以上,在环状软骨下缘的高度附近,较为隐蔽,不易受伤,下甲状旁腺多数位于甲状腺侧叶后缘中,下1/3交界处以下直至下端后下方。下甲状旁腺位置变异较多见,手术时需要密切注意、辨认。
为了尽量保留甲状旁腺,我们仔细检查切下的标本,将疑为甲状旁腺的组织分离下来,取一小部分送快速冰冻切片检查,以确认是否为甲状旁腺组织、是否有肿瘤浸润。如果是甲状旁腺组织,又没有肿瘤浸润,则将剩余的甲状旁腺组织剪碎后再植入颈部肌肉组织中。这对保留甲状旁腺功能很重要。我们送检了11例组织,有6例快速冰冻切片报告为甲状旁腺组织,且无肿瘤浸润。将甲状旁腺组织再植入颈部肌肉组织中,术后患者未出现甲状旁腺功能降低症状。
综上,我们认为,分化型甲状腺癌若尚未侵犯气管腔内黏膜层,可采用肿瘤切除术,若穿透喉气管黏膜层突入腔内,则应行气管窗式切除术或气管袖状切除术。对于双侧喉返神经麻痹的情况,应选择喉外径路声带外展术或支撑喉镜下杓状软骨切除术,这样既可以提高气管切除术后的拔管率,还可以改善患者生活质量。
(2020-01-17 收稿)
