妇女阴道分泌物真菌检验采用不同检验方法的对比分析
2021-10-29董爱民马爱青
董爱民,马爱青
(济南市长清区人民医院,山东 济南 250300)
0 引言
妇女阴道炎为妇科炎症中的常见病,患病后可出现一系列症状表现,包括尿频与阴道瘙痒及疼痛等,不利于女性健康,且对于其生活质量也具有一定影响[1]。妇女阴道炎的发生受诸多因素影响,基础病因为阴道微生态环境变化,致病微生物含量的增加,可引发阴道炎与输卵管炎等诸多疾病[2]。对于妇科阴道炎的诊断,常需行病原体检查,在明确诱因后制定具体治疗方案[3]。本次研究中通过对200例患者的阴道分泌物真菌检查结果调查,分析了不同微生物检验方法在妇科炎症真菌检验中的应用效果。
1 资料与方法
1.1 一般资料
取2020年3月至2021年3月在院内诊治的妇科炎症患者200例为观察对象,分别行不同方式检验,对照组为妇科分泌物真菌培养,观察组为妇科分泌物涂片镜检。200例患者中年龄26~45岁,均值(34.15±3.25)岁;有性生活史者135例,无性生活史者65例;高中及以下学历42例,大专及以上学历158例。纳入标准:存在明显妇科炎症症状;均行阴道分泌物真菌检验;3d内无性生活。排除标准:近期阴道局部用药者;处在月经期或妊娠期者;存在妇科肿瘤疾病患者。
1.2 方法
妇科分泌物真菌培养:采集阴道分泌物,接种沙保罗培养基,培养基由济南百博生物有限公司提供,培养基置35℃孵箱培养,每日观察一次,最长培养1周。判断标准为,1周内观察到有真菌菌落生长,利用迪尔半自动细菌分析仪进行真菌鉴定和药敏实验。1周内无真菌生长,培养结果显示无真菌生长。
妇科分泌物涂片镜检:采集阴道分泌物,常规涂片,滴入10%KOH溶液2滴,完成镜检。判断标准为,镜下观察到假菌丝或真菌孢子,代表涂片镜检为阳性,镜下观察无假菌丝或真菌孢子,代表阴性。
1.3 观察指标
统计不同方法下真菌感染检出率及感染程度。
1.4 统计学处理
2 结果
2.1 患者真菌感染检出率
观察组微生物检验下妇科真菌感染检出率70.00%,小于对照组妇科真菌感染检出率的79.00%,误诊率与漏诊率分别21.00%与19.00%,大于对照组检查方法下的17.5.00%与3.5.00%,组间对比差异有统计学意义(P<0.05)。见表1。
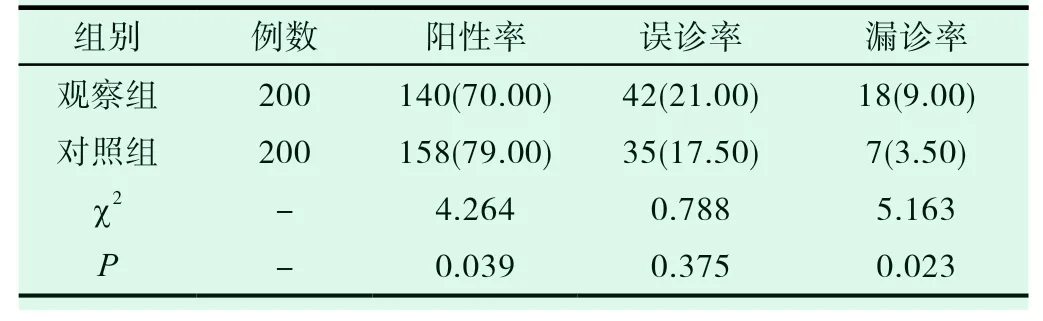
表1 患者不同方法真菌感染检出率对比结果(n,%)
2.2 患者妇科真菌感染程度
观察组微生物检验中,Ⅲ度真菌感染率57.14%,小于对照组微生物检验中的68.99%,不同感染程度检出率之间差异有统计学意义(P<0.05)。见表2。
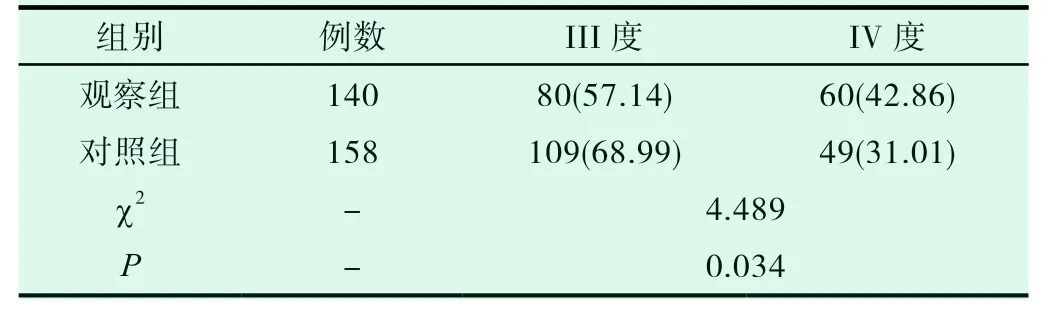
表2 患者妇科真菌感染程度对比结果(n,%)
2.3 观察组真菌分布情况
140例真菌感染妇女中,白色念球菌构成比最高为85.00%,其次为热带念球菌构成比10.00%。见表3。

表3 观察组真菌分布情况(n,%)
3 讨论
妇女阴道炎以真菌感染为主,其中主要为假丝酵母菌,其他还有滴虫和细菌、病毒感染等[4]。妇科炎症性疾病的发生与患者自身免疫力、卫生习惯、作息时间等均存在一定关联。妇女阴道微生态环境变化,可导致菌群失衡,致病性微生物增加,出现外阴瘙痒、疼痛等一系列症状。对于妇科阴道炎需尽早接受有效治疗,避免疾病发展加重对患者健康造成威胁。以阴道炎为例,在妇科疾病中发病率较高,对于阴道炎的诊断传统手段为患者主诉与阴道检查及实验室检查。参考患者主诉与以上几项检查结果虽然能够初步对疾病做出判断,但难以确诊。多数患者在反复感染下也无法准确判断病因,同时阴道炎多见混合感染,在一定程度上增加了临床确诊难度。阴道炎以细菌性阴道炎与真菌性阴道炎为主。真菌性阴道炎在育龄妇女中较为常见,与阴道中乳酸杆菌被高浓度厌氧菌、流感嗜血杆菌等替代相关。细菌性阴道炎的主要感染途径为性传播,但并非唯一途径。细菌性阴道炎还可基于阴道内窥镜检查、过早怀孕等因素所引发。在细菌性阴道炎诊断中,多数患者无特殊症状,常规表现为鱼腥气味稀薄分泌物,需要借助于实验室检查结果诊断。
阴道分泌物格兰染色标本可永久性保存,且检查费用较低。阴道分泌物格兰染色对比盐水涂片显微镜检查精准度相对较高,且灵敏度较高。但基于涂片与干燥及染色所需时间较长,为此此种检查手段普及应用或作为常规检查方式受到限制。为此,生理盐水涂片等检查方式在妇科检查中得到广泛应用。真菌性阴道炎症诊断金标准为,阴道分泌物在沙氏培养基中培养出真菌。分泌物在沙氏培养基培养与真菌鉴定所需时间可达到4d,培养基中加入显色物质,有助于缩短检测时间。真菌显色培养基放入不同显色物质,能够实现对不同真菌的鉴别。有关研究资料显示,将显色培养基作为真菌性阴道炎诊断工具,有助于提升真菌检出率,同时还可进行不同真菌类型的鉴别诊断,识别出多种真菌类型[5]。借助于显色培养基能够鉴别普通培养基无法识别的真菌。
对于妇科炎症疾病的诊断和治疗,需要以病原学检测结果为依据,可利用多种微生物检验方法。真菌检验中选择真菌培养方式更有助于提升疾病诊断精准性,还可有效识别感染源,为后续治疗提供指导[6]。在微生物检验中,分泌物培养法与镜检法较为常用[7]。结合本次调查结果来看,观察组微生物检验下妇科真菌感染检出率70.00%,小于对照组妇科真菌感染检出率的79.00%,误诊率与漏诊率分别21.00%与19.00%,大于对照组检查方法下的17.5.00%与3.5.00%,组间对比有差异性。分泌物涂片镜检阳性检出率明显低于分泌物真菌培养检查法,漏诊及误诊率明显较低。除此之外,在妇女阴道炎感染程度方面,观察组微生物检验中,III度真菌感染率57.14%,小于对照组微生物检验中的68.99%,不同感染程度检出率之间具有差异性。在真菌分布情况上,调查结果显示白色念珠菌发现率最高。分泌物真菌培养检查能够清晰显示念珠菌形态,便于医师辨认,可同步检查阴道其他致病菌。临床中针对疑似念珠菌阴道炎患者,若盐水湿片法未发现真菌,可通过革兰染色镜或真菌培养等方式进一步观察,以达到降低漏诊率的效果[8]。
阴道分泌物直接涂片镜检寻找真菌孢子与菌丝可实现快速检查,在门诊中可得到广泛应用。但基于多种因素影响,导致此种检查手段具有较高的假阳性率与假阴性率,为此,其临床应用价值具有一定限制。而此种手段检查漏诊率较高的原因为,真菌数量较少或孢子形态变化较大,以光滑念球菌的孢子为例,体积小且多以镰刀状存在,热带念珠菌孢子多以类似椭圆形存在。镜检阳性但通过培养显示为阴性的原因可能为,部分油滴与精子或不明颗粒造成干扰,也可能基于患者服用抗真菌药物治疗后,真菌活性受到影响培养出阴性结果。镜检过程中需要关注到是否存在芽孢、孢子中是否存在小孢子等问题。有部分标本中为观察到孢子,但发现菌丝,可参考格兰染色特征做出判断。临床实践经验与仔细观察在提升镜检结果精准度上具有重要价值。本研究所用两种检查方式均具有各自优势,其一具有时间性优势,其二具有精准度的优势,可结合当下检查具体需求进行选择。
综上所述,妇科阴道分泌物真菌检验可选择不同微生物检验方式进行,分泌物真菌培养检查精准度较高,但所用时间较长,分泌物涂片镜检所用时间短,但容易出现漏检与误诊情况。
