经皮肝穿刺胆道支架植入术后高淀粉酶血症及急性胰腺炎临床预测模型的建立与验证
2021-10-28周卫忠施海彬
许 晨,季 杰,周卫忠,杨 魏,刘 圣,施海彬
作者单位:210029 南京医科大学第一附属医院介入放射科
近年来,胆道金属支架植入术已逐渐成为恶性胆道梗阻(MBO)患者的主要姑息性治疗手段[1-3]。内镜途径(ERCP)和经皮肝穿刺途径(percutaneous biliary stent insertion,PTBS)各有优劣。对于病灶累及肝门部或更高部位的MBO 患者,经皮肝穿刺途径技术成功率更高[4-5]。急性胰腺炎是PTBS 术后罕见且严重的并发症之一[6]。极少数重症胰腺炎有可能导致脏器功能衰竭,甚至威胁生命[7]。高淀粉酶血症虽无明显腹部症状,依然存在进一步发展为胰腺炎的可能。文献报道胰腺萎缩和胆总管支架植入是PTBS术后急性胰腺炎的危险因素[8-9],但这些研究的结论不尽相同,且都忽略了高淀粉酶血症,同时尚未建立简易的模型以预测PTBS 术后高淀粉酶血症及胰腺炎的发生。为此,本研究探讨MBO 患者PTBS 术后高淀粉酶血症及急性胰腺炎的危险因素,同时建立并验证Nomogram 模型,以较精准地预测其发生风险,及时辨别高危患者。
1 材料与方法
1.1 临床资料
回顾性分析2016年3月至2020年6月于我科接受PTBS 的MBO 患者的临床资料,若其术前及术后的血清学指标齐全,则纳入研究。排除标准①术中同时行外引流管植入;②既往有慢性胰腺炎或胰腺手术病史。共计302 例患者纳入本研究,其中男153 例,女149 例,年龄28~92 岁,平均(65.0±10.1)岁。所有患者通过肿瘤病理或影像学、实验室检查诊断为MBO,其中胆管癌119 例、肝细胞癌66 例、胰腺癌44 例、胆囊癌35 例、其他恶性肿瘤38 例。患者的基线资料见表1。本研究中纳入分析的预测因素如下:性别、年龄、基础疾病、既往胆道引流史、原发肿瘤类型、术前感染情况、术前肝功能水平、支架数目、支架类型、125I 粒子条植入、手术时间、术中胰管显影以及支架释放位置。

表1 患者基线资料
1.2 手术
1.2.1 术前准备 患者禁食12 h 同时于术前2 h测定血清淀粉酶水平。在增强计算机断层扫描(CT)和/或磁共振胰胆管造影(MRCP)上评估胆管狭窄及肿瘤情况。术中静脉使用羟考酮镇静并缓解疼痛。
1.2.2 操作步骤 经右腋中线第9 肋和/或剑突下用22 G Chiba 针(Cook,Bloomington,IN)穿刺肝内胆管,引入套管造影了解胆管情况,选择合适胆道分支,透视下调整穿刺路径,穿刺成功后,送入0.018 微导丝,退出Chiba 针,交换入6 F 三件套管鞘,将三件套管鞘分别送入肝内肝管内,送入0.038 超滑导丝,经导丝试探通过胆管梗阻段进入十二指肠,退出6 F 三件套管鞘,交换入6 F 导管鞘。经鞘在导丝引导下植入金属支架释放系统,支架末端应比狭窄节段长1.5~2 cm,透视下精确定位,跨过狭窄处释放金属支架,使其位于狭窄部位。若行125I 粒子(0.8mci,上海欣科)植入,则经另一导丝同时引入125I 粒子条,后经外鞘注入少量稀释对比剂,显示金属支架开放良好,对比剂顺畅进入肠道,粒子条与支架重叠。最后用明胶海绵条装入鞘内,边退鞘边推进海绵条以充填穿刺路径。术后常规予以保肝、护胃及抗感染等支持治疗,并于术后3 h、24 h 再次进行血清淀粉酶的检测。若检测出现血清淀粉酶的异常升高,则予以生长抑素(6 mg,500 ml 0.9%NS,IVD)及禁食处理。本研究中使用三种裸自膨胀金属支架(E-Luminexx(BardPeripheralVascular,Tempe,AZ),S.M.A.R.T(Cordis,Milpitas,CA),Zilver(Cook,Bloomington,IN)),直径8 mm,长度40~100 mm。
1.2.3 定义和标准 急性胰腺炎的诊断标准[10]:①PTBS 术后血淀粉酶超过正常值3 倍及以上;②急性出现的持续性腹痛;③影像学表现。以上3项标准中符合两项及以上即诊断为术后急性胰腺炎。急性胰腺炎严重程度的诊断标准[10]:①轻度为无局部或全身症状,无器官衰竭;②中度为48 h 内好转的器官衰竭和/或其他并发症;③重度为持续存在的器官衰竭。高淀粉酶血症的诊断标准[7]:PTBS 术后血淀粉酶超过正常值且无急性持续性腹痛。
1.3 统计学方法
2 结果
2.1 单因素及多因素分析
所有患者中,共74 例(24.5%)发生术后血清淀粉酶异常升高,其中35 例(11.6%)诊断为高淀粉酶血症,39 例(12.9%)诊断为急性胰腺炎。所有血清淀粉酶异常患者予以保守治疗(抑酸抑酶及禁食治疗),没有高淀粉酶血症进展为胰腺炎,没有中重度胰腺炎的发生。单因素logistic 分析见表2。将单因素分析中P<0.1 的因素纳入多因素分析中显示:年龄(每10 岁),125I 粒子条植入,术中胰管显影及支架跨乳头释放是PTBS 术后高淀粉酶血症及急性胰腺炎的独立危险因素(表3)。
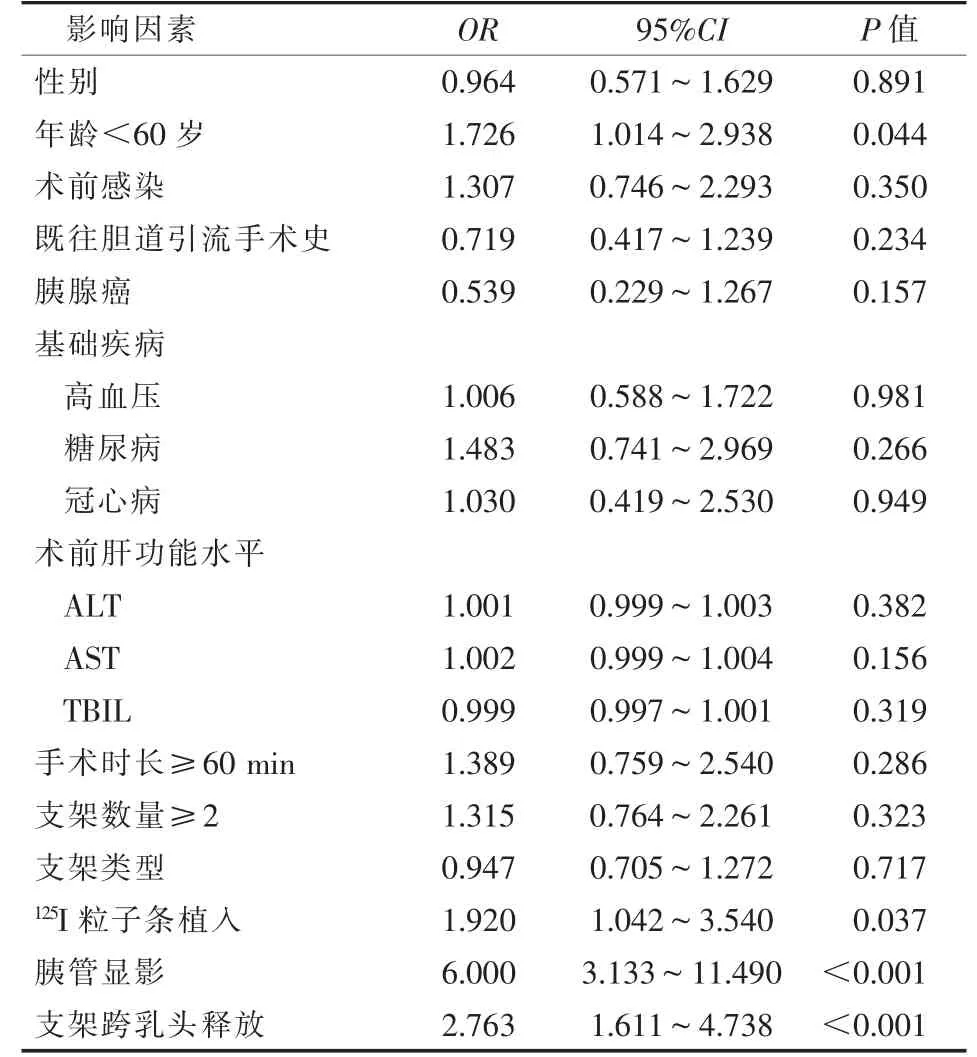
表2 高淀粉酶血症及胰腺炎的单因素Logistic 回归分析

表3 高淀粉酶血症及胰腺炎的多因素Logistic 回归分析
2.2 Nomogram 模型的建立与验证
根据多因素分析结果绘制Nomogram 列线图,总分越高的患者,术后发生高淀粉酶血症及胰腺炎的风险越大(图1)。运用ROC 曲线对本模型进行验证,显示模型区分度良好(AUC=0.781±0.031;95%CI:0.720~0.841),进一步运用加强bootstrap 法(b=500)验证Nomogram 模型,校准图形中标准曲线与校准预测曲线贴合良好,表明本模型校准度良好(图2)。最后,运用DCA 曲线评估模型临床获益,结果显示随着风险阈值减低,患者的净收益增加,模型的潜在临床获益可观(图3)。

图1 Nomogram 模型
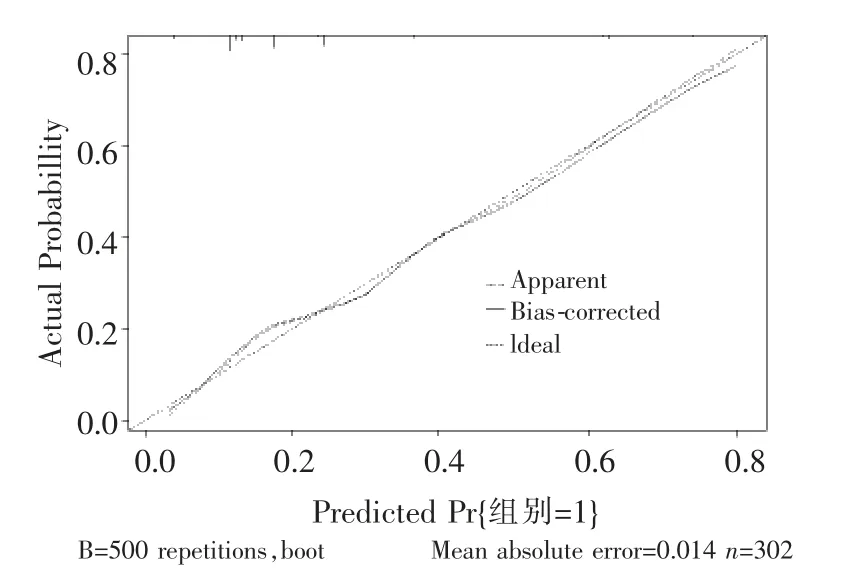
图2 模型的加强Bootstrap 验证
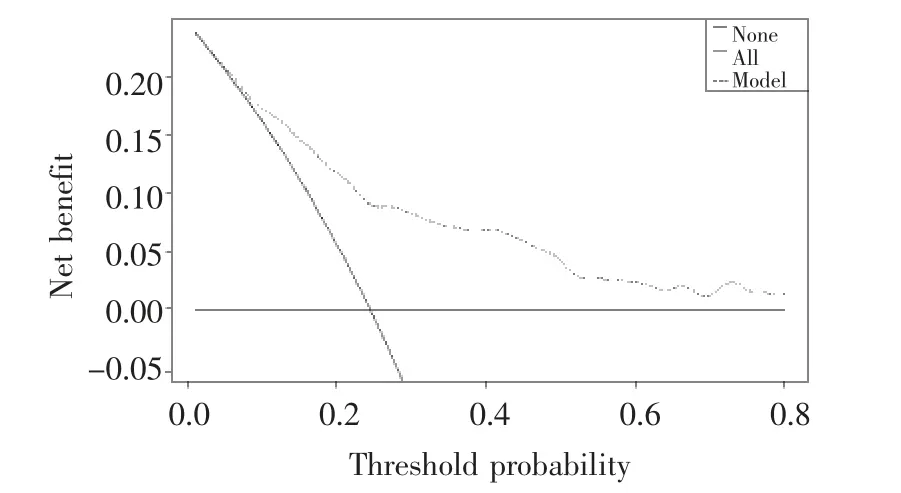
图3 模型的临床决策曲线(DCA)验证
3 讨论
目前对于MBO 患者,因外引流管易发生感染、堵塞、脱出和胆汁丢失等并发症,胆道金属支架植入术已逐渐成为其主要姑息性治疗手段[1-3,11]。与ERCP相比,对于复杂类型的胆道梗阻,PTBS 更值得推荐[4-5]。目前临床多采取先进行外引流管植入治疗,再根据患者引流和黄疸下降情况序贯植入胆道支架,或者同期进行胆道支架植入并保留外引流管,后期再根据情况予以拔除,但这不可避免增加了患者的经济压力同时延长其住院周期。对于明确无法进行手术、无胆道感染且体能状态良好的患者,我们亦进行单纯PTBS 术并于术后规律随访。
高淀粉酶血症及急性胰腺炎是PTBS 术后相对较常见的并发症,影响患者预后,且容易在临床工作中被忽视,因此预测其发生危险并及时辨别高危患者对于提高PTBS 疗效具有重要意义。本研究通过回顾性分析302 例行PTBS 术的MBO 患者的临床资料发现,患者的年龄(每10 岁),125I 粒子条植入,术中胰管显影及支架跨乳头释放是影响PTBS 术后高淀粉酶血症及胰腺炎发生的独立危险因素,由此建立并验证Nomogram 预测模型。
既往内镜下研究显示,对比剂胰管注射,支架的径向压力过大、女性患者、非胰腺癌患者、年轻患者及Oddi 括约肌功能障碍是术后发生胰腺炎的危险因素[11-13]。本研究中显示年龄是PTBS 术后发生胰腺炎和高淀粉酶血症的危险因素。这可能是由于随着年龄增长,患者胰腺功能萎缩。萎缩胰腺的外分泌功能低下且组织纤维化增加,往往在支架植入之前,其胰液流出道已发生梗阻[8]。因此导致老年患者发病风险较低。同理,由于肿瘤侵犯,胰腺癌患者亦容易发生胰液流出道的梗阻。然而,在本研究中,该因素未见统计学意义(P=0.157),推测这可能与本研究中胰腺癌患者的比例较低有关。此外,本研究中支架跨十二指肠乳头释放的患者术后发生高淀粉酶血症和胰腺炎的风险明显高于不跨乳头患者。Tarnasky 等[14]报道对于跨乳头释放支架的患者,由于胆道支架压迫了胰管流出口,胰液引流不畅,引起胰液反流,往往导致胰腺炎的发生。最后,本研究中胰管的意外显影被认为是术后发生高淀粉酶血症和胰腺炎的独立风险因素。Kawakubo 等[15]表明胰管受到的压力过高可导致胰腺炎发生,而PTBS 术中胰管的意外显影常常正是胰管压力过高的表现。同时,对比剂的注入对胰管及其内容物也不可避免的造成了化学性损伤。上述危险因素与既往报道相似[8-9,11-13]。
此外,本研究发现,同期行125I 粒子条植入的患者术后发生高淀粉酶血症和胰腺炎的风险更高,推测这可能与碘粒子的放射性损伤有关。同时,125I 粒子条植入过程中导丝对管壁的摩擦性损伤较其他患者更多,十二指肠乳头水肿的可能性更大。特别是125I粒子条植入组中高淀粉酶血症发生率为21.6%,胰腺炎发生率为13.3%,而未植入组的发生率则分别为9.0%及12.8%。因此,我们认为125I 粒子条植入对胰腺的损伤有限且术后以高淀粉酶血症多见。
尽管既往已有文献报道PTBS 术后胰腺炎的危险因素[8-9],但这些研究的结论各不相同且未考虑到高淀粉酶血症,同时对于单一因素的分值未进行系统性的研究。Nomogram 是一种用于临床事件个体化预测分析的统计学模型,与其他预测性统计学方法相比,Nomogram 分析可以通过直观的、可视化的方式提供更好的个体化预后风险评估[16]。本研究将多因素logistic 回归分析中的独立危险因素作为预测因子绘制Nomogram 模型,总分越高的患者,术后发生高淀粉酶血症及胰腺炎的风险越大。经验证显示模型区分度良好,其预测值与观察值校准度良好,同时患者的临床获益可观。临床工作中根据本模型预测PTBS 术后淀粉酶血症及胰腺炎的发生风险,可及时辨别高危患者并采取预防措施。
根据本文Nomogram 模型,建议术者尽量避免过快过量注射对比剂使其意外流入胰管,减少导管导丝在壶腹部位的操作同时尽可能将支架末端释放于十二指肠乳头上方,以降低术后淀粉酶血症及胰腺炎的发生风险。一项前瞻性试验提出吲哚美辛栓剂可显著降低ERCP 术后急性胰腺炎的发生率[17]。对于模型得出的高风险患者,亦可考虑术后予以吲哚美辛栓剂(100 mg)纳肛或生长抑素静脉滴注进行预防性治疗。
本研究存在一定的局限性。首先,本文属于回顾性研究,这会影响数据的可靠性。其次,本研究中所用支架直径均为8 mm 且胰腺癌患者比例较低,因此关于支架直径及胰腺癌对于PTBS 术后高淀粉酶和急性胰腺炎的影响有待于更一步研究。此外,本研究中患者均仅接受单纯PTBS 治疗。对于高危患者,术前先进行引流管植入或术后留置引流管是否有助于降低高淀粉酶和急性胰腺炎的发生有待于进一步探讨。最后,本研究的样本量有限,仍然需要多中心的大样本研究证实此预测模型的临床价值。
综上所述,年龄、125I 粒子条植入、术中胰管显影及支架跨乳头释放是PTBS 术后高淀粉酶血症及胰腺炎的独立危险因素。根据上述因素构建的Nomogram 模型可较准确得预测其发生风险并及时辨别高危患者。
