新生儿首次呼吸前后脐带动静脉血液氧和二氧化碳变化探索呼吸调控机制的初步报告I—血液氧和二氧化碳分压脐带动静脉差值的组间分析*
2021-10-28孙兴国李启威葛万刚刘艳玲陈升平宋桂芹王桂芝谭晓越朱嘉宝李银俊马铭欣邹昱馨台文琦
刘 方,孙兴国△, 李启威,葛万刚,李 浩,刘艳玲,慈 政,3,陈升平, 宋桂芹,王桂芝,3, 谭晓越,崔 闫, 张 也,朱嘉宝,4,李银俊,5,邓 维,6,黄 燕,7, 马铭欣,7, 陈 荣,7, 邹昱馨,8, 台文琦,徐 凡,石 超
(1. 国家心血管病中心 中国医学科学院阜外医院 心血管疾病国家重点实验室 国家心血管疾病临床医学研究中心,北京协和医学院,北京 100037;2.国家电网公司北京电力医院,北京 100073;3. 潍坊医学院, 山东 潍坊261053;4. 河北医科大学第二医院,石家庄 050000; 5.兰州市城关区康乐医院,甘肃 兰州730030; 6. 重庆医科大学附属康复医院,重庆400050;7.辽宁省大连儿童医院,大连116000;8.聊城市立医院儿童医院,山东 聊城252000)
人和相近哺乳类动物的呼吸调控机制的研究已经很多,但是全部都是基于其出生后的个体为对象进行研究。实际上,以我们最熟悉的人体为例,人的发育生长过程都经历了长达数月的胎儿时期,但是却鲜有对胎儿不呼吸和刚出生的新生儿产生第一次呼吸的机制进行探讨。特别是鲜见使用一种恒定机制能够同时解释人在胎儿和出生后的呼吸调控及其相关生理学和医学的科学研究。
我们历经数十年探索,通过对时间和空间影响人体生命活动和健康的连续动态功能检测指标角度,终于在2010年底初步构建形成了一体化的整体整合生理学医学新理论体系的基本框架,在2011年春美国生理学年会上分别对出生后人的循环代谢神经体液共同参与整体一体化的呼吸调控机制和左心室功能衰竭病人产生陈施(Cheyne-Stokes)呼吸的发生机制第一次进行了全新思维的探讨[1,2],并随后使用心肺运动期间的类陈施呼吸现象和气体交换有效性指标对慢性心力衰竭病人进行了半年内死亡和再入院的精准预测评估[3]。基于逐步完善的整体整合生理学医学新理论体系[4-25],到2013~2015年我们已进一步完善整体整合生理学医学新理论体系的基本框架,通过呼吸调控机制新视野对“为什么胎儿没有呼吸”及“胎儿出生后第一次呼吸产生机制” 已有推测的科学假设[26-30],但是一直没有胎儿成熟正常分娩后产生第一次吸气的实验证据。
一般认为胎儿在母体里的时候主要依靠着胎盘吸收营养,其呼吸系统也在不断发育,在出生之前必须完成呼吸道、肺、循环呼吸肌以及所有调控系统的发育,到了妊娠足月后,胎儿的呼吸及相关系统会发育完全,在羊水中可能存在一定程度的呼吸吐纳动作,却无法吸入氧气吐出二氧化碳,即胎儿没有实质性呼吸。
传统动脉血气分析技术一般血样的抽取需要恒定速度持续20~30 s用来反映血气信息的平均状态[31-35],而我们根据整体整合生理学医学新理论提出的呼吸源性动脉血气的波浪式动态变化,已分别连续逐搏取血结合血气分析[29,30,36-38]和超快反应氧电极技术[39-41]验证了动脉血气呼吸源性的波浪式变化。母体动脉血液中波浪式变化的血气信号(动脉血中波浪式起伏变化的PaO2、PaCO2和[H+]a)最终进入胎儿体循环动脉(主动脉体和颈动脉体外周化学感受器)系统时,波动幅度已经衰减至极其微弱的状态,基本上呈现为稳定无波浪的动脉血气(如28~30 mmHg的PaO2)水平状态,不足以诱发胎儿产生呼吸。当正常分娩产出的胎儿离开母体成为新生儿时呼吸尚未发生,未呼吸的新生儿血液循环和代谢活动一直持续进行,使得体循环动脉血液气体信号逐渐倾向于低氧和高二氧化碳(及高酸化)方向变化,当该变化的幅度随着时间延续逐渐增大到触发该新生儿产生呼吸的阈值状态,发育成熟而出生的新生儿必然就会产生第一次呼吸。基于这一理论假说,我们需要新生儿自然娩出后无创伤微创伤地验证首次呼吸前后动脉血液气体指标连续动态变化数据而设计本脐带动静脉连续逐搏取血血气分析研究。
1 对象与方法
1.1 研究对象
选择2016年2月开始于北京电力医院正常分娩的产妇数十例。新生儿父母签署知情同意书下进行分娩前完成脐带动脉、静脉连续逐搏心跳取血相关准备。
1.2 试验材料与血气分析及监护仪器
脐带动、静脉穿刺套管针、细长塑化延长管(3 mm×1 000 mm)、注射器、肝素化生理盐水、刀片、止血钳。其中,动脉套管针、三通和塑化延长管均已肝素化。常规手术器械及药品,可调节长度的聚乙烯管(内膜附着抗凝药物)等。ECG监护仪使用德国飞利浦IntelliVueMP70 患者呼吸循环监护仪,动脉血流动力学监护仪。血气分析使用丹麦雷度公司(RADIOMETER)制造的ABL800全自动血气分析仪,设置报告要求pH保留3位小数点、氧气和二氧化碳分压均保留1位小数点。
1.3 连续逐搏心跳取血管准备
将细长塑化延长管(3 mm×1 000 mm)盘旋成螺旋状共形成16~20个圈,根据每一个血气分析容量需要>20 mm塑化管,每一圈设定为50~60 mm,我们将塑化管每25~30 mm等距离标记,设计成等长的n圈/2n段,每段代表每次心搏取血样满足血气分析用血容量。使用两条黑色棉线分别在1、3、5、7……单数标示和2、4、6、8……双数标示位置逐个牢靠打结连接,将塑化管盘旋成螺旋状,两段一圈,两条黑线把螺旋塑化管平均等长分隔,黑线和标示作为取血后止血钳钳夹分隔血样的标志。再使用肝素注射液对塑化管全程肝素化后消毒处理备用。
1.4 脐带动脉和静脉穿刺置管
在正常分娩胎儿娩出后,且新生儿尚未自主呼吸前,一组人员迅速准备尽可能靠近新生儿端的脐带动脉,并向新生儿方向进行穿刺置管;另一组人员迅速准备尽可能靠近母体端的脐带静脉,并向母体方向进行穿刺置管。
若新生儿娩出后、脐带动静脉穿刺成功前开始自主呼吸,则停止穿刺、放弃取血。
1.5 新生儿自主呼吸前后连续脐带动、静脉血液逐搏取血以及血液采样管的逐搏分隔和冰存
所有新生儿娩出后、自主呼吸开始前,只要脐带动脉和/或者静脉穿刺成功,立即连接尾端接注射器的肝素化盘旋塑化管,马上开始逐搏抽取脐带动、静脉血液。根据监护仪心跳次数,将每次心跳取血一段,两次心跳取血一圈抽血,根据心跳次数n,总共完成连续逐搏采血1/2n圈。当血充满塑化管后,分别用两把止血钳迅速沿黑线和标示夹闭每根螺旋软管的两侧,对连续的血标本进行逐搏血液样本的隔离,同时以两个软管夹夹闭塑化管的两端后,立即将钳夹后的带有逐搏血样的塑化管放入0℃~4℃冰水盒中(图1),尽快送检作血气分析。
1.6 脐带动、静脉逐搏血样的血液气体分析测定
将盛有血样的细长塑化管从冰水盒中取出立即分析测定。非常小心迅速地(以防止血样流出、或者与空气混合)用刀片将含有脐带动、静脉血样塑化管的第一段的两端切断,迅速将一端插入血气分析仪的血液毛细采样管入口,点击开始,血气分析仪自动开始抽血测定动脉血氧分压(PaO2),动脉血二氧化碳分压(PaCO2),pH 和动脉血氧饱和度(SaO2) 等动液血气分析指标。待前一个血样的血气结果显示出来后,存储结果并将其打印在热敏纸上,随即依次开始测量下一段血液样本。按上述方法,依次顺序完成所有血样的测试。测试时血样需对准血气分析仪的入口处,不能留有气泡、空隙,避免漏气。
1.7 脐带逐搏动、静脉血液血气分析指标的数据制图、分析计算和统计学分析
1.7.1 出生前后脐带逐搏动、静脉血液血气分析指标的变化
使用Origin制图软件将所有自主呼吸前后的逐搏动、静脉血血气分析核心指标(PO2、PCO2、SaO2和pH)数据作图,分析各个指标的变化趋势,并选取每位新生儿脐带动、静脉血气分析指标变化的最高值、最低值及自主呼吸开始后的反向变化等数据用于统计计算分析。
1.7.2 统计学处理
实验数据以均值±标准差(±s)形式表示,采用SPSS软件进行统计学分析处理,对所有呼吸状态下动、静脉血气指标平均值、最高值与相邻最低值进行双尾非配对t检验。
2 结果
2.1 新生儿自主呼吸前后脐带动、静脉穿刺置管连续逐搏取血
虽然准备了数十例产妇,但仅14例新生儿自主呼吸开始前完成了脐带动和或静脉穿刺置管,以每次心跳采集一段血液采样速度仅采集脐动脉样本9例,脐静脉样本8例;其中仅有3例同时采集到脐动和静脉血液样本[37],另6例仅脐动脉、5例仅脐静脉血液样本(表1)。所有9例脐带动脉在自主呼吸开始前后平均取样(19.56±6.64,7~30)段,而所有8例脐带静脉在自主呼吸开始前后平均取样(23.63±4.27,18~31)段。
2.2 新生儿自主呼吸吸气开始约10次心跳后脐带动脉血管收缩连续逐搏取血开始发生困难
所有脐带动脉和静脉在新生儿自主呼吸开始前逐搏取样均非常顺利。但是到新生儿首次呼吸吸气开始大约10次心跳之后,多数脐带动脉血管开始出现血管收缩、血液抽取困难、血液量少,需要2~3次心跳才能获得一段足量血液,甚至完全无法获得血液;而脐带静脉留置管在新生儿自主呼吸开始前后均无明显取血困难发生,新生儿自主呼吸开始后脐带静脉血管未见明显变化,基本上仍然可以顺利按原来速度抽取获得足量血液。
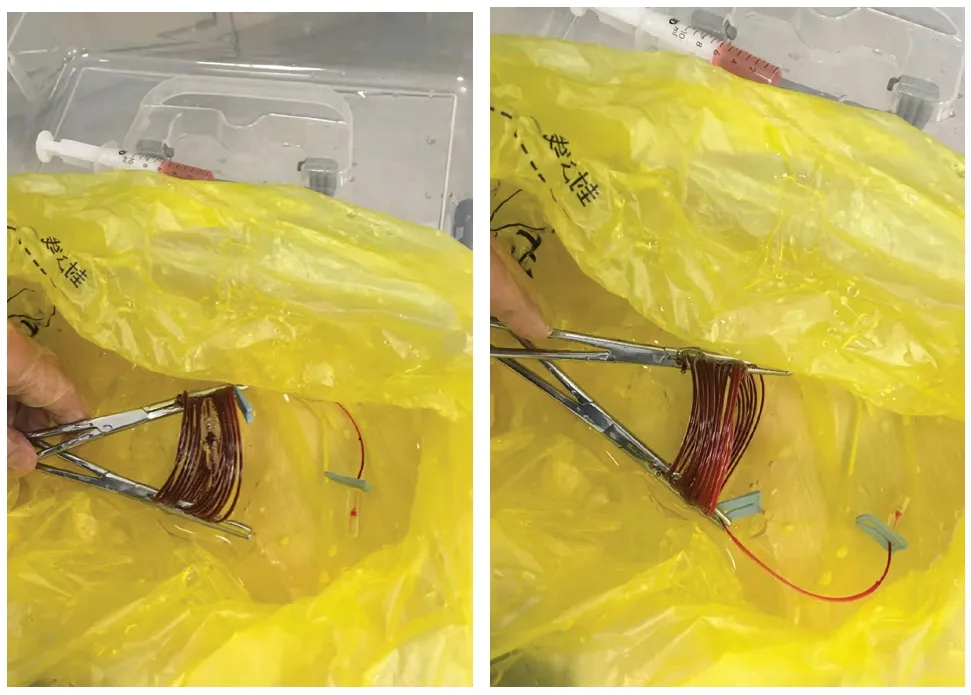
图1. 连续脐带动、静脉逐搏取血血样管的逐搏分隔后的正反面照片图示
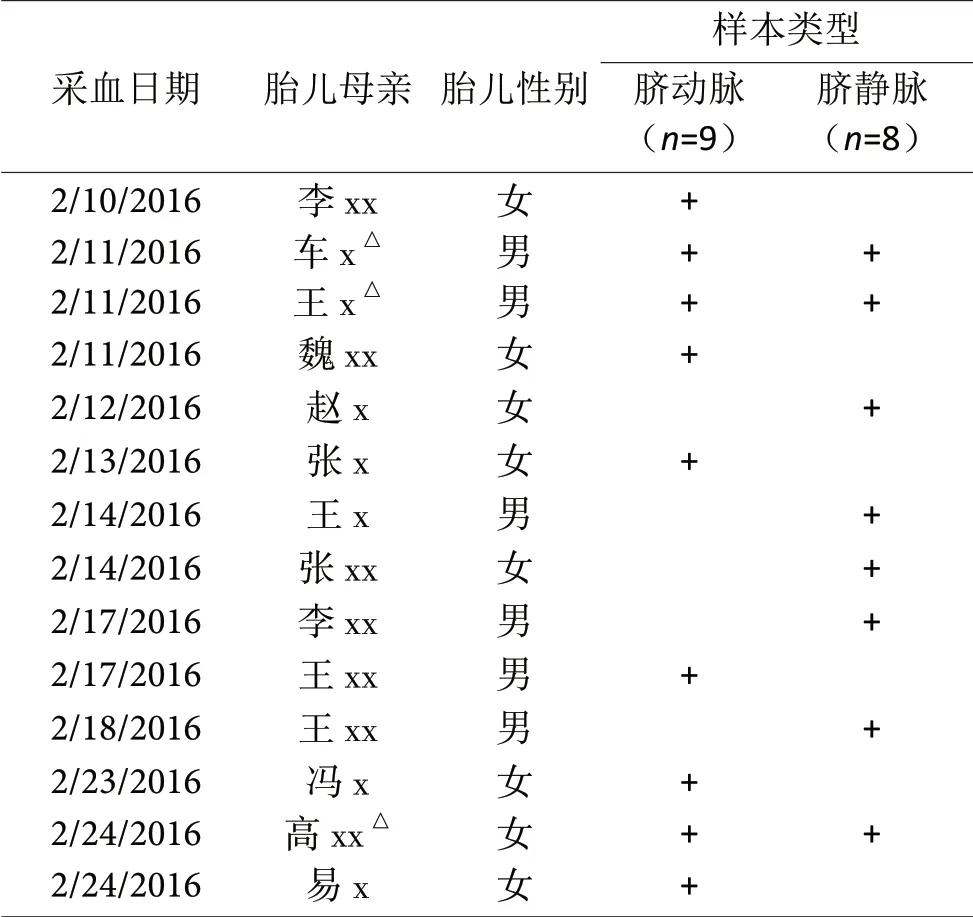
表1. 新生儿自主呼吸开始前后脐带动、静脉逐搏取血
2.3 新生儿PuaO2逐渐降低,自主呼吸开始约10次心跳后血管挛缩,取血困难,个别取到血样可以见到PuaO2跳升
所有9例脐带动脉在自主呼吸开始前平均取样(19.22 ±6.63,7~30)段,仅3例勉强取到自主呼吸后脐带动脉血液(后续血气分析时PuaO2显著跳升)。虽然个体差异巨大,就所有个体的群体PuaO2而言新生儿自主呼吸前后所有9例新生儿个体PuaO2随时间(心跳次数)逐渐降低、趋势明确、不受母亲呼吸的影响(PuvO2有母亲呼吸影响),从PuaO2最高值为(29.11±6.46,23.00~45.90)mmHg开 始逐渐降低,直至PuaO2的最低值为(21.34± 5.54,14.00~33.60)mmHg ;PuaO2的平均值为 (25. 94± 6.79,18.04~37.37)mmHg(表2),均显著低于PuvO2的对应指标(表3,P<0.05)。且在自主呼吸产生大约8~10次心跳后基本上无法取得足够的血样前均达到了最低值。随后大多数脐带动脉挛缩、取血困难;仅3个新生儿在自主呼吸大约10次心跳后见到PaO2有跳升,在此期间低极限值是分别从23.8,15.3和22.3 mmHg大幅度跳升到93.8,137.0和186.0 mmHg。但是PuaCO2的个体差异相对更大,变化的趋势和规律也不稳定,且均与PuvCO2(表3)没有显著性差异(P>0.05),在此不做详细描述,留待后续研究分析。
2.4 新生儿PuvO2总体也是逐渐降低,可能是母体胎盘开始剥离所致,多数呈现母体呼吸造成的PuvO2交替升降,个别吸氧母亲可以见到PuvO2呼吸频率的大幅度交替升降;自主呼吸开始约10次心跳后脐带静脉无明显血管挛缩,无取血困难
就整体PuvO2而言新生儿自主呼吸前后所有8例新生儿个体PuvO2随时间(心跳次数)呈逐渐降低倾向(可能为母体胎盘开始剥离所致)、趋势明确、有母亲呼吸节律的交替升降变化(而PuaO2不受母亲呼吸影响),特别是母亲吸入纯氧的新生儿。从PuvO2最高值为(90.38±48.44,43.40~153.00)mmHg开始逐渐降低,直至PuvO2的最低值为(36.96±14.90,24.80~73.80)mmHg ;PuvO2的平均值为(50.35±21.35,32.56~100.73)mmHg(表3),均显著高于PuaO2的对应指标(表2,P<0.05)。在自主呼吸产生大约8~10次心跳后基本上脐带静脉血管没有明显挛缩,大多数取得足够的血样。在此期间除了吸氧母亲呼吸节律的交替升降变化,没有出现脐带静脉普遍血管挛缩及PO2的大幅度跳升。与PuaO2相比, PuvO2的变异性更大(稳定性差)。而且PuvCO2的个体差异相对更大,变化的趋势和规律也不稳定,且均与PuaCO2没有显著性差异(P>0.05,表2),在此不做详细描述,留待后续研究分析。
3 讨论
3.1 正常娩出新生儿PaO2逐渐降低达低氧阈值是触发第一次吸气从而开始正常呼吸的可能原因
一般而言,胎儿正常娩出后虽然经历分娩产道挤压脐带血流一过性降低甚至阻断,但是胎盘尚未完全剥离,只要还没有处理完全阻断脐带血流,新生儿还可以获得比较充足氧气供应,基本上可以有几分钟甚至更长时间才逐渐达到主动脉体和颈动脉体化学感受器低氧阈值,触发第一次吸气从而开始正常的呼吸[7,9,11,24-27]。虽然“以低氧为核心触发新生儿第一次吸气从而开始正常的呼吸”成为整体整合生理学医学新理论呼吸调控机制的一种假说[24-30],但是却缺少真实实验验证。这可能是由于新生儿无呼吸时间非常短暂、而且血液取样困难和血气分析技术受限等因素所致。本实验证实只要准备充分、在胎儿正常娩出后还没有开始第一次吸气前是可以成功完成脐带动静脉的置管并顺利以逐搏心跳速度采集满足血气分析所需要的血样。本实验结果观察到脐带动、静脉的PO2和PCO2等信号在正常呼吸后的波动幅度均较首次呼吸产生前的波动幅度大。脐带静脉氧分压高于脐带动脉氧分压,表明此时期新生儿体内代谢需要的氧气供应全部依赖母体、胎盘和脐带通道。脐带静脉氧分压表现出明显的随母体呼吸节律的交替性上升与下降,特别是母亲吸氧时表现更为显著;随着时间推移,胎盘逐渐剥离,脐带静脉氧分压的交替性升降变弱、平均氧分压也逐渐降低。脐带动脉血液氧分压随着出生后无呼吸时间的推移而逐渐降低,完全没有脐带静脉血液的交替性升降表现;当PuaO2最低值达到(21.34± 5.54,14.00~33.60)mmHg而触发第一次吸气,开始了人生正常呼吸活动。
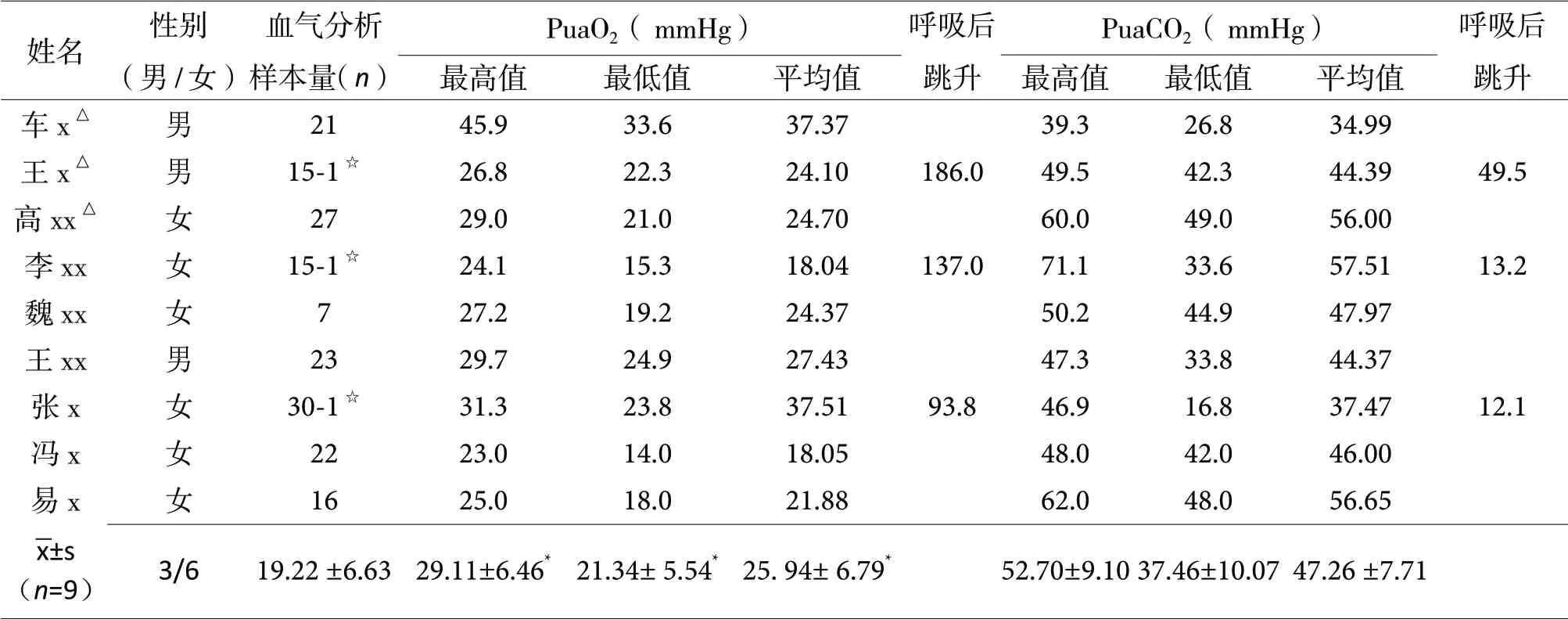
表2. 新生儿首次呼吸前后脐动脉逐搏取血血气分析数据资料
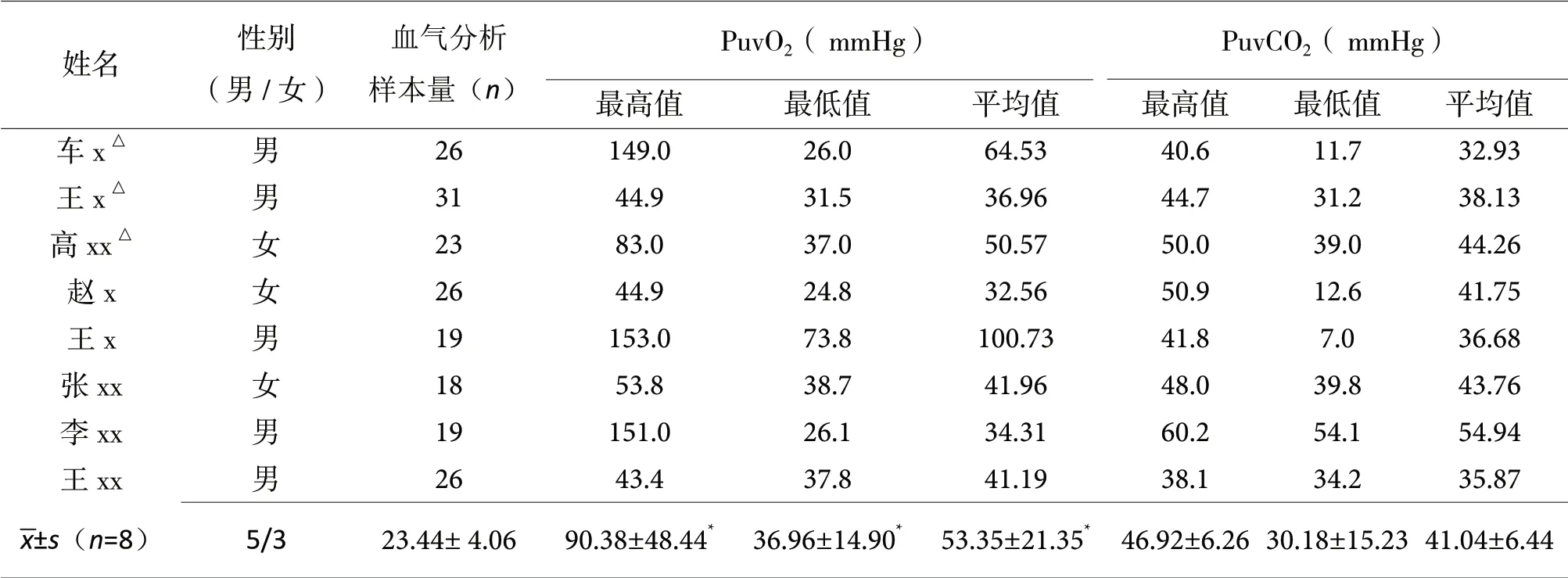
表3. 新生儿首次呼吸前后脐静脉逐搏取血血气分析数据资料
3.2 新生儿开始正常呼吸后高PaO2产生脐带动脉挛缩从而闭锁
同时实验中观察到脐带动脉在新生儿自主呼吸产生后大约10数次心跳之后发生生理性挛缩、颜色变得苍白,难以采集血样;个别获得的血样血气分析结果观察到PuaO2有跳升的情况,这也反过来证明肉眼看到的脐带动脉挛缩苍白就是自主呼吸开始后动脉血氧分压跳升所致。
3.3 在病理生理学状态下胎儿也可能产生病理性呼吸,甚至宫内窘迫
在病理生理学状态下胎盘衰老,胎盘输氧功能低下或脐带打结、扭转、绕颈等均可导致胎儿发生缺氧,引起胎儿的迷走神经兴奋,肠蠕动增强,肛门括约肌松弛,排出胎便;严重的甚至因为低氧而触发自主呼吸导致羊水吸入,甚至表现出宫内窘迫。孙兴国教授80年代初在北方的冬季曾经多次参与抢救煤气中毒呼吸心跳停止的近足月孕妇,娩出或者剖腹产出甚至已经死亡的新生儿气管插管时在其口腔、咽喉、气管甚至肺部看见和吸出不少浑浊甚至带胎便的羊水[42]。正是母亲煤气中毒无法给胎儿供应充足氧气,胎儿低氧从而触发吸气、导致羊水吸入所致。正是这一幕在脑海中反复出现与数十年深入探讨人体所有系统整体一体化调控的思考,才逐步形成构建了全新整体整合生理学医学体系[1-30]。
3.4 传统血气分析技术与逐搏取血血气分析方法展现呼吸源性PaO2连续动态波浪式变化的探索
传统动脉血气分析技术一般用来反映血气信息的平均状态,要避免动脉血气采样错误地表现为某一次吸气或者呼气的血液气体,血样的抽取需要恒定速度持续20~30 s,大约跨越3~5个呼吸周期[31-35]。正确的血气分析技术无法真实反应整体整合生理学医学新理论提出的呼吸源性动脉血气的波浪式动态变化,所以我们探索性地提出并使用了动、静脉血管置管,连接肝素化微细塑胶管和注射器,实现连续逐搏取血,该系列血样顺序进行血气分析,基本上可以实现对5~6∶1的人体动脉血气呼吸源性波浪式变化阶梯状、台阶状的展现[29,30,36-38]。而连续逐搏取血血气分析技术只是根据每次心跳的时间分隔的血样,并非每次搏出血液的绝对分隔,甚至可能是前后两次心跳血液等对半混合物,必然存在一定程度信号减弱(降低波浪式变化幅度),所以我们探索性使用血管内置入超快反应氧感受器光导纤维传导技术观察到活体整体动物PaO2呼吸源性波浪式动态变化[39-41]。
3.5 本人体实验证据研究的局限性及其未来研究展望-血管内置入超快反应PaO2连续动态变化
3.5.1 血样采集方法没法做到完全区分两次心跳搏出血液
连续逐搏取血血气分析方法应用于心跳/呼吸比率在5~6的正常人和病人虽然可以很好地展现出呼吸对PaO2非平均的波浪式升降变化[29,30,36-38],为新理论体系创新解释呼吸循环代谢等一体化调控机制构架提供了实验依据;但是连续逐搏取血的血样并不是每次心跳的实际搏出血液,而多数情况下仅仅是相邻两次心跳不同血液的融合结果,所以血气特别是动脉氧分压随着呼吸升降变化的幅度必然是一定程度上被缩小的。
3.5.2 新生儿出生后无自主呼吸时间有限,脐带动、静脉置管抽血准备时间不足
本研究虽然在14例新生儿出生后自主呼吸开始前成功完成了脐带动、静脉穿刺置管进行逐搏取血,但是更多的新生儿却在我们准备工作期间已经开始自主呼吸,只能放弃。
3.5.3 局限性
本实验中采血管两端接头连接处,特别是脐带动脉挛缩难以取血,部分血样出现了气泡混入、血红蛋白和电解质等指标发生稀释现象,也对本实验结果有影响。未来从实验方法学和理论上需进一步完善。
3.5.4 为什么需要对同一个个体同一时间点的脐带动、静脉血气指标进行个体化分析
由于新生儿脐带动脉和静脉血气指标数据的个体差异太大,不少数据的组群差异分析统计学差异性不显著可能并不代表真实事实。虽然很难在自主呼吸前很短时间内同时对脐带动脉和脐带静脉成功置管及需要针对每个个体进行个体化分析才能改进统计学结论的正确性[37]。
3.5.5 脐带动、静脉血管内置入超快反应PaO2记录连续动态变化的可行性展望
本研究团队已经在实验山羊、猪等大动物动脉置入超快反应氧传感器测定连续动态的PaO2变化[39,40]这种具有小型化、可置入、坚固且反应快(液相也<100 ms)的聚合物基质的光纤氧传感器可以满足测量液相的氧分压的生理快速变化,经过改造必然可以满足在整体活体脐带动、静脉人体实验,特别是满足呼吸调控机制研究要求。
综上所述,新生儿自主呼吸前带有母体呼吸交替升降特征的脐带静脉氧分压高于脐带动脉,随着胎盘逐渐剥离无呼吸交替升降特征的脐带动脉氧分压逐渐降低达到该个体的阈值触发第一次吸气,从而开始自主呼吸。
