双侧胸椎旁神经阻滞复合全麻在重症肌无力患者胸腺切除术中的应用分析
2021-10-28张培冰陈秋成梁万益
张培冰 陈秋成 梁万益
广东省高州市人民医院麻醉科一区 525200
重症肌无力(MG)主要是因神经—肌肉接头部分出现传递功能障碍而引发的一种自身免疫性疾病,主要表现包括部分或是全身性骨骼肌无力与易疲劳,在活动后症状明显加剧,在休息后有所缓解[1]。目前,胸腺切除术是临床治疗MG的常用措施之一,有助于改善患者临床症状[2]。既往,胸腺切除术需于全麻下进行,而全麻药物残留会导致患者术后苏醒时间延长,同时也会增加术后肌无力的发生风险[3]。因此,为行胸腺切除术治疗的MG患者寻找一种更理想的麻醉方案意义重大。本文选取60例行胸腺切除术的MG患者进行对照分析,旨在探析双侧胸椎旁神经阻滞复合全麻在MG患者胸腺切除术中的应用效果,报道如下。
1 资料与方法
1.1 一般资料 选取2017年2月—2020年2月在我院行胸腺切除术的60例MG患者作为观察对象,按抽签法分为两组,各30例。研究组中男17例,女13例;年龄22~58岁,平均年龄(45.57±7.32)岁;体质量45~95kg,平均体质量(64.39±9.10)kg;ASA分级:Ⅰ级12例,Ⅱ级18例;Osserman分型:Ⅰ型11例,Ⅱa型12例,Ⅱb型7例。参照组中男18例,女12例;年龄23~56岁,平均年龄(45.52±6.85)岁;体质量43~93kg,平均体质量(64.36±8.68)kg;ASA分级:Ⅰ级13例,Ⅱ级17例;Osserman分型:Ⅰ型12例,Ⅱa型12例,Ⅱb型6例。两组患者在性别、年龄、体质量、ASA分级及Ossermann分型方面比较,差异无统计学意义(P>0.05),有可比性。本研究已获得本院医学伦理委员会批准,且患者知情后自愿签署加入研究同意书。
1.2 方法 在麻醉前30min对患者肌注0.5mg阿托品、0.1g苯巴比妥钠,待患者进入手术室后为其建立静脉通道,并采用多功能监测仪进行生命体征监测,给予桡动脉穿刺测量其平均动脉压(MAP),同时接通Narcotrend麻醉深度监测仪。参照组:采用静注2mg/kg丙泊酚、2~3mg咪达唑仑及0.5μg/kg舒芬太尼进行麻醉诱导,待患者失去意识后在其气管内注射3ml左右利多卡因注射液(2%浓度)进行表面麻醉,等待2~3min后进行气管插管麻醉,通过静脉持续性泵注4~12mg/(kg·h)丙泊酚,将Narcotrend维持于D~E级,同时持续性泵注一定量的瑞芬太尼,开始时控制泵注速度在0.05μg/(kg·min)左右,如果MAP上升或下降幅度较大(>20%基础值),则需适当调整泵注速度再观察10min左右,直至患者MAP恢复至正常范围(基础值±20%)。研究组:协助患者保持侧卧位,于超声引导下对其双侧T3~4椎旁间隙进行穿刺,通过旁正中矢状切面扫描与平面外进针法把穿刺针穿刺至肋横突韧带与胸膜间,待回抽未见血液后,向其中注射16~20ml 0.5%浓度的罗哌卡因注射液(每侧均注射一半),在双侧胸椎旁神经阻滞结束30min后进行平面测试,在确保双侧均出现阻滞节段后再实施麻醉诱导,麻醉诱导与维持方法与参照组一致。两组于关胸前均静注40mg帕瑞昔布钠注射液,同时以8~10滴/min的速度滴注阿托品+新斯的明混合液(1mg阿托品、2mg新斯的明、500ml生理盐水)。手术结束时立即停用麻醉药物,等待患者自然苏醒,然后待患者满足拔管条件后再将气管导管拔除。
1.3 观察指标 (1)麻醉药物用量:记录对比两组丙泊酚、瑞芬太尼用量。(2)苏醒、拔管时间:记录对比两组苏醒时间、拔管时间。(3)应激反应指标:在麻醉前、术毕及术后24h时抽取两组患者4ml静脉血进行离心处理,取其上清液,并分成3份放于-20℃冰箱内待检,然后采用放射免疫法对两组患者皮质醇水平进行测定,采用酶联免疫吸附试验对两组患者血管紧张素Ⅱ水平进行测定。

2 结果
2.1 麻醉药物用量 研究组丙泊酚、瑞芬太尼用量均少于参照组,差异有统计学意义(P<0.05)。见表1。
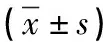
表1 两组麻醉药物用量比较
2.2 苏醒时间、拔管时间 研究组苏醒时间、拔管时间均短于参照组,差异有统计学意义(P<0.05)。见表2。

表2 两组苏醒时间、拔管时间比较
2.3 应激反应指标 麻醉前,两组皮质醇、血管紧张素Ⅱ水平相比,差异无统计学意义(P>0.05);术毕、术后24h时,两组皮质醇、血管紧张素Ⅱ水平均高于麻醉前,研究组相对较低,差异有统计学意义(P<0.05)。见表3。
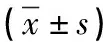
表3 两组不同时间点应激反应指标变化比较
3 讨论
目前,临床对于MG的具体病因尚未完全明确,普遍认为其发生与环境、药物及感染等因素有关。胸腺切除术是临床治疗MG的主要措施之一,疗效较为显著,但其最大的风险为术后肌无力危象与呼吸衰竭,而肌无力危象的出现与手术应激反应、术后疼痛程度、呼吸道感染以及全身性感染等因素有关。由于MG患者对于全麻药物于肌松药物具有较高的敏感性,麻药残留会延长其术后恢复时间,造成拔管、机械通气时间明显延长,进而增加了呼吸道感染的概率[4]。临床发现,单纯全麻无法有效抑制手术刺激机体而引发的应激反应,而过度地提高麻醉深度不但会对患者血流动力学造成不良影响,同时还会延长其苏醒时间[5]。因此,对行胸腺切除术的MG患者采取何种麻醉方案成为近年来神经内科探讨的热点。
临床发现,在全麻基础上复合胸段腰硬膜外阻滞可为MG患者提供更为有效的手术镇痛效果,但高位硬膜外阻滞的范围较广,易导致患者术中血流动力学稳定性下降,同时还可能进一步影响其呼吸功能[6]。有研究指出,胸椎旁神经阻滞也可获得与胸段腰硬膜外阻滞相近的镇痛效果,同时其并发症发生率相对更低[7]。因胸椎旁间隙的生理解剖特点,在注射麻醉药物后除了向其上、下节段进行扩散外,还会向患者肋间扩散,通常仅会阻滞3~5个节段,所以对于患者循环、呼吸功能所产生的不良影响与胸段腰硬膜外阻滞相比更小,这也给患者提供了更安全的麻醉方案[8]。
本文结果显示:与参照组比,研究组丙泊酚、瑞芬太尼用量均更少,苏醒时间、拔管时间均更短。提示双侧胸椎旁神经阻滞复合全麻应用于MG患者的胸腺切除术中可有效降低麻醉药物用量,并缩短患者的苏醒、拔管时间。分析原因:对患者进行双侧T3~4椎旁神经阻滞,不仅有效阻断了手术引起的绝大部分创伤性刺激的传导,从而减轻手术疼痛,同时还降低了减少了麻醉药物用量,让患者术后可更快地苏醒及拔管[9]。本文结果还显示:术毕、术后24h时,研究组皮质醇、血管紧张素Ⅱ水平均低于参照组。提示双侧胸椎旁神经阻滞复合全麻应用于MG患者的胸腺切除术中可有效减轻患者机体应激反应。究其原因可能与双侧胸椎旁神经阻滞减轻患者的疼痛程度有关[10]。
综上所述,在MG患者胸腺切除术中采用双侧胸椎旁神经阻滞复合全麻可减少麻醉药物用量,缩短其苏醒、拔管时间,并有助于减轻机体应激反应。
