新诊断的2型糖尿病患者同型半胱氨酸血症与尿微量白蛋白/肌酐的关系研究
2021-10-26董雪洁
董雪洁 于 萍 安 妍 朱 巍
北京航天总医院内分泌科,北京 100076
2型糖尿病(type 2 diabetes mellitus,T2DM)的主要发病机制为胰岛素抵抗和胰岛β细胞功能进行性衰退。在我国,2型糖尿病的患病率逐年升高[1]。2型糖尿病患者的主要死亡原因为其各种并发症,其中糖尿病肾病是其重要的微血管并发症。糖尿病肾病的早期表现为尿微量白蛋白的增加,进而逐步发展为大量蛋白尿、肾功能不全。因此对2型糖尿病患者尿微量白蛋白的评估和监测应贯穿糖尿病治疗的始终[2]。
同型半胱氨酸(homocysteine,HCY)是蛋氨酸的代谢产物。研究表明,同型半胱氨酸可以促进血浆四氢生物蝶呤和内皮型一氧化氮合酶脱偶联,从而诱发血管内皮功能异常[3]。同时,高同型半胱氨酸血症(hyperhomocysteinemia,HHCY)还可以诱导炎症和氧化应激[4]。因此,部分研究认为高同型半胱氨酸血症具有潜在的致肾脏损害的作用[5]。目前对于2型糖尿病合并高同型半胱氨酸血症的尿微量白蛋白的研究不多,本研究以新诊断的2型糖尿病患者为研究对象,重点探讨高同型半胱氨酸血症对该类患者尿微量白蛋白排泄的影响。
1 资料与方法
1.1 一般资料
选取2014年9月至2018年9月北京航天总医院内分泌科门诊就诊的新诊断的2型糖尿病患者共90例(男60例,女30例)为研究对象,按是否合并HHCY分为两组,其中2型糖尿病合并HHCY组(T2DM+HHCY)45例,不合并HHCY组(T2DM+NHCY)45例。2型糖尿病诊断标准为1999年国际卫生组织定义的糖尿病诊断标准。高HCY定义为HCY≥15 mmol/L。纳入标准:①年龄>18岁;②首次确诊为2型糖尿病的患者。排除标准:①合并糖尿病急慢性并发症患者;②冠心病患者、脑卒中患者感染性疾病或炎症性疾病;③肝、肾功能不全、心功能不全、恶性肿瘤、免疫性疾病、血液系统疾病;④高脂血症和高血压病接受过药物降压、降脂治疗。患者均签署知情同意书,本研究通过北京航天总医院医学伦理委员会批准。
1.2 方法
所有患者接受糖尿病治疗前进行体格检查,包含身高,体重。并测定HCY,肌酐(creatinine,Cr),脂代谢指标包括总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C),高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C),三酰甘油(triglyceride,TG),糖代谢指标包括空腹血糖(fasting plasma glucose,FPG),糖 化 血 红 蛋 白(glycosylated hemoglobin,HbA1c),空腹胰岛素(fasting insulin,FINS)。并计算体重指数(body mass index,BMI)= 体重(kg)/身高2(m2),稳态模型胰岛素指数(HOMA-IR)=FPG(mmol/L)×FINS(mU/L)[6]。
尿微量白蛋白评估采用目前主流所采用的随机尿尿微量白蛋白/肌酐比值,在不同日期随机状态下留取两次样本取其平均值。
1.3 统计学处理
采用SPSS 20.0统计学软件进行统计学分析,正态分布样本参数如 BMI、TC、LDL-C、HDL-C、HbA1c、FINS等以()表示,非正态分布样本如TG、HOMA-IR采用中位数(四分位数)表示,正态分布样本两组间比较采用独立样本t检验,相关分析采用Pearson相关分析进行。非正态分布样本比较采用非参数检验。率的比较采用χ2检验。相关分析采用Spearman相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般资料比较
两组患者性别、年龄、BMI、TC、LDL-C、HDL-C、TG、FPG、FINS等比较,差异均无统计学意义(P>0.05)。T2DM+HHCY组患者HCY、HOMA-IR、UACR水平显著高于T2DM+NHCY组,差异有统计学意义(P<0.05)。见表1。
表1 两组患者一般资料比较[,n(%),M(P25,P75),n=45]
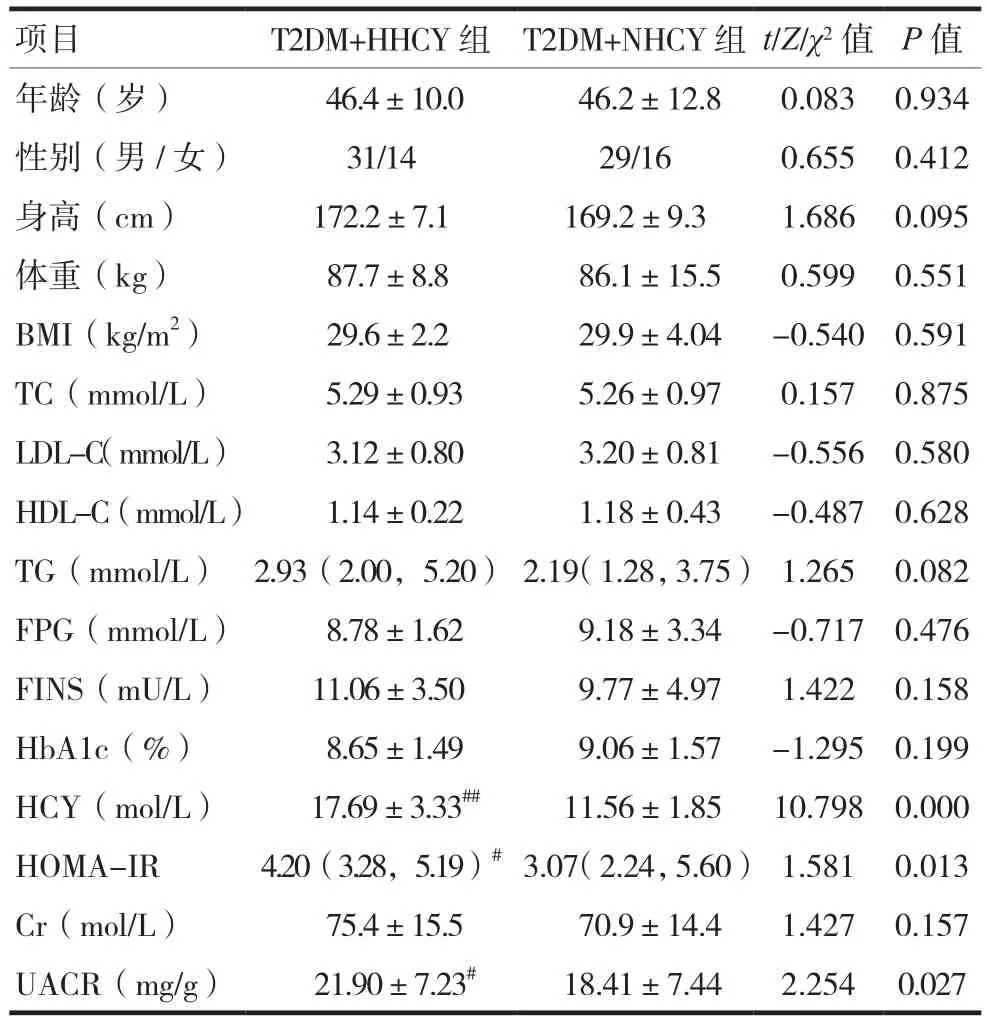
表1 两组患者一般资料比较[,n(%),M(P25,P75),n=45]
注:与T2DM+NHCY组比较,#P<0.05,##P<0.01
项目 T2DM+HHCY组 T2DM+NHCY组 t/Z/χ2值 P值年龄(岁) 46.4±10.0 46.2±12.8 0.083 0.934性别(男/女) 31/14 29/16 0.655 0.412身高(cm) 172.2±7.1 169.2±9.3 1.686 0.095体重(kg) 87.7±8.8 86.1±15.5 0.599 0.551 BMI(kg/m2) 29.6±2.2 29.9±4.04 -0.540 0.591 TC(mmol/L) 5.29±0.93 5.26±0.97 0.157 0.875 LDL-C(mmol/L) 3.12±0.80 3.20±0.81 -0.556 0.580 HDL-C(mmol/L) 1.14±0.22 1.18±0.43 -0.487 0.628 TG(mmol/L) 2.93(2.00,5.20) 2.19(1.28,3.75) 1.265 0.082 FPG(mmol/L) 8.78±1.62 9.18±3.34 -0.717 0.476 FINS(mU/L) 11.06±3.50 9.77±4.97 1.422 0.158 HbA1c(%) 8.65±1.49 9.06±1.57 -1.295 0.199 HCY(mol/L) 17.69±3.33## 11.56±1.85 10.798 0.000 HOMA-IR 4.20(3.28,5.19)#3.07(2.24,5.60) 1.581 0.013 Cr(mol/L) 75.4±15.5 70.9±14.4 1.427 0.157 UACR(mg/g) 21.90±7.23# 18.41±7.44 2.254 0.027
2.2 新诊断的2型糖尿病患者UACR的相关因素分析
新诊断的2型糖尿病UACR与其他参数的相关 分 析 见 表 2,UACR 与 TG、FPG、HbA1c、HCY、HOMA-IR呈正相关,差异有统计学意义(P<0.05)。
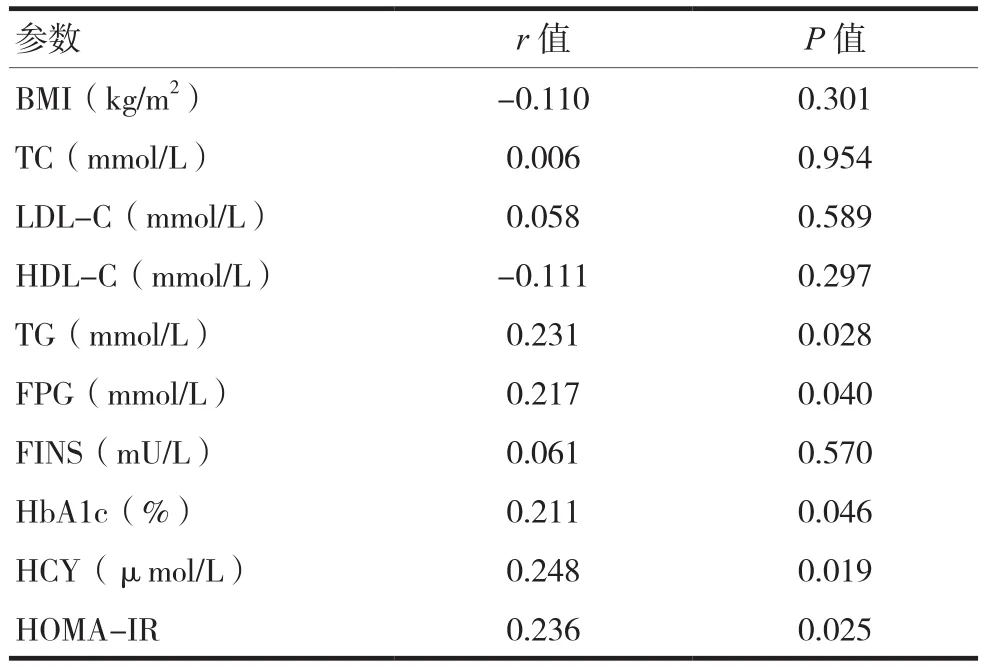
表2 新诊断的2型糖尿病患者UACR的相关因素分析
2.3 新诊断的2型糖尿病患者UACR的多元回归分析
新诊断的2型糖尿病患者UACR的多元回归分析见表3,以UACR为因变量,TG、HbA1c、HCY及HOMA-IR为因变量进行多元回归分析,可见HbA1c、HCY是UACR的独立危险因素(P<0.05)。

表3 多元线性回归分析2型糖尿病患者UACR的影响因素
3 讨论
本研究发现,新诊断的2型糖尿病合并HHCY患者具有较高的UACR水平,UACR与FPG、HbA1c、TG、HCY、HOMA-IR 呈 正 相 关。HbA1c,HCY是新诊断2型糖尿病UACR的独立影响因素。
糖尿病肾病是2型糖尿病的重要微血管并发症之一,并且是导致终末期肾功能不全的重要危险因素,因此对2型糖尿病患者尿蛋白的监测至关重要[7]。目前对糖尿病患者尿蛋白的评估主要使用UACR,尿微量白蛋白排泄率,24 h尿微量白蛋白等方法。因UACR留取方法简便,数值稳定受到多个指南的推荐[8-9]。
HHCY是以血浆HCY升高为特征的疾病。本研究发现,2型糖尿病患者合并HHCY者UACR高于非HHCY者,并且UACR与血浆HCY水平相关,提示高HCY具有加重2型糖尿病患者的肾脏并发症的可能。在多项研究中证实HCY水平与糖尿病肾病的相关性[10]。而在Liang等[11]以中国人为研究对象的研究中发现,高HCY同样可以增加中国人糖尿病肾病的风险。在高血压的患者中,高HCY同样可以加重蛋白尿的发生[12]。这与本研究结果相似,究其原因可能有:①高HCY可以加重2型糖尿病患者的血管内皮功能的损害,其机制可能与HCY促进血浆四氢生物蝶呤和内皮型一氧化氮合酶脱偶联有关,从而导致内皮型一氧化氮合酶水平的降低和一氧化氮合成的减少[3,13];②高HCY可能诱导氧化应激的发生和活性氧自由基的生成,从而损害肾小球的滤过功能,加重蛋白尿的发生[4,14]。本研究选取新诊断的2型糖尿病患者,排除了因病程、糖尿病或其他慢性疾病用药对HCY代谢和尿微量白蛋白的影响,结论较为可靠。
本研究同时发现,新诊断的2型糖尿病患者UACR与胰岛素抵抗指数和TG水平具有相关性。对于胰岛素抵抗和2型糖尿病尿微量白蛋白的相关性,目前的研究尚未达成一致的结论[15-17]。其原因可能是受纳入研究的患者的年龄、病程、用药情况的干扰以及在临床评估胰岛素抵抗的方法目前还不能统一所致。2型糖尿病患者胰岛素抵抗加重糖尿病肾病进展的可能机制有:①胰岛素抵抗可以诱发肾小球足细胞蛋白变性[18];②胰岛素抵抗可以加重血管内皮功能紊乱[19];③胰岛素抵抗可能增加肾小球的滤过压和肾小球滤过膜的通透性,从而加重糖尿病肾病的进展[20]。
本研究的不足之处在于缺乏干预性治疗,没有对2型糖尿病合并HHCY的患者观察经过降HCY治疗后UACR的变化情况,对于降低HCY治疗的必要性缺乏一定的说服力。
综上所述,通过本研究得出结论,新诊断的2型糖尿病合并HHCY的患者UACR升高,HCY水平是UACR的独立危险因素。因此对于合并HHCY的患者,更需要关注其肾脏并发症的进展。
