无创正压通气在重症支气管哮喘合并呼吸衰竭患者治疗中的应用研究
2021-10-25高其琛
高其琛
(响水县人民医院呼吸内科,江苏 盐城 224600)
重症支气管哮喘是临床上常见的呼吸道炎症疾病,该病可导致患者在可逆性呼气气流限制下出现不同程度的喘息、气促等症状,若未能及时给予患者积极有效的干预治疗,则可致病情进一步发展为呼吸衰竭,进而可对患者的生命健康造成严重威胁。临床上多对重症支气管哮喘合并呼吸衰竭患者采用补液、吸氧、糖皮质类激素及支气管扩张剂等常规手段进行治疗,虽可缓解喘息、气促及呼吸困难等临床症状,但部分患者易出现呼吸阻塞加重、支气管阻塞等症状,严重威胁患者生命[1]。无创正压通气是治疗呼吸衰竭的重要辅助手段,其可在患者呼吸时提供较高的正压,从而降低机体内氧耗,改善患者通气功能,对呼吸系统疾病具有良好的治疗效果[2]。本文旨在分析无创正压通气对重症支气管哮喘合并呼吸衰竭患者动脉血气指标及炎性因子水平的影响,现作报道如下。
1 资料与方法
1.1 一般资料 按照随机数字表法,将2017年7月至2020年7月响水县人民医院收治的50例重症支气管哮喘合并呼吸衰竭患者分为对照组和观察组,每组25例。对照组患者中男性14例,女性11例;年龄39~73岁,平均(56.35±3.55)岁;发作至就诊时间为1~7 h,平均(3.14±0.75) h;发作诱因:呼吸道感染13例,接触过敏原10例,其他2例。观察组患者中男性15例,女性10例;年龄37~71岁,平均(56.51±3.31)岁;发作至就诊时间为1~9 h,平均(3.21±0.69) h;发作诱因:呼吸道感染14例,接触过敏原7例,其他4例。两组患者一般资料比较,差异无统计学意义(P> 0.05),组间具有可比性。纳入标准:伴有不同程度呼吸衰竭表现者,且符合《难治性哮喘诊断与处理专家共识》[3]中的相关诊断标准者;对本研究配合度高者;符合无创正压通气治疗相关指征者等。排除标准:严重肝、肾功能障碍者;合并肺栓塞、肺癌等肺部疾病者;处于妊娠期、哺乳期女性者等。患者家属均对本研究知情同意,且经响水县人民医院医学伦理委员会审核批准。
1.2 方法 入组后给予对照组患者吸氧、补液、糖皮质类激素及支气管扩张剂等常规治疗[4]。在常规治疗的基础上,观察组患者给予无创正压通气进行治疗,方法:指导患者取仰卧位,并将其头部抬高45°,选择型号适宜的呼吸面罩,同时采用无创呼吸机[飞利浦(中国)投资有限公司,型号:V60]进行治疗,通气模式设置为S/T,频率设置为18~20次/min,氧流量设置为3~5 L/min,吸气末正压设置为5~20 cmH2O(1 cmH2O = 0.098 kPa),呼气末正压设置为2~6 cmH2O,治疗期间可依据患者病情、血气指标变化情况合理调整呼吸参数,3 h/次,3次/d。当患者呼吸频率≤20次/min,心率≤100次/min,吸入气中的氧浓度分数≤40%,动脉血氧饱和度(SaO2)≥90%,并维持24 h,呼吸衰竭原发病得到控制,神志清醒,咳嗽有力,无代谢紊乱,血流动力学稳定时可以完全脱离呼吸机。两组患者治疗周期均为14 d。
1.3 观察指标 ①治疗后两组患者临床疗效均依据《临床常见疾病诊疗规范》[5]中的相关标准进行评估,治疗后,患者肺部杂音消失,生命体征恢复平稳,临床症状基本消失视为显效;治疗后,患者肺部杂音有所减轻,生命体征平稳,临床症状显著改善视为有效;治疗后,患者肺部杂音、生命体征及临床症状均未改善视为无效。总有效率=显效率+有效率。②治疗前后两组动脉血气指标比较。两组患者分别于治疗前后抽取肘部的动脉血3 mL,采用全自动血气分析仪检测动脉血氧分压(PaO2)、动脉血二氧化碳分压(PaCO2)及SaO2。③治疗前后两组炎性因子指标比较。两组患者分别于治疗前后抽取空腹状态下的静脉血3 mL,以3 000 r/min的转速行10 min离心,取血清,采用酶联免疫吸附实验法对血清干扰素-γ(IFN-γ)、白细胞介素-6(IL-6)水平进行检测。④治疗期间两组不良反应发生情况比较,观察、记录两组患者胸闷、腹部胀气及口咽干燥等症状发生情况。
1.4 统计学方法 使用SPSS 21.0统计软件分析数据,分别应用(±s)、[例(%)]表示计量资料、计数资料,并分别采用t、χ2检验。以P< 0.05为差异有统计学意义。
2 结果
2.1 临床疗效 较于对照组,治疗后观察组患者临床总有效率升高,差异有统计学意义(P< 0.05),见表1。
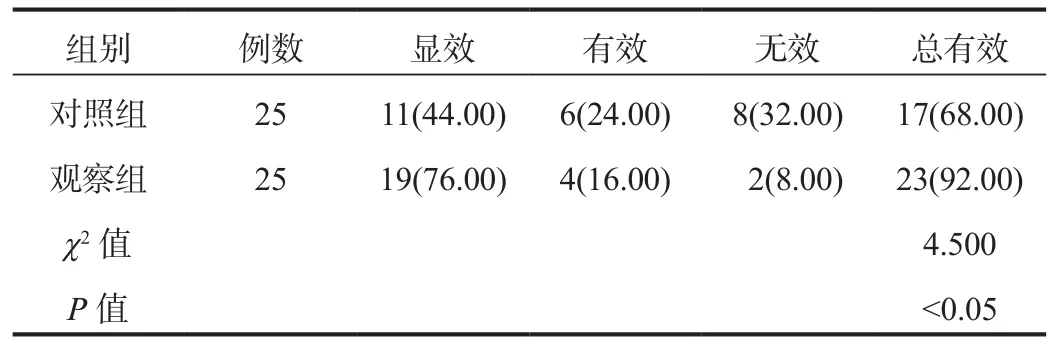
表1 两组患者临床疗效比较[例(%)]
2.2 动脉血气指标 治疗后两组患者的PaO2、SaO2水平与治疗前比均呈升高趋势,且观察组较对照组升高;治疗后两组患者的PaCO2与治疗前比均呈降低趋势,且观察组较对照组降低,差异均有统计学意义(均P< 0.05),见表2。
表2 两组患者动脉血气分析指标比较(±s)
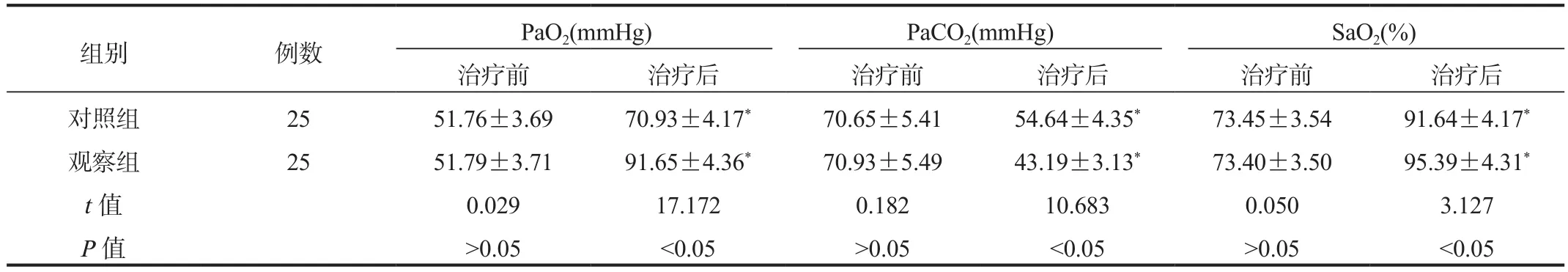
表2 两组患者动脉血气分析指标比较(±s)
注:与治疗前比,*P < 0.05。PaO2:动脉血氧分压;PaCO2:动脉血二氧化碳分压;SaO2:动脉血氧饱合度。1 mmHg = 0.133 kPa。
?
2.3 炎性因子指标 治疗后两组患者血清IFN-γ水平较治疗前升高,且观察组高于对照组;治疗后两组患者血清IL-6、TNF-α水平较治疗前均降低,且观察组低于对照组,差异均有统计学意义(均P< 0.05),见表3。
表 3 两组患者炎性因子指标比较 (±s,pg/mL)
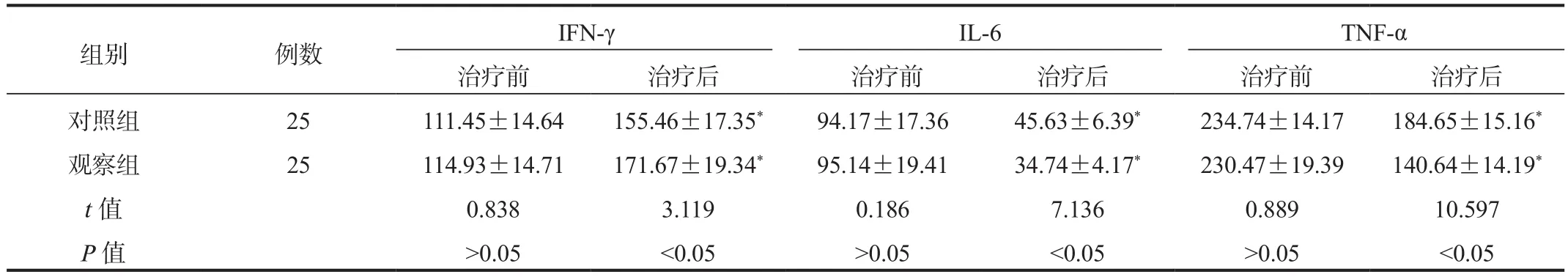
表 3 两组患者炎性因子指标比较 (±s,pg/mL)
注:与治疗前比,*P < 0.05。IFN-γ:干扰素-γ;IL-6:白细胞介素-6;TNF-α:肿瘤坏死因子-α。
?
2.4 不良反应 与对照组比,治疗期间观察组患者的不良反应总发生率降低,差异有统计学意义(P< 0.05),见表4。
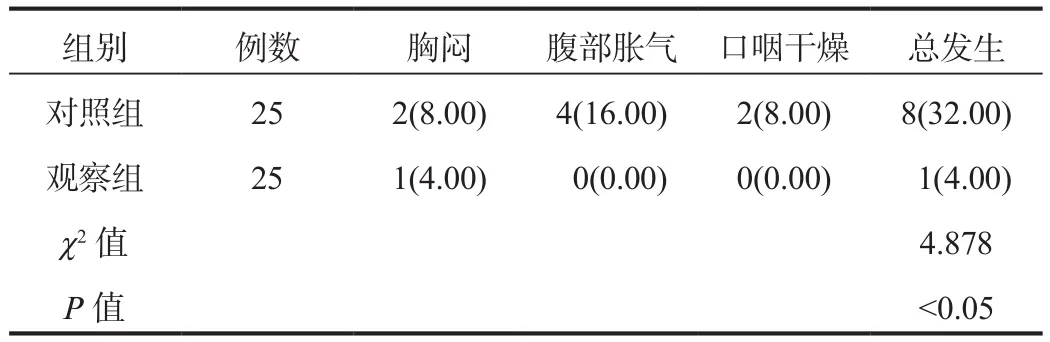
表4 两组患者不良反应发生情况比较[例(%)]
3 讨论
重症支气管哮喘合并呼吸衰竭是呼吸内科常见的急危重症,主要表现为支气管平滑肌痉挛、呼吸阻力增加、低血氧症等症状,其具有病程进展缓慢的特点,随着病情发展,则会引发肺不张、代谢性酸中毒等并发症。临床上多采用急诊常规治疗对重症支气管哮喘合并呼吸衰竭患者进行治疗,其可改善机体供氧,尽早缓解患者呼吸困难症状,适用于抢救窒息患者,但治疗效果并不显著[6]。
无创正压通气可在患者吸氧期间提供高水平压力支持,进而有效改善气道阻力及呼吸肌疲惫状态,同时可积极预防气道及肺泡萎缩塌陷,进而缓解哮喘、呼吸不畅现象。相关研究表明,无创正压通气应用于重症支气管哮喘患者的治疗中,可有效恢复支气管与肺泡正常功能,促进炎性分泌物排出,控制呼吸道感染水平,进而达到改善患者呼吸衰竭体征的作用[7]。本研究结果显示,与对照组比,治疗后观察组患者临床总有效率、PaO2、SaO2水平均升高,PaCO2降低,且治疗期间观察组患者不良反应总发生率低于对照组,提示无创正压通气可提高重症支气管哮喘伴呼吸衰竭患者临床治疗效果,且具有改善动脉血气指标的作用,安全性较高。
炎性因子参与重症支气管哮喘合并呼吸衰竭发生、发展的全过程,其中IFN-γ是Th1亚群细胞分泌的细胞因子,可抑制炎性因子的合成;IL-6是炎性反应经典的生化标志物,其水平与病情严重程度呈正相关关系;TNF-α具有促进炎性活性物质释放的作用,其水平升高可加重患者病情[8]。本研究结果显示,较于对照组,治疗后观察组患者的血清IFN-γ水平呈升高趋势,血清IL-6、TNF-α水平均呈降低趋势,提示无创正压通气可有效改善重症支气管哮喘伴呼吸衰竭患者机体内炎性因子水平,进而降低炎症反应。分析其原因可能为:无创正压通气可扩张支气管、减少气道阻力、加快气道内纤毛运动速度;同时其还可使萎缩肺泡得以扩张,利于气道分泌物的排出,进而降低机体内炎性因子水平,减轻机体炎症反应,促进病情康复[9]。
综上,无创正压通气应用于重症支气管哮喘合并呼吸衰竭患者的治疗中可提高其临床治疗效果,且具有改善动脉血气指标,降低机体内炎性因子水平的作用,具有较高的安全性,值得临床进一步应用。
