咽旁间隙肿瘤不同手术方式的疗效比较及预后相关因素分析
2021-10-20施清圆黄立真陈国平徐斌
施清圆,黄立真,陈国平,徐斌
咽旁间隙(PPS)肿瘤是比较少见的一种疾病,约占头颈部肿瘤的0.5%[1]。由于该间隙解剖结构极为复杂,位置隐蔽,且紧邻颈部大血管和神经,在诊断和治疗方面仍存在较大的挑战。PPS 因周围及内部结构的多样性,到目前为止,其病理组织学类型大约有70 种[1],其中80%是良性的,20%是恶性的。最常见的病变发生于唾液腺[2],其次是神经源性肿瘤[3-4]。CT 及MRI 对评估肿瘤的性质、部位及与周围结构起着至关重要的作用,是选择手术入路及提高手术疗效的关键[4]。本研究回顾性分析18 例PPS 肿瘤患者的临床资料,分析PPS 肿瘤术前评估的相关特征、手术方式、术后并发症及预后等情况,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析中国科学院大学宁波华美医院2015 年1 月至2020 年11 月收治的18 例手术切除PPS肿瘤患者的临床资料,男9 例,女9 例;年龄21 ~75 岁,中位年龄50 岁;临床表现:咽喉异物感、疼痛4 例,口咽部肿物或颈部肿物3 例,耳闷耳聋1 例,声音嘶哑1 例,头部、面部、颈部不适、麻木3例,鼻旁肿胀1 例,无症状或体检发现5例。体征表现为口咽侧壁肿物,软腭、腭弓隆起和(或)腭扁桃体移位,耳后或颈部肿块等。影像学表现:位于茎突前间隙8 例,位于茎突后间隙6 例,位于两者间隙4 例。中位肿瘤大小为4.8 cm。病理类型:多形性腺瘤14 例,其中伴有细胞异性或恶变4 例;神经源性肿瘤1 例;基底细胞腺瘤2 例;血管瘤1 例。本文排除腮腺深叶肿瘤、咽旁间隙囊肿或脓肿及肿瘤来源于颅底结构等病例。本研究经过医院伦理审查委员会批准。
1.2 方法
1.2.1 影像检查 所有患者术前需行增强CT 和(或)增强MRI,评估患者肿瘤的性质、肿瘤大小及肿瘤的病变范围,如茎突前或茎突后或两者都存在。
1.2.2 经颈-腮腺径入路手术 采用整形手术切开,自耳屏前方向下绕过耳垂,乳突前方、到下颌骨升支后方至下颌骨下缘处向前方做弧形切口,翻开皮瓣,保留耳大神经或单纯保留耳大神经后支,分离或切断二腹肌后腹,必须暴露面神经干和两个主要分支,尤其是下颌缘支。腮腺切除是可选的,有时仅需要将腮腺下极向上掀起;有时为了更好地暴露茎突后间隙,可骨折或切断茎突,沿肿物包膜分离,将肿瘤完整切除(图1);充分止血,冲洗术腔,留置引流管,复位胸锁乳突肌,逐层关闭术腔。来源于腮腺深叶的巨大肿瘤需先行腮腺浅叶切除以保护面神经,或借助面神经监护仪[5-6]。

图1 经颈腮腺入路切除PPS肿瘤,暴露面神经下颌缘支
1.2.3 下颌骨截骨入路手术 全身麻醉后做颌下区颈纹至乳突前切口,切开皮肤、皮下组织、颈阔肌及翻瓣。将咬肌、翼内肌在下颌角附着处离断,并沿骨面向上分离(保护面神经下颌缘支及颏神经),充分暴露下颌骨体部至下颌升支,于下颌角处截骨,将下颌骨暂时离断,牵拉离断的下颌骨向外,继续解剖,锐、钝性分离至咽后,咽旁及颅底位置,于肿瘤包膜外完整切除肿物。冲洗术腔,钛板或钛钉重新复位固定暂时离断的下颌骨,并检查口腔内的咬合关系,逐层关闭术腔。如出血较多者术中输红细胞,术后患者送ICU 观察,病情平稳后再回病房观察。
1.2.4 经口径入路手术 PPS肿瘤突向口咽侧壁或软腭,边界清楚,位于茎突前间隙,与颈动脉鞘无明显粘连者选择经口径入方式。将开口器撑开充分暴露口腔和口咽部,用高频电刀于肿瘤最隆起偏内侧做弧形切口,上达软硬腭交界处,如肿物表面有溃烂,可沿溃烂周围行做圆形切开,切开黏膜,黏膜下组织,血管钳钝性分离咽上缩肌及颊咽筋膜。暴露肿物后,用剥离子或手指沿肿物包膜外钝性分离,边分离边用手指感觉是否触及颈内动脉搏动;因肿物较大无法窥视咽旁间隙内组织者可以借助内镜辅助照明视野,然后沿包膜完整切除肿物(图2)。其中有1 例患者使用等离子逐层分次切除后暴露肿瘤底后再行切除。内镜仔细检查无肿瘤残余,冲洗术腔并充分止血,逐层缝合肌层及黏膜组织,皮片引流。如有黏膜缺损,行硬腭处黏膜瓣修补,创面凡士林打包压迫(图3)。
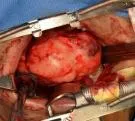
图2 经口将肿瘤完整切除

图3 因肿瘤表面有溃疡形成,故沿溃疡周围3 cm 处切开黏膜,再行修复创面
1.3 预后相关变量 评估患者预后的相关因素,因病例数只有18 例,因此本文设计了3 个变量分组,按照宿主、肿瘤及手术方式进行变量分组。宿主相关组:年龄、性别、症状和体征;肿瘤相关组:肿瘤病变位置、大小和组织病理学类型;手术相关组:三种手术径入方式。
1.4 统计方法 采用SPSS22.0统计软件进行分析,计量资料以中位数表示,采用非参数检验;计数资料采用2检验。多组比较以P <0.05 为差异有统计学意义,两两比较以P <0.017 为差异有统计学意义。
2 结果
2.1 手术相关因素 3 种不同手术方式治疗PPS的术中出血量、住院时间、术后VAS评分及术后并发症差异均有统计学意义(均P <0.05),颈-下颌骨截断入路的术中出血量、住院时间及术后VAS 评分均高于颈-腮腺及经口入路(均P <0.017)。见表1。
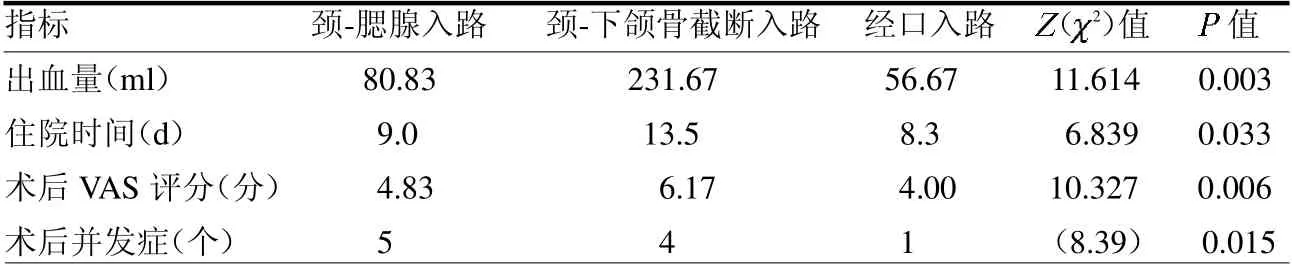
表1 3 种不同手术方式在术后出血量、住院时间、术后VAS 评分及并发症比较
2.2 预后相关因素分析 将术后出现的并发症持续时间超过6 个月定义为永久性,包括面神经麻痹、舌下神经麻痹及张口受限等,将PPS肿瘤中与宿主(症状、体征)、肿瘤(范围、大小、病理)及手术方式相关的各种因素与预后并发症的发生率进行分析,结果显示预后并发症神经功能损伤跟不同手术方式有关(2=10.821,P=0.006),不同病理类型跟选择的手术方式有关(2=11.342,P=0.003);肿瘤范围位于茎突前区的PPS多选择经口入路(2=7.12,P=0.015)。
3 讨论
手术治疗是咽旁肿瘤的主要方法,PPS肿瘤切除术的挑战是在术后并发症最少的情况下完全切除病灶,特别是那些与神经功能缺损相关的并发症。因此本文主要的研究目的在于识别与PPS肿瘤术前评估及手术方式相关的特征。有文献认为术前CT和MRI的诊断准确率可达90%~95%[7],而CT 和MRI 对于选择合适的手术入路和以最低的并发症完整切除PPS 肿瘤是非常重要。本研究大多数肿瘤(8 例,44.4%)位于茎突前间隙,位于茎突后间隙6 例(33.2%),有4 例肿瘤累及两个部位。大多数研究中只提出了最大肿瘤的测量方法,但没有分析肿瘤大小对预后结果的影响[8]。本研究发现多形性腺瘤多位于茎突前间隙。PPS 肿瘤位置隐蔽,生长缓慢,诊断时体积较大。本研究<4cm的肿瘤只有3例(16.6%),>6cm者3 例(16.6%),中位肿瘤大小为4.8cm。然而,本研究发现肿瘤的大小并没有增加术后神经功能损伤的并发症。
PPS肿瘤手术入路包括颈入路(伴或不伴下颌骨截骨)、腮腺入路、颈-腮腺入路、经口入路及颈-经咽入路等。Wasano等[9]报道了经鼻径路切除PPS 肿瘤,开启了继经口径路后,又一值得探索的微创手术径路。但经鼻径入适用于PPS 上部、凸向鼻咽腔的肿瘤。这种PPS病例更为少见。
本研究结果发现经颈-腮腺径入对血管、神经的保护比较好,对于肿物基底附着于腮腺深叶或靠近腮腺深叶的PPS肿瘤,较为合适。经下颌骨截断术入路可以扩大视野并进行根治性切除,但可能会导致更大的损伤;用于与腮腺深叶广基附着的PPS 肿瘤、恶性肿瘤、巨大肿瘤,还有一些通过影像学评估与颈部大血管关系密切的肿瘤及血管源性肿瘤等[10]。经口径路具有创伤小、路径短,减少神经损伤和涎瘘风险[11]等优点,多适用于茎突前的肿瘤,经口入路(内镜辅助下)切除肿瘤有一部分肿瘤无法完整切除[12],因此在手术中,尽量选择钝性分离以达到完整切除。预后及术后并发症跟不同的手术方式有关,而经口入路的预后较好,神经功能损伤方面也较小。术后并发症多见于经颈入路(包括腮腺及下颌骨截断术),本研究显示肿瘤大小对术后并发症的风险没有显著影响。有文献报道颅脑神经损伤在术后并发症发生的因素多于神经源性肿瘤和患者年龄小有关[13]。而本研究因只有1 例神经性源性肿瘤,病理类型有局限性,此因素有待进一步研究。由于PPS肿瘤的罕见性,为了能更好的研究预后相关因素、术前评估和不同手术方法的选择,临床还需要进行多中心前瞻性研究,包括机器人技术,同时还可以研究神经监测和相关神经功能恢复的治疗选择。
