纳布啡自控静脉镇痛联合腹横肌平面阻滞在结直肠癌术后镇痛中的效果观察
2021-10-20曹炬裘宝玉王金忠
曹炬,裘宝玉,王金忠
结直肠癌是临床中常见的胃肠道恶性肿瘤,临床一般采用腹腔镜手术治疗[1]。为减轻术后疼痛,临床上常应用自控静脉镇痛(PCIA),随着多模式镇痛的深入研究,为弥补强阿片类药物在使用时易产生胃肠道反应及呼吸抑制等不良反应,目前临床逐渐倾向于采用PCIA联合区域阻滞的方式进行术后镇痛治疗。纳布啡属于新型阿片类受体激动拮抗剂,具有起效快、作用维持久等效果,对内脏镇痛效果显著[2]。腹横肌平面(TAP)阻滞主要通过在侧腹壁腹横肌与腹内斜肌间的神经筋膜层注射有效局部麻醉药物,对腹壁神经进行阻滞以发挥镇痛作用[3]。本研究拟探讨纳布啡PCIA 联合TAP阻滞应用于腹腔镜结直肠癌根治术后镇痛的效果,报道如下。
1 资料与方法
1.1 一般资料 收集2017 年8 月至2020 年9 月杭州市第九人民医院收治的全身麻醉下行腹腔镜结直肠癌根治术患者,ASA分级Ⅰ~Ⅲ级,年龄45 ~72岁,符合2018 年版《中国结直肠癌诊疗规范》诊断标准[4]和2006 年版《腹腔镜结肠直肠癌根治手术操作指南》[4]手术指征。排除术前有酰胺类局部麻醉药过敏史,阿片类药物过敏或滥用史,精神及神经系统疾病,肝、肾功能不全及凝血功能障碍患者。共纳入患者90 例,采用随机数字表法分为Ⅰ组、Ⅱ组及Ⅲ组,各30例。本研究通过医院医学伦理委员会审批,患者及其家属均知情同意。
1.2 方法 所有患者均予静吸复合全身麻醉,麻醉诱导:静脉推注咪达唑仑0.03 mg/kg、依托咪酯0.3 mg/kg、舒芬太尼0.5 g/kg及罗库溴铵0.8 mg/kg,气管插管并机械通气。麻醉维持使用持续泵注4 ~8 mg·kg-1·h-1丙泊酚,0.1~0.3 g·kg-1·min-1瑞芬太尼,并持续吸入1%~2%七氟烷,呼气末二氧化碳分压(PETCO2)维持在35 ~40mmHg(1 mmHg≈0.133 kPa),BIS 指数维持在40 ~60,术后将腹腔内残留二氧化碳气体排空,拔除气管导管送至恢复室。
入恢复室即刻,Ⅰ组行纳布啡PCIA联合TAP 阻滞;Ⅱ组行纳布啡PCIA;Ⅲ组行舒芬太尼PCIA。(1)纳布啡PCIA:采用2 mg/kg 纳布啡(宜昌人福药业有限责任公司,规格为20 mg:2 ml,国药准字:H20130127),用0.9%氯化钠注射液稀释至100 ml,设置初始剂量2 ml,背景剂量为2 ml/h,患者PCA 剂量为1 ml,锁定时间20 min。(2)TAP 阻滞:将超声探头斜向放置在患者一侧肋缘下确定腹直肌、腹横肌移结果清晰部位,于肋下斜入路平面内穿刺直至腹横肌平面,待回抽无血或气体则缓慢推注0.25%盐酸罗哌卡因20 ml,并于对侧使用同样方法,行双侧TAP 阻滞。(3)舒芬太尼PCIA:采用2 g/kg 舒芬太尼,用0.9%氯化钠注射液稀释至100 ml,设置初始剂量2 ml,背景剂量为2 ml/h,患者PCA剂量为1 ml,锁定时间20 min。
1.3 观察指标 采用疼痛视觉模拟评分(VAS)与舒适度评分(BCS)分别记录3 组患者术后2、6、12 及24 h 的镇痛效果。观察并记录患者在术后镇痛期间发生的呼吸抑制、恶心呕吐及皮肤瘙痒等不良反应发生情况。
1.4 统计方法 数据采用SPSS 19.0 软件分析,计量资料以均数±标准差表示,两组间比较采用t 检验,多组间比较采用F 检验,多重比较采用LSD-t 检验;计数资料采用2检验。P <0.05 为差异有统计学意义。
2 结果
2.1 基线资料比较 两组性别构成、年龄、体质量指数(BMI)、TNM分期、手术时间及ASA 分级方面差异均无统计学意义(均P >0.05),见表1。
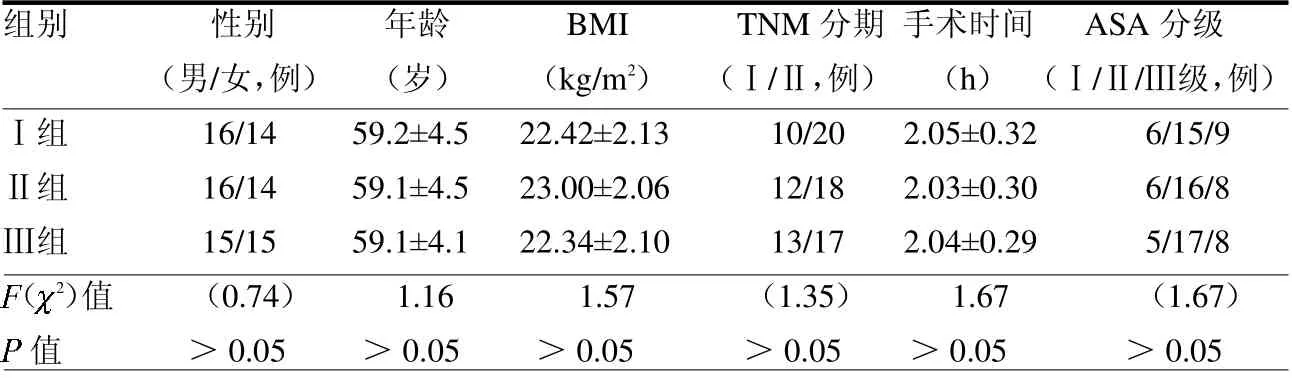
表1 3 组基本资料比较( =30)
2.2 镇痛效果 3 组患者随着术后时间延长,VAS评分均有明显下降(F≥6.24,均P <0.05),BCS 评分均有明显上升(F≥5.37,均P <0.05)。Ⅰ组术后2、6及12 h VAS 评分均低于Ⅱ组及Ⅲ组(t≥3.47,均P <0.05),BCS 评分均高于Ⅱ组及Ⅲ组(t≥3.60,均P <0.05)。各时点Ⅱ组与Ⅲ组VAS 及BCS 评分差异均无统计学意义(t≤1.17,均P >0.05),3组术后24hVAS及BCS评分差异均无统计学意义(F≤2.33,均P>0.05),见表2。

表2 3 组不同时间点VAS 及BCS 评分比较( =30) 分
2.3 不良反应情况 Ⅰ组发生恶心呕吐1 例,胸闷1 例;Ⅱ组发生恶心呕吐1 例,皮肤瘙痒1 例,胸闷1 例;Ⅲ组发生恶心呕吐6 例,皮肤瘙痒4 例,胸闷2 例。Ⅲ组恶心呕吐发生率明显高于Ⅰ组及Ⅱ组(2=4.04、4.04,均P<0.05),皮肤瘙痒发生率明显高于Ⅰ组(2=4.28,P <0.05)。
3 讨论
腹腔镜下结直肠癌根治术具有微创、疗效好及术后恢复快等优点,但因手术切除范围较大,患者术后疼痛感仍剧烈,易引起机体应激反应,降低患者耐受力,增加围术期并发症风险[5]。因此,提供有效的镇痛方式对于改善患者舒适度,促进康复等尤为重要。Brady 等[6]研究表明,TAP 阻滞用于结直肠手术是可行的,可作为多模式镇痛的一部分,而单纯TAP阻滞对腹壁的疼痛效果良好,对内脏器官引发的疼痛仍缺乏有效的作用[7],因此在临床上往往需要联用静脉镇痛来弥补其缺点。国内也有学者认为,外周神经或区域阻滞结合PCIA的多模式镇痛,可能是腔镜手术后镇痛的较佳方法[8]。
纳布啡属于阿片类受体激动-拮抗混合型药剂,作用机制为激活与疼痛相关的 受体,能起到特异性抵抗内脏痛[9]。纳布啡镇痛效果与吗啡相当,但产生的呼吸抑制作用较同等剂量的吗啡弱,且具有天花板效应,当纳布啡剂量>30 mg时呼吸抑制不会随着剂量增加而进一步的增强[10],从而大大提高了临床应用的安全性。本研究结果显示,3 组患者随着术后时间延长,VAS 评分均有明显下降(均P<0.05),BCS评分均有明显上升(均<0.05);Ⅰ组术后2、6 及12h VAS评分均低于Ⅱ组及Ⅲ组(均<0.05),BCS 评分均高于Ⅱ组及Ⅲ组(均P <0.05)。这表明纳布啡PCIA联合TAP阻滞可有效减轻患者手术后疼痛,提高术后整体舒适度。
较单纯 受体激动剂,纳布啡由于部分拮抗 受体的作用,可逆转或阻断阿片类药物引起的呼吸抑制、恶心呕吐和瘙痒等不良反应[11]。本研究结果发现,Ⅲ组恶心呕吐发生率明显高于Ⅰ组及Ⅱ组(均P <0.05),皮肤瘙痒发生率明显高于Ⅰ组(P <0.05)。这说明纳布啡PCIA联合TAP阻滞不仅能够较大的提升术后镇痛效应,而且镇痛后与单纯应用纳布啡PCIA一样,发生恶心呕吐及皮肤瘙痒等不良反应较舒芬太尼PCIA明显减少。
综上所述,纳布啡PCIA联合TAP阻滞有利于提高腹腔镜结直肠癌根治术后镇痛效果,且不良反应少,值得临床推广。
