迷走神经保护对胸腔镜下肺癌根治术后房颤发生的预防作用
2021-10-20张玉琨赵红利王梦秋
张玉琨,李 波,刘 静,赵红利,周 璐,王梦秋,邹 青
(1.空军军医大学唐都医院心脏内科,陕西 西安 710038; 2.空军军医大学唐都医院肾脏内科,陕西 西安 710038)
心房颤动(Atrial fibrillation,AF)是肺癌术后常见的并发症之一,现有资料统计提示其发病率为8%~42%[1-2]。术后急性房颤有合并中风、心房血栓形成和全身血管栓塞的风险[3-4],会增加患者的并发症发生率、病死率、住院时间和住院费用。因此,明确肺癌术后发生AF的危险因素是非常重要的。目前,肺癌术后AF的危险因素尚未完全明确,高龄,全肺切除,纵隔淋巴结清扫是相对公认的危险因素[5--8]。随着近年来胸腔镜辅助手术(Video-assisted thoracic surgery, VATS)的广泛应用和保肺手术(如肺段切除+淋巴结采样术)在早期肺癌中的日益普及,肺癌的外科治疗发生了显著的变化,肺癌术后房颤发生的主要危险因素也随之发生变化。与房颤发生关系较为密切的全肺切除手术已经成为了较为少见的手术方法[9],部分早期肺癌肺段切除后也不再进行彻底的纵隔淋巴结清扫。另一方面,在胸腔镜技术支持下手术视野放大数倍,为施行迷走神经保护的纵隔淋巴结精准切除提供了有利条件。另一方面,随着手术方式改变,手术适应证也在相应放宽,与一般健康的患者相比,高龄患者、PS评分受损以及心肺功能不全的患者术后AF的发生率可能更高,一旦发生,会严重威胁患者安全。因此,我们有必要重新评估目前主流手术方式的术后房颤的危险因素。为术后AF高危患者提供更为个性化的治疗方式。
1 对象与方法
1.1 研究对象 对2018年9月1日至2020年9月1日期间在唐都医院胸腔外科单一手术组住院的肺癌26例患者进行回顾性分析,男157例,女105例。病例纳入标准:患者术前心电图无异常,所有患者行单肺叶切除术+淋巴结清扫术,临床分期为Ⅰ-ⅢA期,其中,行纵隔淋巴结彻底常规清扫者156例,行迷走神经保护的纵隔淋巴结清扫者106例。排除标准:根据病情需要行肺叶楔形切除术、双肺叶切除、袖式切除术、全肺切除术、胸壁侵犯切除等广泛切除的患者,或者术前心电图异常,有阵发性或者慢性房颤病史、口服抗心律失常药物的患者;术前由于高血压或冠心病而口服β受体阻滞剂的患者在术后第一天继续口服原药物。
1.2 手术方法 所有手术均采用标准的麻醉诱导,双腔插管麻醉,术中药物维持,术后均采用镇痛泵静脉内泵入阵痛,24 h撤除镇痛泵后根据患者需要给予肌注或口服镇痛药。所有患者由同一胸外科医生主刀完成,传统的纵隔淋巴结系统性清扫术需彻底切开后纵隔胸膜至奇静脉或主动脉弓下水平,将沿着支气管边缘进行游离,对后纵隔淋巴结进行整块切除,直至暴露对侧支气管和食管边缘,该区域内的迷走神经分支一并切除;迷走神经保护的纵隔淋巴结精准切除术将后纵隔胸膜沿着支气管切开至奇静脉或主动脉弓下与下肺静脉中点处,保留纵隔胸膜向深部进行游离,游离过程中需保护迷走神经发出的食管分支和肺分支,淋巴结进行整块切除,直至暴露对侧支气管和食管边缘(图1)。所有手术均采用三孔式胸腔镜手术入路,观察孔在腋中线第7肋间,长约1 cm,主操作孔位于腋前线第3~4肋间,长约2~3cm,副操作孔在肩胛线第8~9肋间,长约1 cm。
1.3 房颤的诊断和治疗 所有患者术后进入监护室监护,行动态心电图监测24~72 h。患者病情平稳后转入普通病房,转入普通病房后有心慌气短或心律失常主观症状者立即进行心电监护,直至心电图维持正常后48 h撤离。房颤心电图的具体表现为伴有p波消失的心律失常,脉搏短绌,第一心音强弱不等,心电监护或者心脏电生理检测提示至少在30 s内或在ECG记录持续时间内显示AF的ECG记录[6]。房颤治疗首先考虑使用β受体阻滞剂控制心室率。血流动力学稳定的患者可以用Ⅰa、Ⅰc、Ⅲ类抗心律失常药物纠正心律。血流动力学不稳定的患者可以考虑给予电复律。房颤可导致血栓形成,因此如果患者房颤持续发作超过24 h,应加强抗凝治疗。抗凝可选用低分子肝素钙、利伐沙班或达比加群酯等较为温和的抗凝药物。
1.4 术后管理 所有患者术后第2天正常进食,次日行常规床旁胸片或者胸部透视,鼓励患者咳嗽,家属帮助翻身拍背。Ⅱ-ⅢA期患者常规术后24 h给予以低分子肝素钙小剂量抗凝治疗,鼓励患者尽早下地活动,状态较差者可在床上活动,陪人定期按摩下肢,记录出入量,每日液体控制在25 ml/kg以下;根据切除位置和术中情况放置胸引管1~2根,肺组织无漏气,引流液无异常,每日引流量小于150 ml,透视胸腔无积气积液后可拔出胸引管。
2 结 果
2.1 两组患者一般资料比较 在2018年9月1日至2020年9月1日共有262例肺癌患者接受择期的手术治疗,156例患者行胸腔镜下肺叶切除术+常规纵隔淋巴结清扫术,106例患者行胸腔镜下肺叶切除术+迷走神经保护下纵隔淋巴结清扫术。对比两组患者年龄(P=0.386)、性别构成比(P=0.366)、术前肺功能(FEV1%,P=0.861;MVV%,P=0.09)等无统计学差异(均P>0.05),保护迷走神经的纵隔淋巴结清扫未增加手术的总操作时间(P=0.287),术中出血量略少于常规清扫组,但是无统计学差异(P=0.09),常规清扫组的人群吸烟数量显著多于迷走神经保护清扫组(P=0.004)。两组患者术后疼痛评分(P=0.061)、ICU时间(P=0.36)和住院时间(P=0.57)均无统计学差异(均P>0.05)。术后共17例患者发生房颤,术后总体房颤发生率为6.49%,其中纵隔淋巴结常规清扫组14例(8.97%),迷走神经保护下纵隔淋巴结清扫术组3例(2.83%),两组间比较可见迷走神经保护下纵隔淋巴结清扫术组术后房颤发生率显著高于常规清扫组(P=0.048)。见表1。

表1 两组患者一般资料比较
2.2 房颤和未发生房颤患者的临床资料比较 患者的性别组成(P=0.802),吸烟数量(P=0.804),术中出血量(P=0.905),术后疼痛评分(P=0.41)在两组患者中无统计学差异,但是术后发生房颤的患者平均年龄明显高于无房颤患者的平均年龄(P=0.02),术后发生房颤的患者的术前一秒量更低(P=0.001),术前MVV更低(P=0.04),术中操作时间更长(P=0.031),标准淋巴结清扫率更高(P=0.048),术后ICU时间和住院时间都更高(P=0.001)。见表2。

表2 房颤和未发生房颤患者的临床资料比较
2.3 影响术后房颤发生的相关因素的多因素分析 患者的年龄(HR:1.22,95%CI:1.05~1.42,P=0.01),手术时间(HR:1.04,95%CI:1.05~1.42,P=0.012)以及术前FEV1%减退(HR:5.23,95%CI:1.15~23.8,P=0.018)是房颤发生的危险因素,清扫纵隔淋巴结时保护迷走神经(HR:0.22,95%CI:0.041~0.89,P=0.035)是房颤发生的保护因素,吸烟量增加(HR:1.83,95%CI:0.54~6.23,P=0.18)以及术前MVV减退的患者术后房颤发生的风险较高(HR:3.086,95%CI:0.64~13.69,P=0.153),但是两组之间比较差异无统计学意义(均P>0.05)。见表3。
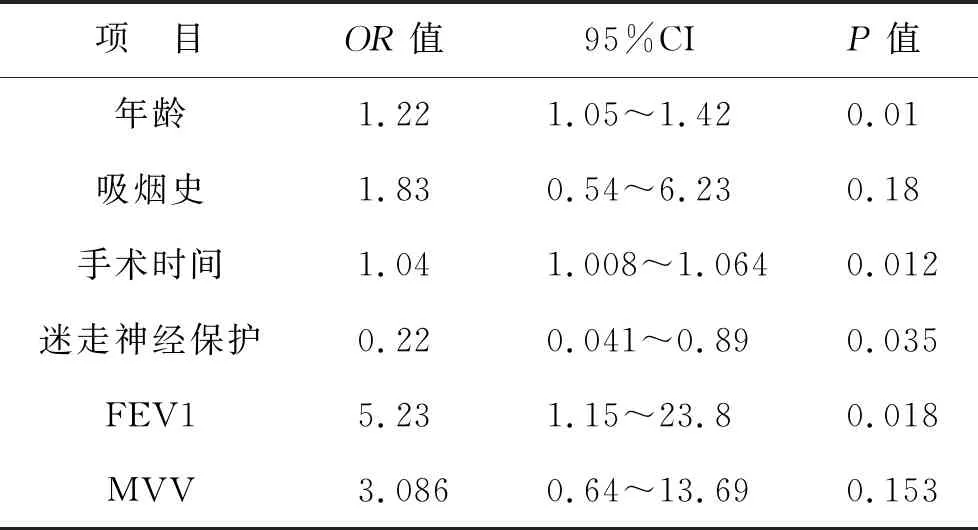
表3 影响术后房颤发生的相关因素的多因素分析
3 讨 论
房颤是胸外科手术后常见的一种并发症,但是随着手术模式以及疾病谱的并发其发病率已经发生相应的变化,目前对其发生的影响因素尚没有统一定论[10-14]。在我们的研究中,房颤的发生率为6.49%,低于多数既往文献报道的平均数值。这可能和我们所有入组的患者均为单肺叶切除,排除了双肺叶及全肺切除手术等切除范围较为广泛的患者有关。另外,我们常规动态心电图检测时间为24~72 h,不能排除迟发型房颤且症状未被发现者。
在本研究中,17例患者(6.49%)术后出现房颤,但是没有发生显著脑梗死也无其他致命性事件发生,可能和我们术后抗凝治疗比较积极有关,随着对房颤研究的深入,我们知道房颤治疗最重要的是预防栓塞等恶性事件发生,而不是过于强调复律[15-16]。回顾分析我们的病例发现:除了先前报道的年龄、手术时间等危险因素,我们发现纵隔淋巴结清扫是肺癌患者术后房颤的重要预测因素,迷走神经保护能够有效缓解纵隔淋巴结清扫带来的负性影响。
在我们的研究中,迷走神经保护能够有效地降低房颤发生的比率。有学者报道指出纵隔淋巴结清扫是术中房颤的危险因素[17],约40%的术中房颤发生在淋巴结清扫过程中[18]。由于纵隔淋巴结清扫手术大多发生在迷走神经及其分支附近,尤其是心脏丛和肺静脉附近,纵隔淋巴结清扫可触发房颤的发生[3,10,19]。术中保护迷走神经能够有效减少迷走神经心丛的损伤几率。保留功能肺的迷走神经分支能够减少手术对术后咳嗽的抑制。有报道指出,纵隔淋巴结清扫后迷走神经和心包周围的局部炎症可能触发房颤的发生,胸腔镜下迷走神经精准切除能够有效降低隆突下组织的副损伤,从而减轻炎症的发生。肺癌的病理分期需要纵隔淋巴结清扫,其结果决定了术后化疗的必要性[20-21]。保护迷走神经的纵隔淋巴结清扫能降低患者围手术期房颤的风险,同时有效保证肺癌分期的准确性和转移淋巴结的切除的完整性。在我们的研究中常规清扫组患者吸烟数量显著多于迷走神经保护组,这有可能是大量的烟草使用增加了肺部炎症的几率,从而造成淋巴结反复炎症发生,增加了迷走神经游离和保护的难度。对于浸润性改变的肺癌而言,淋巴结清扫是保证远期疗效的前提。因此,对于此类病人,在迷走神经保护极为困难的情况下,彻底清扫纵隔淋巴结是更重要的选择,术中会更重视淋巴结清扫的彻底性。我们的研究中吸烟数量虽然在不同治疗组有区别,但是和房颤的发生没有明显的相关性,这可能是由于患者的吸烟数量与年龄,肺功能等多个因素相关,从而降低了它和房颤的独立相关性。另外在术前肺功能与术后房颤的分析中,我们发现术后发生房颤的患者中术前MVV低于预测值的80%的比率更高,但是多因素分析未能证实术前MVV是术后房颤发生的独立因素,这可能和患者术前肺功能检测配合程度有关。我们在临床工作中,常常发现部分老龄患者肺功能检测数值严重异常,但是他们爬楼能力或者血气分析的结果均处于正常水平,这和他们不能有效掌握肺功能检测吹气技巧有关。因此,对于血气、爬楼正常但是肺功能异常的患者我们有必要对其进行复查以准确评估其心肺功能。
本研究有部分局限性。首先,这是一项单一的中心研究,针对单肺叶切除进行研究,术后AF的病例相对较少,因此无法对独立的危险因素进行更详细的分析。其次,本研究的设计是回顾性的,病人在术后24~72 h用连续心电和指脉氧监测,顺利恢复转入普通病房后不再进行常规心电监测,因此,有些迟发的病例或者没有症状的病例可能被忽略。
虽然本研究存在一些不足,但是本研究的结论还是比较明确的,本研究中术后房颤的发生率为6.49%。大多数患者术后AF需要医疗干预,因为房颤有可能引发额外的并发症,有效抗凝是非常重要的。高龄、肺功能差以及纵隔淋巴结清扫被认为是术后房颤的独立危险因素,在清扫纵隔淋巴结是保护迷走神经能够有效降低术后房颤发生率。对于高龄、心肺功能较差,并发房颤极高危的患者,作为术后房颤的预防措施,在行纵隔淋巴结清扫时应有针对性地保护迷走神经。对于无法有效保护迷走神经的房颤高危患者,应慎重权衡纵隔淋巴结彻底清扫的利弊。
