支气管镜联合密闭式吸痰在急性呼吸窘迫综合征中的应用
2021-10-19高硕宋艳
高硕,宋艳
(菏泽市立医院,山东 菏泽274000)
急性呼吸窘迫综合征(ARDS)是危及生命安全的严重呼吸系统疾病,主要由肺外或肺内原因所致[1]。有研究发现,ARDS病因繁多,且不同病因导致的发病机制也存在明显差异,所以治疗起来十分困难[2]。目前,机械通气是治疗ARDS的主要手段,而及时清除气道分泌物对于保证机械通气患者气道畅通,改善氧合与通气质量,预防呼吸机相关肺炎具有重要的作用。然而,传统吸痰管存在吸痰深度不易把握、气道解剖等问题,且ARDS患者病情危重,进一步增加了吸痰难度,所以临床开展效果并不理想[3]。密闭式吸痰是控制感染的可靠手段,但单纯应用对于肺功能恢复与机体炎症状态的改善效果有所欠缺[4]。纤维支气管镜可以在可视状态下清除病变处的痰液与炎性分泌物,预防呼吸道感染。本院对44例ARDS患者应用了纤维支气管镜联合密闭式吸痰治疗,取得了满意的效果,现报道如下。
1 资料与方法
1.1 一般资料 将2020年5月—2021年4月本院收治的ARDS患者88例,按照随机数字表法分为对照组和观察组,每组44例。对照组男28例,女16例;年龄32~78岁,平均年龄(56.80±8.74)岁;原发疾病为病毒性肺炎18例,细胞性肺炎16例,吸入性肺炎7例,间质性肺炎3例;急性生理学及慢性健康状况评分系统(APACHEⅡ)为18~27分,平均(23.52±2.00)分。观察组男27例,女17例;年龄33~78岁,平均年龄(56.76±8.55)岁;原发疾病为病毒性肺炎17例,细胞性肺炎17例,吸入性肺炎7例,间质性肺炎3例;APACHEⅡ为18~26分,平均(23.46±2.18)分。两组基线资料比较,差异无统计学意义(P>0.05),具有可比性。本次研究经医院伦理委员会批准。
纳入标准:符合《中国急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南》[5]中的诊断标准;年龄≥18岁;所有患者及家属均对本次研究内容知情,并已签署知情同意书。排除标准:严重心脑血管疾病与肝肾功能障碍者;免疫系统与血液系统疾病者;有精神疾病史。
1.2 方法 两组均采取常规对症支持治疗,包括:机械通气、抗感染、纠正水电解质紊乱、保持酸碱平衡、营养支持等治疗。对照组患者应用密闭式吸痰处理,方法:将封闭式吸痰管(型号:FY-CL-1,由南京逢原医疗用品有限公司生产)透明三通连接于气管导管,另一端连接呼吸机回路,尾端与负压吸引器进行连接。吸痰开始后,一手握住管道三通,另一手向患者气道深部置入吸痰管,若有阻力感则后退1~2 cm,拇指控制阀门,以便以负压方式吸痰,15秒/次。完成吸痰后退出吸痰管头到冲洗注液口,按住阀门,以冲洗液冲管,清洁后方便下次使用。观察组在此基础上应用纤维支气管镜吸痰处理,方法:协助患者取仰卧体位,将头部向后微仰,操作前先吸入10 min纯氧以减少喉返神经兴奋度。同时,根据患者情况适当使用镇静剂,必要时给予气道麻醉。向隆突上方置入纤维支气管镜,观察各叶段支气管,完全吸出支气管与气管中的分泌物,根据临床需要留取支气管中痰液标本。若患者分泌物过于黏稠吸出困难时,可使用生理盐水冲洗气道,之后再吸除。纤维支气管吸痰至少1次/d,若患者出现呼吸费力、痰多等特殊情况可增加吸痰频次。
1.3 观察指标(1)比较两组患者治疗前与治疗后呼吸指标[(动脉血二氧化碳分压(PaCO2)、血氧饱和度(SpO2)]与循环指标[(平均动脉压(MAP)与心率(HR)]的变化。(2)比较两组治疗前与治疗后血清炎症因子水平,采集患者空腹状态下静脉血5 mL,3000 r/min速度离心后分离血清,以酶联免疫吸附法检测血小板激活因子(PAF)、可溶性髓系细胞触发受体-1(sTREM-1)、巨噬细胞炎症蛋白-1α(MIP-1α)、降钙素原(PCT)。(3)比较两组机械通气时间与ICU住院时间。(4)比较两组患者呼吸机相关性肺炎的发生率与28 d内的死亡率。(5)比较两组吸痰相关并发症情况,包括纵隔气肿、气胸及气压伤等。
1.4 统计学处理 应用SPSS21.0统计软件,计数资料用n(%)表示,采用χ2检验;计量资料用表示,采用t检验;以P<0.05表示差异具有统计学意义。
2 结果
2.1 两组治疗前后呼吸指标与循环指标的变化 治疗前,两组各项呼吸指标与循环指标比较,差异无统计学意义(P>0.05);治疗后,观察组PaCO2与HR较对照组低(P<0.01),SpO2较对照组高(P<0.01),两组MAP比较,差异无统计学意义(P>0.05)。见表1。
表1 两组治疗前后呼吸指标与循环指标的变化(±s)

表1 两组治疗前后呼吸指标与循环指标的变化(±s)
组别 n PaCO2(mmHg) SpO2(mmHg) MAP(mmHg) HR(次/min)观察组治疗前 44 56.20±2.05 118.52±8.05 76.52±10.52 108.52±10.57治疗后 45.52±2.65 200.62±6.78 75.42±8.10 89.40±5.78对照组治疗前 44 55.78±3.02 118.45±7.08 76.66±9.40 107.49±10.00治疗后 50.12±2.03 152.52±7.91 76.02±8.47 96.45±4.02
2.2 两组治疗前后血清炎症因子水平比较 治疗前,两组各项血清炎症因子水平比较,差异无统计学意义(P>0.05);治疗后,观察组PAF、sTREM-1、MIP-1α、PCT水平较对照组低(P<0.01)。见表2。
表2 两组治疗前后血清炎症因子水平比较(±s)
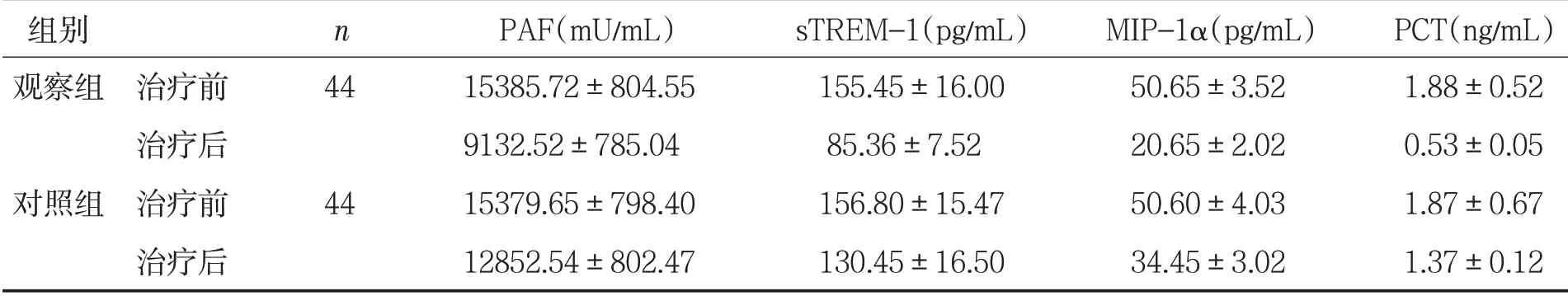
表2 两组治疗前后血清炎症因子水平比较(±s)
组别 n PAF(mU/mL) sTREM-1(pg/mL) MIP-1α(pg/mL) PCT(ng/mL)观察组治疗前 44 15385.72±804.55 155.45±16.00 50.65±3.52 1.88±0.52治疗后 9132.52±785.04 85.36±7.52 20.65±2.02 0.53±0.05对照组治疗前 44 15379.65±798.40 156.80±15.47 50.60±4.03 1.87±0.67治疗后 12852.54±802.47 130.45±16.50 34.45±3.02 1.37±0.12
2.3 两组机械通气时间与ICU住院时间比较 观察组机械通气时间(7.20±2.03)d,ICU住院时间(10.52±2.03)d;对照组机械通气时间(12.32±2.00)d,ICU住院时间(15.00±2.12)d。观察组机械通气时间与ICU住院时间较对照组低,两组比较,P<0.01。
2.4 两组呼吸机相关性肺炎的发生率与28 d内死亡率比较 观察组呼吸机相关性肺炎发生1例(2.27%),28 d内死亡4例(9.09%);对照组呼吸机相关性肺炎发生6例(13.64%),28 d内死亡12例(27.27%)。观察组呼吸机相关性肺炎的发生率与28 d内死亡率较对照组低(P<0.01)。
2.5 两组吸痰相关并发症情况比较 两组吸痰过程中均未见纵隔气肿、气胸、气压伤等并发症。
3 讨论
ARDS是以顽固性低氧血症为主要特征的临床综合征,表现为呼吸窘迫、常规氧疗无法纠正的低氧血症,伴有肺顺应性下降与心动过速等情况,具有起病急、病情变化快等特点,若未及时采取有效的救治措施,随着病情的进展可引起不可逆的细胞损伤,继而危及生命安全。目前,机械通气是治疗ARDS的主要手段,以期提高静脉血氧合效率,纠正缺氧问题[6]。然而,由于机械通气需要建立人工气道,患者受呼吸道分泌物的影响,极易导致换气与通气功能障碍,甚至加重低氧血症与体内二氧化碳潴留。研究发现,常规吸痰、药物化痰与自主排痰等方式对于机械通气ARDS患者的干预效果并不理想[7]。
密闭式吸痰是指无需停止机械通气或脱离呼吸机的吸痰法,吸痰时不会中断供氧与通气,以便保证良好的氧合状态,维持呼吸机供气压。同时,密闭式吸痰对于呼气末正压的影响较小,能够避免中断呼吸机所致的呼气末正压消失,以及肺泡丧失支撑作用而塌陷[8]。然而,密闭式吸痰作为一种盲吸手段,操作过程中仍具有一定的局限性,且操作深度有限,仅可以清除隆突上部的分泌物,对于肺泡与支气管中分泌物的清除效果并不理想[9]。纤维支气管镜是一种可视化肺内辅助诊疗工具,能够在直观的显示下提示出支气管与气道堵塞情况,并深入病变的肺段与肺叶,准确且彻底的清除气道中的痰液、分泌物与血液等,有效解除呼吸道阻塞,确保呼吸道畅通。同时,纤维支气管镜操作更利于分泌物送检与肺泡灌洗,且操作简便,避免了医源性污染风险。研究结果显示,治疗后,观察组PaCO2、HR、SpO2均优于对照组(P<0.01),且治疗后机械通气时间与ICU住院时间以及呼吸机相关性肺炎的发生率与28 d内死亡率较对照组低(P<0.01)。可见,纤维支气管镜联合密闭式吸痰充分结合了两者的应用优势,其中密闭式吸痰保持了呼吸道的密闭性,抑制细菌入侵,而纤维支气管镜可以更彻底、更深入、更精准的吸除痰液与分泌物,继而快速改善了患者的呼吸与循环状态,加快康复速度,降低并发症风险与死亡率。
有研究发现,ARDS患者往往存在感染状态,而循环系统中炎症因子分泌异常也会加重病情及干扰治疗[10]。PAF是由2-花生四烯酰基磷脂酰胆碱形成的促炎因子,可以诱导各类炎性介质释放;sTREM-1在部分单核细胞与中性粒细胞中进行选择性表达,能够增加促炎因子分泌,抑制抗炎因子形成;MIP-1α是一种酸性蛋白,可以趋化淋巴细胞、巨噬细胞等炎症细胞;PCT属于新型炎性因子,当机体存在感染时,PCT指标快速上升。研究结果发现,治疗后观察组PAF、sTREM-1、MIP-1α、PCT水平较对照组低(P<0.01)。可见,纤维支气管镜联合密闭式吸痰能够彻底清除气道分泌物,解除气道堵塞情况,抑制肺部炎症因子,并改善全身炎症状态,进一步优化呼吸功能。从安全性来看,两组吸痰过程中均未出现并发症。结果说明,两种方式联合应用并不会增加并发症风险,且纤维支气管镜下操作在一定程度上避免了吸痰操作的盲目性,且安全可靠。
总之,纤维支气管镜联合密闭式吸痰在ARDS患者中具有显著的应用效果,适于临床推广。
