经食管超声引导三种不同路径封堵婴幼儿房间隔缺损的对比分析
2021-10-16于文波陈振良董向阳陈忠建崔亚洲王鹏高翟波
于文波 陈振良 董向阳 陈忠建 崔亚洲 王鹏高 翟波
(郑州大学附属儿童医院 河南省儿童医院 郑州儿童医院胸心外科,河南 郑州 450000)
房间隔缺损(atrial septal defect,ASD)占先天性心脏病的7%~10%,是最常见的婴幼儿先天性心脏病之一[1]。近年来,随着社会进步,科学技术和医疗水平的不断提高,医患双方对于微创治疗先天性心脏病的要求不断增加。当前婴幼儿ASD微创治疗的手术方法主要包括经食管超声心动图检查(trans-esophageal echocardiography,TEE)引导下外科微创封堵术和内科经导管介入封堵术,TEE引导下的外科微创封堵术具有无辐射、不需造影剂和适应证宽泛等优点,一经出现,迅速得到了广大医生及患者的青睐,得到广泛的应用及认可[2-3]。目前临床上TEE引导下封堵ASD的手术路径主要包括经股静脉、经颈静脉及右腋下小切口三种路径,但对于三种路径的优缺点及适应证,当下缺少全面和系统的报道及总结。现通过对三种不同路径实施的经TEE引导下ASD封堵术患儿的临床资料进行回顾性分析,探讨三种路径的优缺点和最佳适应证,为临床选择应用提供参考。
1 资料与方法
1.1 临床资料
筛选2019年1月1日—12月31日于郑州大学附属儿童医院住院的91例ASD患儿的临床资料,91例患儿均TEE引导下行ASD微创封堵术,根据手术路径选择的不同,分为经股静脉封堵组(股静脉组)(28例)、经颈静脉封堵组(颈静脉组)(20例)和经右腋下小切口封堵组(右腋下组)(43例)。三组患儿的年龄、体重、ASD大小等基本资料见表1。所有患儿术前符合封堵治疗适应证[4-5]:(1)年龄≥6月,或体重≥5 kg;(2)缺损边缘至冠状静脉窦、腔静脉及肺静脉的距离≥5 mm,至房室瓣≥7 mm;(3)无需体外循环手术的其他合并症或畸形;(4)不合并肺动脉高压。
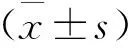
表1 三组患者临床资料比较
1.2 手术过程
麻醉成功后,手术操作前再次行经胸超声心动图和TEE,再次明确ASD的位置、大小及边缘情况。静脉注射肝素1 mg/kg以肝素化。
股静脉组:患儿仰卧位,测量右锁骨中线第三肋间至右侧股静脉穿刺点距离,作为术中导丝及导管的工作距离。常规消毒铺巾,右侧股静脉做穿刺,置入动脉鞘,经动脉鞘送入导管及导丝,将其经股静脉或下腔静脉进入右心房,到达工作距离后,在TEE引导下,调整导管头端方向,将导管通过缺损口送入左心房,退出导管及动脉鞘,将输送鞘沿导丝送入左心房后,退出输送鞘内芯及导丝;在ASD最大直径基础上加4~6 mm选择封堵器,沿输送鞘送入封堵器,先释放左心房侧伞盘,后撤输送鞘,使左心房伞盘贴紧房间隔,而后释放右心房侧伞盘;轻推轻拉封堵器输送装置,确认封堵器位置牢固;TEE反复多切面确认封堵器形态良好,无明显残余分流,周围组织无遮挡受压,肺静脉及冠状静脉窦回流无梗阻等情况后,释放封堵器,退出输送鞘,最后穿刺部位压迫止血,绷带加压包扎。
颈静脉组:患儿仰卧位,头偏向左侧,测量右侧颈静脉穿刺点至右锁骨中线第三肋间距离,作为术中导丝及导管的工作距离。常规消毒铺巾,右侧股静脉做穿刺,同股静脉组操作放置封堵器。
右腋下组:患儿胸部以胸垫抬高并左侧卧位,取右腋中线第四肋间(1.5~2.5 cm)纵行小切口入胸,微创撑开器撑开肋间,湿纱布挡开肺组织,显露心包,于膈神经2 cm处切开心包并悬吊以显露右心房,TEE引导下进行穿刺点预定位,定位点做带垫荷包;将中空探条经荷包进入右心房,调整探条方向使其经缺损口进入左心房,顺入导丝后撤出探条,沿导丝送入输送鞘,退出输送鞘内芯及导丝;在ASD最大直径基础上加4~6 mm选择封堵器,沿输送鞘送入封堵器,先释放左心房侧伞盘,后撤输送鞘,使左心房伞盘贴紧房间隔,而后释放右心房侧伞盘;轻推轻拉封堵器输送装置,确认封堵器位置牢固;TEE反复多切面确认无误后,释放封堵器,右心房荷包收紧打结,充分止血,逐层关胸。
术后患儿入监护室,2~4 h苏醒后脱离呼吸机,术后第2天复查胸片及经胸超声心动图无异常后转回普通病房,每日口服阿司匹林肠溶片3~5 mg/kg半年,出院前再次完善胸片、心电图和经胸超声心动图检查,门诊1、3、6和12个月定期复查。
1.3 数据与统计
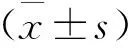
2 结果
三组中所有患儿均顺利完成TEE引导下的外科微创封堵,1年后随访结果良好,达到了满意的治疗效果。其中右腋下组中有2例各为股静脉组和颈静脉组转变而来,股静脉组是因缺损上缘组织较薄,封堵器固定不牢靠;颈静脉组是因下腔静脉缘较短而封堵困难,后均转为经右腋下小切口路径行封堵而获得成功。三组的成功率、手术时间、出血量和术后住院时间无统计学差异。在封堵器释放前出现的残余分流,给予更换大一号封堵器,经斟酌少数允许的残余分流均<3 mm,术后第2天或出院前复查消失,出院时三组存在的残余分流无统计学差异,且在随后的门诊随访复查逐渐消失。所有病例未出现封堵器脱落及移位,未新出现瓣膜反流及肺静脉梗阻等情况,无室性期前收缩及传导阻滞等严重心律失常出现。股静脉组有1例因误穿股动脉术后压迫不充分出现血肿;颈静脉组有1例出现茶色尿液,经保守治疗后消失;右腋下组有1例出现气胸,1例出现胸腔积液,给予闭式引流。手术及术后数据详见表1。术后3个月随访,三组患儿的右心房内径与术前比较有明显缩小,心功能得以改善,差异有统计学意义,详见表2。通过三组路径的实施,结合临床实际,TEE引导下的ASD封堵路径选择思路可遵循图1。
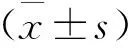
表2 三组术后3个月随访右心房内径与术前比较
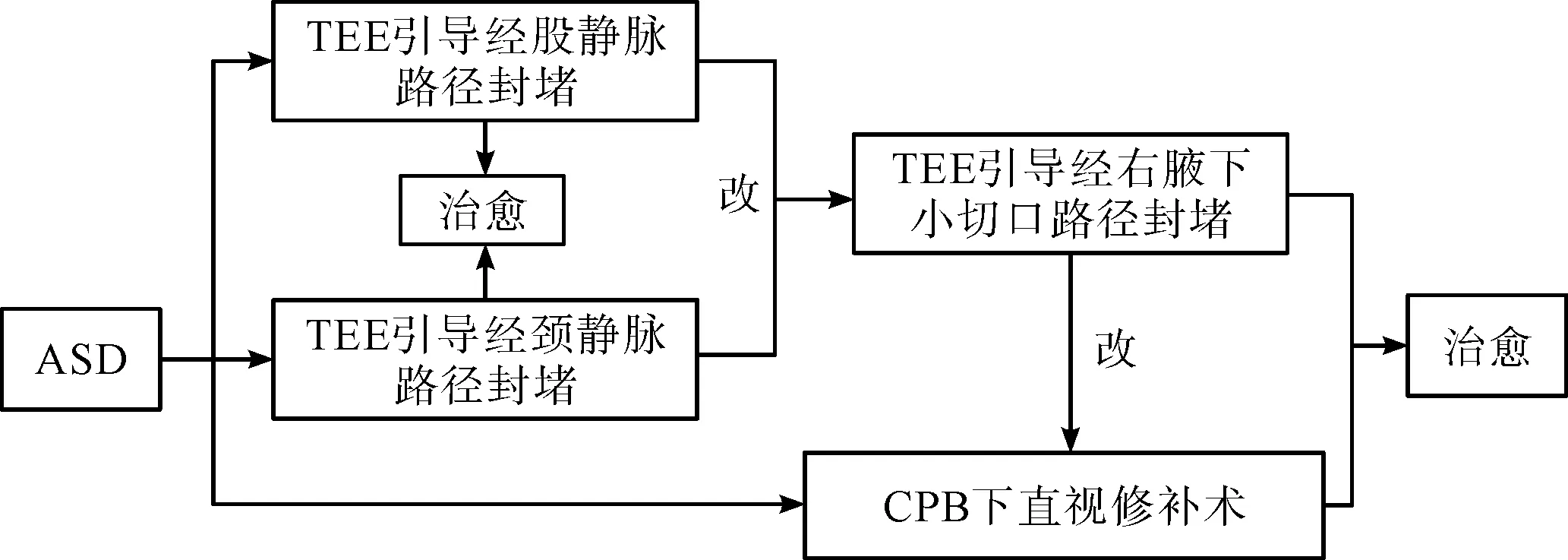
注:改:前一路径不能胜任选择下一路径;CPB:体外循环。图1 ASD治疗及外科封堵路径选择思路图
3 讨论
随着社会的进步,科学技术和医疗水平的不断提高,医患双方对于微创治疗先天性心脏病的要求不断增加。ASD作为最常见的先天性心脏病,在临床上的微创治疗要求愈加迫切。1976年King首次尝试经导管ASD封堵术,随着封堵器材及技术的发展,内科经导管介入封堵术已成为婴幼儿ASD微创治疗的经典手术方法,在目前已有较多应用,因其使医护人员及患儿暴露于X射线下,同时由于内科医生无法实施体外循环手术,一旦出现封堵器脱落或移位等紧急情况,问题就变得更加棘手[6]。因此ASD内科经导管介入封堵术在实际临床工作中的应用和推广受到很大程度的限制。近十年来,在内科经导管介入封堵术的基础上,伴随着TEE技术的大力发展和普遍应用[7],出现了外科微创封堵术。TEE引导下的外科微创封堵术具有无辐射、无需造影剂和适应证宽泛等优点,并有低温体外循环修补手术这一后盾,一经出现,迅速得到了广大医生及患者的青睐,得到大力的应用及认可[2-3,8]。
目前TEE引导下封堵操作技术已被证实是安全和可靠的先天性心脏病微创治疗手段,无论手术例数还是术式方法均取得了突飞猛进的发展,各大中心在不同路径下实施了常见先天性心脏病的微创治疗,近远期效果满意[2-3,7-8]。当下TEE引导下ASD封堵术的路径分为经皮和经胸两大方面[9],经皮路径主要包括颈静脉和股静脉路径,经胸路径报道的有胸骨旁小切口、右胸肋间小切口和右腋下小切口等[10]。然而,关于各种不同路径的适应证及优缺点目前仍众说纷纭,给患儿家属及临床医师的选择带来不少困惑。本院现开展的ASD外科封堵路径主要有经股静脉路径、颈静脉路径及右腋下小切口路径,这正是文中探讨分析的三种路径。
首先对于经股静脉路径,其为经典的经皮路径,源于内科经皮封堵,它解决了射线和造影剂等不良因素,且创伤小,恢复快[7]。但由于输送管道需足够粗的血管条件,因此经股静脉路径对患儿年龄及体重要求较高,文中股静脉组28例患儿平均年龄(34.2±5.9)月,体重(14.8±4.1)kg,大于其他两组。另外其操作路径为经股静脉-下腔静脉-右心房,为三者中最长,远端可控性较差;同时房间隔平面与封堵伞面难以平行,这就要求缺损的边缘多且结实,才能支撑手术中封堵器的释放和固定[11]。该组有1例患儿正是因为缺损上缘组织较薄,无足够力量支撑本已成角的拉力,造成封堵失败。所以对于经股静脉路径和内科经皮封堵一样,在一定程度上难以得到广泛的应用。
经颈静脉路径是经股静脉路径的改良,依据于婴幼儿颈静脉更粗和封堵路程短的特点[12],在一定程度上放宽了年龄、体重及血管条件的限制,文中20例患儿平均年龄(23.8±5.7)月,体重(12.3±3.8)kg,小于股静脉组;但有1例因缺损下腔静脉缘较短未能封堵成功,乃是其未能克服封堵角度的缘故,因此经颈静脉路径虽在应用上有一定的限制,但在相当程度上还是扩大了TEE引导经皮ASD封堵的适应证。
右腋下小切口路径是三种路径中最直接和便捷的,其基础是先天性心脏病右腋下切口体外循环矫治术的熟练开展。首先,其无需经血管建立输送轨道,因此对患儿的年龄及体重无过多限制(文中最小的手术年龄为6个月);同时,右腋下路径封堵路程非常短,封堵角度基本不受限,可精准和如意地使房间隔平面和封堵器伞面达到最佳契合,且推拉测试封堵器牢固度时房间隔受到的力量均匀,因此对于较大缺损及缺损边缘条件欠佳的病例也适用。文中右腋下路径实施的患儿虽缺损直径最大但年龄最小,且有2例由于边缘条件欠佳,由其他路径转换为经右腋下路径实施封堵而获得成功就是很好的实证。另外,右腋下路径切口隐蔽,当封堵确实难以实施时,遂可延长切口行右腋下体外循环ASD修补术,避免正中手术的创伤,减轻家属无法实现预期微创封堵手术的失落,进而使紧张的医患关系得以缓解,极大地体现了微创理念。
因此,对于此三种TEE引导下ASD封堵路径各具优点和局限,孰优孰劣的评判不能仅根据有无切口或创伤大小,在一定意义上适应证的差异是选择三种路径的最大区别,年龄大、缺损小和边缘条件好的病例适合选用经股静脉及经颈静脉路径,反之则选择经右腋下小切口路径。文中资料为回顾性纳入病例,侧重于实施路径的比较,未能纳入中转开胸病例。通过不同路径的选择,提供一个递进式的ASD封堵手术思路(图1):即临床中见到ASD病例时,形成封堵或修补,经股静脉还是经颈静脉路径,若难以胜任能否经右腋下路径封堵这一思维,在此基础上结合年龄、缺损大小及边缘条件等资料,个体化地选择路径方案。
综上所述,三种路径都能安全有效地实施TEE引导的ASD外科微创封堵术。经股静脉及经颈静脉路径创伤最小,但需严苛的条件。右腋下路径有更宽的适应证,切口隐蔽,亦符合微创理念。临床应用中应在丰富的体外循环直视手术经验保障下,在超声医师的默契配合下,个体化地选择封堵路径,使患儿获益最大。
