麻醉诱导前联合术毕超声引导胸椎旁神经阻滞用于胸腔镜肺癌根治术的效果
2021-10-15陟阳
陟阳
河南固始县人民医院麻醉科 固始 465200
肺癌是指发生在支气管、气管、肺的恶性肿瘤,胸腔镜根治术因具有切口小、出血少、创伤小、患者术后恢复快,以及效果好等优点,已成为我国肺癌外科治疗的主要手术方法[1-2]。但疾病和手术创伤均可引发程度不等的术后疼痛、围术期应激反应,以及术后认知功能障碍(postoperative cognitive dysfunction,POCD)。而不同的麻醉方法对认知功能的影响也有所不同[3]。外周神经阻滞是一种区域神经阻滞,其镇痛效果较好,能减轻围术期应激反应,用于全麻手术时还可减少麻药用量。加之其便捷、经济的特点,尤其适合在基层医院开展[4]。本研究拟评价麻醉诱导前联合术毕超声引导胸椎旁神经阻滞(thoracic paravertebral block,TPVB)用于胸腔镜肺癌根治术患者的效果,为临床提供参考。
1 资料与方法
1.1一般资料本研究患者均签署知情同意书,已获院伦理委员会审批。择期行胸腔镜肺癌根治术患者68例,年龄27~67岁,BMI 18~23 kg, ASA分级Ⅰ~Ⅱ级。排除标准:存在脊椎或胸廓畸形和本研究药物过敏史、慢性疼痛史、长期服用镇痛药或抗凝药史;合并凝血功能障碍,及严重心、肝、肾疾病;患有精神疾病,不能配合视觉模拟评分法(VAS)评分和简易智力状态检查量表(MMSE)评分。按随机数字表法分为对照组和观察组,各34例。
1.2方法术前常规禁饮食,入室后吸氧,监测各项生命指征,取非优势桡动脉穿刺置管。静脉补充平衡盐液500 mL。2组均于麻醉诱导前行超声引导下TPVB,观察组在术毕时再次行超声引导TPVB。
1.2.1 超声引导下TPVB 于超声引导下在患侧T4、T6两点行TPVB。每点注入5 mL 0.5%罗哌卡因(批号:NK1913,AstraZeneca公司,瑞典)。具体操作方法参考文献[5-6]。
1.2.2 气管插管全身麻醉 静脉依次注射咪达唑仑0.1 mg/kg、依托咪酯0.2 mg/kg、舒芬太尼0.5 μg/kg、顺式阿曲库铵0.2 mg/kg,麻醉诱导。双腔气管插管后机械通气,参数设置:VT 6~8 mL/kg,通气频率10~13次/min,I∶E为1∶2,吸入氧气浓度65%~70%,氧流量1~2 L /min,维持PETCO235~45 mm Hg(1mm Hg=0.133 kpa),单肺通气频率12~16次/min。麻醉维持:静脉输注丙泊酚4~8 mg·kg-1·h-1,瑞芬太尼0.2~1.0 μg·kg-1·min-1。BIS值维持在40~60,HR和MAP波动幅度控制在基础水平的20%以内。维持肌松采用顺式阿曲库铵0.05 mg/kg间断静脉注射。手术结束前停用丙泊酚和舒芬太尼,行PCIA(舒芬太尼2 μg/kg,托烷司琼10 mg,生理盐水稀释至100 mL,背景速率2 mL/h)。
1.3观察指标及效果评价(1)分别于术后3 h、6 h、12 h、24 h、48 h依据VAS评分评价患者的疼痛程度:0分为无痛,10分为剧痛。分值越高表示疼痛程度越重[7]。(2)分别于术前、术后2 h、12 h、24 h采集患者静脉血3 mL,以酶联免疫吸附试验法(ELISA)检测患者去甲肾上腺素(NE)、肾上腺素(E)、血浆皮质醇(Cor)、血糖浓度(BG)等应激因子水平。(3)术后第1天、第2天采用MMSE从7个方面评估患者的认知功能,评估内容包括命名评分、视觉空间与执行能力评分、语言评分、注意力评分、抽取评分、定向力评分,共计分值30分。分值越低则表示POCD越严重。
2 结果
2.1一般资料与术中情况2组患者的一般资料与术中情况差异无统计学意义(P>0.05)。见表1。

表1 2组患者的一般资料与术中情况比较
2.2术后各时间段VAS评分观察组患者术后各时间段的VAS评分均明显低于对照组,差异均有统计学意义(P<0.05)。见表2。
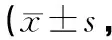
表2 2组患者术后各时间段的VAS评分比较分)
2.3术前、术后各时间段应激反应情况术前2组患者的NE、E、Cor、BG水平差异无统计学意义(P>0.05)。术后各时间段2组患者的应激因子水平均明显高于术前,其中观察组的升高幅度明显低于对照组,差异均有统计学意义(P<0.05)。见表3。
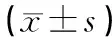
表3 2组患者术前、术后各时间段应激反应情况
2.4术后各时间段MMSE评分术前2组患者的MMSE评分差异无统计学意义(P>0.05);术后第1天、第2天2组患者的MMSE评分均较术前降低,其中观察组的降低幅度明显小于对照组,差异均有统计学意义(P<0.05)。见表4。
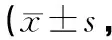
表4 2组患者术后各时间段MMSE评分比较分)
3 讨论
VAS是一种简便、有效测量和评定疼痛强度的方法。NE、E、Cor、BG应激因子水平是临床常用的评定机体应激反应程度的方法[8]。MMSE量表是术后随访常用于对患者认知功能进行评估的量表[9]。胸腔镜肺癌根治术虽然较传统开胸手术具有切口小、出血少、创伤小、患者术后恢复快等诸多优势,但仍可引发程度不等的疼痛、围术期应激反应,以及POCD。作为一种外周神经阻滞,超声引导TPVB的镇痛效果好,能减轻围术期应激反应,用于全麻手术时还可减少麻药用量及POCD发生风险[10]。
本研究比较了麻醉诱导前超声引导TPVB和麻醉诱导前联合术毕超声引导TPVB用于胸腔镜肺癌根治术患者的效果。结果显示,麻醉诱导前联合术毕超声引导TPVB观察组患者的术后各时间段VAS评分均明显低于单纯行麻醉诱导前超声引导TPVB对照组的患者,差异均有统计学意义。提示麻醉诱导前联合术毕行超声引导TPVB的镇痛效果更好。虽然术后2组患者各时间段的应激因子水平均高于术前,MMSE评分均低于术前,但观察组的升高和降低幅度均明显小于对照组,差异均有统计学意义。亦充分表明麻醉诱导前联合术毕行超声引导TPVB镇痛更加充分,不仅对肺功能保护性好,同时抑制了伤害性刺激传入引起的神经内分泌改变,降低了对胸腔镜肺癌根治术患者的应激反应和认知功能的影响。更有利于患者术后恢复和远期生活质量的提升,且操作简单,不良反应小,适应范围广[11-12]。
综上所述,麻醉诱导前联合术毕超声引导TPVB,可有效减轻胸腔镜肺癌根治术患者术后的疼痛程度和应激反应,而且对患者的术后认知功能影响较小,更利于促进患者术后恢复和生活质量的提升。
