单发非典型传染性软疣28例皮肤镜分析特征
2021-10-12朱晶朱麒麟杨军
朱晶,朱麒麟,杨军
(南京医科大学附属无锡人民医院,江苏 无锡214000)
皮肤镜也称为表面显微镜,可快速放大肉眼无法察觉的皮肤形态学特征,目前在皮肤炎症和感染性疾病中的应用越来越广泛,具有快速、即时、无创等特点,对鉴别诊断、预后评估和监测治疗反应具有重要价值[1-2]。传染性软疣(molluscum contagiosum, MC)是由传染性软疣病毒(molluscum contagiosum virus, MCV)感染引起的、自限性的皮肤和黏膜感染性疾病,常见于儿童和成人[3-6]。该疾病常见于群集性,诊断也通常基于临床表现。虽然典型皮疹中央会有脐凹,但近几年报道有发生于甲下、眼眶、乳头等不典型皮损的病例,甚至会出现水疱、呈带状、溃疡等[7-9]。这些不典型传染性软疣极易引起漏诊、误诊,甚至过度治疗。故可以借助皮肤镜辅助诊断,从而弥补传统病理检查有创、费时等弊端。笔者收集单发非典型传染性软疣患者的皮肤镜检查资料,其目的一方面在于与传统常见传染性软疣相比,总结出单发非典型传染性软疣的镜下共性;另一方面也为与临床单发非典型传染性软疣形态学相似的其他皮损诊断提供鉴别点。
1 资料与方法
1.1 一般资料
选取2016年4月—2019年4月南京医科大学附属无锡人民医院临床诊断为非传染性软疣,而后期病理确诊为传染性软疣患者28 例(共28 处皮损)作为单发非典型传染性软疣组。其中,男性11 例,女性17 例;年龄7~61 岁,平均30 岁;病程0.5~3.5 个月,平均1.1 个月。经体格检查的皮肤损害均为单一孤立性皮疹,分别位于面部(4 例)、躯干(18 例)、四肢(6 例),基本无瘙痒、疼痛等自觉症状,且既往患者均未进行过治疗。皮损成圆形或类圆形,绿豆至甲盖大,部分呈上宽下窄型,色泽为淡红色至褐色;形态为高出皮面的丘疹,中央均未见明显脐凹,表面相对光滑或轻微粗糙,部分皮疹可见破溃、出血,均经组织病理检查确诊。另选取同期本院行皮肤镜检查的多发典型传染性软疣患者28 例(共168 处皮损)作为多发典型传染性软疣组。其中,男性15 例,女性13 例;年龄17~53 岁,平均31.6 岁;病程10 d~4 个月,平均1.06 个月。皮肤镜检查前所有患者或其监护人均签署知情同意书,允许获得摄影文件。
1.2 设备
选取放大20 倍数的皮肤镜(德国海涅公司及美国Dermlite 公司)并连接照相机(日本佳能株式会社)。所有病灶进行临床和皮肤镜2 次拍照,并记录数据。所有低质量的数字图像都被排除在研究外。检查时在皮肤界面使用酒精凝胶。
1.3 方法
经皮肤镜检查后,对两组亮白色圆形结构、棕黄色圆形结构、四叶草结构、中央孔样结构和非特异性结构进行样本比率统计。此外,对单发非典型传染性软疣与多发典型传染性软疣中的各样本进行血管特征记录(点球状血管、线状血管、皇冠样血管、混合血管)。同时,对单发非典型传染性软疣与多发典型传染性软疣这两组的亮白色及棕黄色圆形结构数目进行统计(计数时不包括中央孔样结构)。
1.4 统计学方法
数据分析采用SPSS 23.0 统计软件。计量资料以中位数和四分位数间距[M(P25,P75)]表示,比较用秩和检验;计数资料以率(%)表示,比较用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者软疣结构特征比较
两组患者白色圆形结构、四叶草结构、非特异性结构比较,差异无统计学意义(P>0.05)。两组患者棕黄色圆形结构、孔样结构比较,差异有统计学意义(P<0.05),单发非典型传染性软疣组棕黄色圆形结构高于多发典型传染性软疣组,孔样结构低于多发典型传染性软疣组。见表1 和图1。
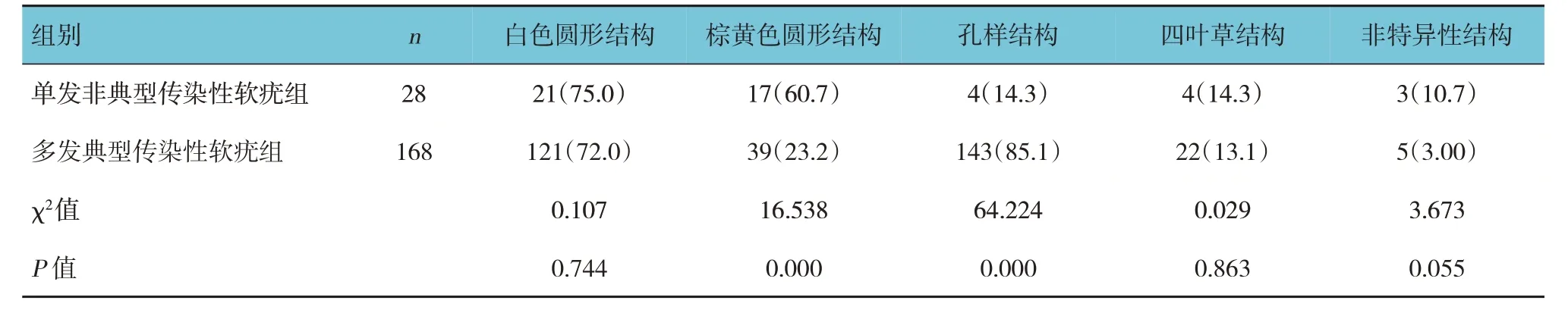
表1 两组患者软疣结构特征比较 例(%)

图1 单发非典型传染性软疣皮肤镜下图 (×20)
2.2 两组患者软疣血管特征比较
两组患者点状血管、线样血管、无血管发生率比较,差异无统计学意义(P>0.05)。两组患者皇冠样血管、混合血管发生率比较,差异有统计学意义(P<0.05),单发非典型传染性软疣组皇冠样血管发生率低于多发典型传染性软疣组,混合血管发生率高于多发典型传染性软疣组。见表2和图2。
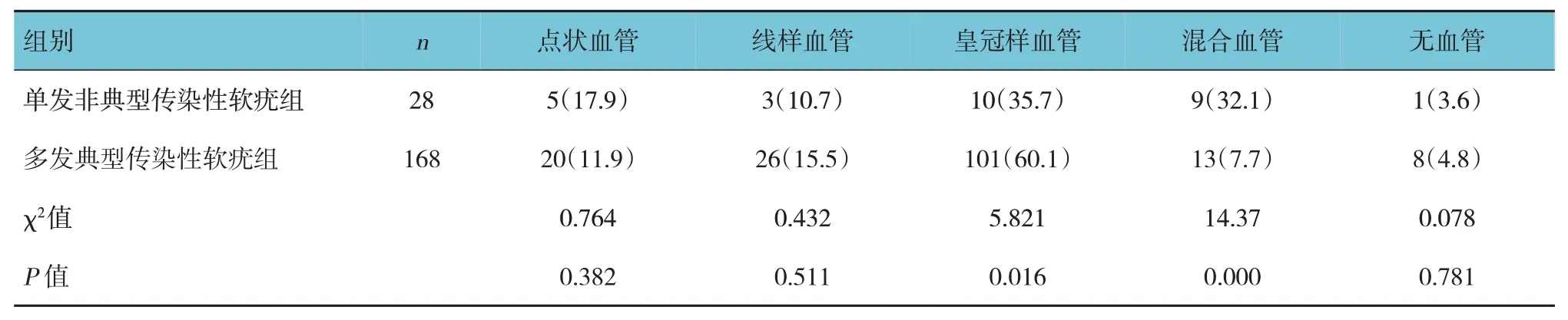
表2 两组患者软疣血管特征比较 例(%)


图2 单发非典型传染性软疣血管皮肤镜下图 (×20)
2.3 两组患者软疣圆形结构数比较
两组患者亮白色圆形结构、棕黄色圆形结构比较,差异有统计学意义(P<0.05),单发非典型传染性软疣组多于多发典型传染性软疣组。见表3。

表3 两组患者软疣圆形结构数比较 [个,M(P25,P75)]
3 讨论
目前国内外关于传染性软疣的皮肤镜特征介绍有不典型传染性软疣的单个病例报告,但未有单发非典型传染性软疣的总结研究[10-11]。单发非典型传染性软疣多数没有脐凹的表现,且不能通过周围相似的皮疹推测诊断,故裸眼难与良性附属器肿瘤、纤维瘤、角化棘皮瘤、平滑肌瘤等鉴别[12],皮肤镜下总结研究可提供一定的诊断线索。
本研究结果发现单发非典型传染性软疣及多发典型传染性软疣中含有亮白色圆形结构样本占比都较高,而含棕黄色圆形结构样本占比差异较大。传染性软疣病毒在人类表皮的细胞质中复制,软疣小体具有从棘层向表皮层的成熟过程,而软疣小体从发育到成熟过程中逐渐占据整个胞质,使得胞质中角蛋白成分逐渐减少,折光性逐渐降低,所以早中期呈亮白色结构,后期呈现暗黄色结构[13-14]。早期RFLP 基因组研究表明,MCV1-4 是主要的MCV 基因型,MCV1 型最常见,其次为MCV2 型,其余较少见[15]。基因型间可能存在多种变异,到目前为止,MCV1 和MCV2 完整基因组数量有限,且MCV 分子检测大多基于短序列片段,长序列的基因组无法被检测。ZOREC 等[15]阐明了目前对不同MCV 基因型群体多样性的印象,证实MCV 基因型间具有嵌合性,且同一MCV 基因型间有显著的差异性,这或许与传染性软疣不同生长形态有一定相关性,在某种程度上解释了单发非典型传染性软疣含有软疣小体数目较多及表现临床不典型。同时每个传染性软疣有独立的感染过程[13],故在单发非典型传染性软疣中看到亮白色及棕黄色圆形结构同时存在的可能性较大[13]。
IANHEZ 等[16]学者提出用孔来描述皮肤镜特征,这个结构被认为是代表病灶中央区域,由亮白色或黄白色物质组成。临床表现为脐凹状或开口样。皮肤镜表现为两种类型:一种为含有数枚黄白色物质;另一种类型为均质样,只由一个圆形的均匀区域组成。传染性软疣组织学病理模式,类似于角化棘皮瘤及毛囊,根据病理传染性软疣横斜切面显示孔样脐状凹陷点为中央通道,当细胞向角质层分化时,这些包涵体体积增大,数量增加,在角质层形成一个中央汇合区。在此,所有小叶的细胞都聚集成一个充满病毒颗粒的巨大囊袋,然后尝试细胞灭活变性,小叶通过汇合区将坏死物质清除到皮肤表面;故凹陷代表死亡的传染性软疣病变,同时是一种病毒感染传播。单个传染性软疣病变通过感染表皮细胞在脐状凹陷点的退化过程而自发结束[13]。同时某些MCV 基因序列所编码的蛋白与病毒逃避宿主免疫系统检测的机制有关,这些蛋白具有拮抗γ-干扰素、T 细胞功能和NK 细胞从而抑制感染病毒的细胞凋亡的作用[15]。此外,多发典型传染性软疣组含有孔样结构比例显著高于单发非典型传染性软疣组,笔者推测这与传染性软疣病毒不同基因组及患者免疫相关,但该研究并未行相关病毒分型统计,以后可待进一步研究。
2004年VAZQUEZ 等[17]首次对非肿瘤血管进行研究,将血管模式分为单模式和混合模式,经统计得出点球状血管和线性血管最多见的。皇冠样血管及线状血管不仅在传染性软疣中出现,类似于皮脂腺瘤、皮脂腺增生中也会出现[18]。本研究中两组皇冠样血管占比最高,表明在传染性软疣诊断过程中有一定辅助价值,而单发非典型传染性软疣组混合血管比例较高,不能明确这是否与皮疹发生过程中较多人为的刺激有关,从病史中得出部分单发非典型传染性软疣患者对皮疹有剥挖的习惯。两组点球状血管占比均不高,但统计过程中笔者发现大多数点球状血管皮疹合并有不同程度出血,这与KU 等[19]的观点相符合。
传染性软疣治疗方法很多,如刮除术、维甲酸、5%咪喹莫特乳膏、5-氟尿嘧啶和10% KOH、斑蝥素等[20-24]。MCV 不穿过基底膜,逃避免疫监视,故有学者研究得出用针刺破传染性软疣基底膜有82%的治愈率,该法类似于同源自体植入,病毒抗原接种于真皮后,暴露于免疫监测系统,从而释放相关的细胞因子和其他免疫增强因子来刺激免疫T 细胞清除病变[25]。病灶内免疫疗法刺激也已被证明是治疗该疾病的有效方法[26]。本研究不足之处在于单发非典型传染性软疣组样本量较少,对数据的分析可能有一定影响,将来还需要扩大样本量进行后续研究。
