宫腔镜手术并发水中毒的影响因素分析
2021-10-12周金花福建省德化县医院妇产科362500
周金花 福建省德化县医院妇产科 362500
宫腔镜具有放大效应,可直接检视子宫内病变,是妇科疾病诊疗常用的仪器。利用宫腔镜手术切除子宫内膜息肉、黏膜下肌瘤等具有显著疗效,且无须开腹,具有出血少、创伤小、术后恢复快等优势,受到患者的广泛青睐[1]。但宫腔镜需在膨宫液介质下对子宫腔内情况进行探查,临床一般选用等渗溶液或低渗溶液,而这些介质在经过手术创面时被机体大量快速吸收后会潴留体内,造成水中毒,如不及时治疗,容易造成死亡,严重危及患者生命。因此,为进一步降低水中毒的发生率,本研究对宫腔镜手术并发水中毒的影响因素进行分析。具体如下。
1 资料与方法
1.1 一般资料 回顾性分析2018年1月—2019年12月就诊于我院的200例宫腔镜手术患者临床资料,将172例未发生水中毒的患者纳入对照组,将28例发生水中毒的患者纳入观察组。对照组年龄20~50岁,平均年龄(32.54±3.68)岁;手术方式:宫腹腔镜联合宫腔粘连分离术63例,子宫黏膜下肌瘤电切术24例,子宫内膜息肉电切术85例;住院时间3~5d,平均住院时间(3.25±1.50)d。观察组年龄21~50岁,平均年龄(32.45±3.57)岁;手术方式:宫腹腔镜联合宫腔粘连分离术10例,子宫黏膜下肌瘤电切术6例,子宫内膜息肉电切术12例;住院时间3~5d,平均住院时间(3.20±1.52)d。两组一般资料比较,差异无统计学意义(P>0.05),有可对比性。
1.2 入选标准 (1)纳入标准:①均接受宫腔镜手术;②术后子宫内膜活检无子宫恶性病变;③患者大部分有绝育史;④水中毒患者血钠、血浆渗透压均降低,血清钠<135mmol/L,尿钠>20mmol/L。(2)排除标准:①糖尿病患者;②心肝肾功能严重障碍者;③严重肺部疾病者;④精神疾病者;⑤病例资料不完整者。
1.3 方法 比较宫腔镜手术患者并发与未并发水中毒患者的年龄、体质指数(BMI)、手术时间、灌流液出入量、灌流介质类型、膨宫压力等,并对以上因素是否为宫腔镜手术患者并发水中毒的危险因素进行单因素和多因素分析。

2 结果
2.1 单因素分析 两组年龄、BMI比较,差异无统计学意义(P>0.05);两组手术时间、灌流液出入量、灌流介质类型、膨宫压力比较,差异有统计学意义(P<0.05)。见表1。

表1 宫腔镜手术患者并发水中毒的影响因素单因素分析[n(%)]
2.2 多因素Logistic回归分析 以宫腔镜手术并发水中毒为因变量(1=并发,0=未并发),以手术时间、灌流液出入量、灌流介质类型、膨宫压力为自变量进行多因素Logistic回归分析,结果显示:手术时间>1h、灌流液出入量≥1 000ml、灌流介质类型为非电解质、膨宫压力≥90mmHg等为宫腔镜手术并发水中毒的危险因素(OR>1,P<0.05)。见表2。
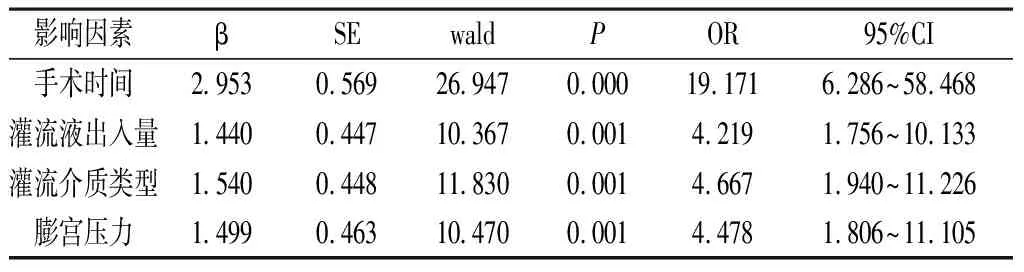
表2 宫腔镜手术患者并发水中毒的多因素Logistic回归分析
3 讨论
宫腔镜手术是妇科疾病诊疗的常用方法,具有疗效显著、操作简便、微创的优势。但在宫腔镜手术实施的过程中,机体会因多种因素的影响而并发水中毒,导致患者死亡[2]。因此,探究宫腔镜手术并发水中毒的影响因素对于提高手术效果、降低水中毒的发生率具有重要意义。
本文结果显示,经初步分析及多因素Logistic回归分析检验证实,手术时间>1h、灌流液出入量≥1 000ml、灌流介质类型为非电解质、膨宫压力≥90mmHg等为宫腔镜手术并发水中毒的危险因素。分析原因在于:(1)人体主要通过子宫内膜肌层中开放性血管及腹膜血管来吸收灌注液,当灌注液吸入的量较少时,机体有自我调节能力,可对其自行调节,不会出现明显的临床症状;但当机体短期内吸入大量的灌注液时,其自我调节能力受到影响,导致血容量过多,出现低血钠症状[3]。因此,灌流液的过度吸收会导致水钠潴留体内,引发呼吸急促、肺动脉压增高等肺水肿症状或出现失语、头痛、躁动、昏迷、精神错乱等脑水肿症状,严重威胁患者生命安全。(2)宫腔镜手术的灌流介质类型主要分为非电解质和电解质介质。生理盐水、5%葡萄糖盐水、乳酸钠林格氏液等为常用电解质灌流介质,其中的电解质离子可以使血浆的渗透压水平保持平衡,使机体在一定限度内过量吸收液体也不会出现低钠血症。5%甘露醇、5%葡萄糖、3%山梨醇、1.5%甘氨酸等均为非电解质介质,因其缺乏电解质成分,在血管内会被人体快速代谢,无法维持血浆的总渗透压,导致液体积聚体内的早期即可引发低钠血症和肺水肿,造成水中毒[4]。因此,相较于电解质介质,非电解质介质是引发宫腔镜水中毒的危险因素。(3)膨宫压力可保证宫腔镜手术获取足够的操作空间,其压力维持与灌流介质的渗漏、流速等密切相关。当膨宫压力在40mmHg以下时,灌流介质无法从输卵管溢出,当压力在55mmHg以上时,会导致灌流液通过,而60~75mmHg的膨宫压力会促使宫腔膨胀,但在进行宫腔镜手术时,显露双侧子宫角需要100mmHg左右的宫腔压力[5]。因而,在进行宫腔镜手术时设置90mmHg的膨宫压力既可以满足操作空间需求,又可以避免灌流介质的吸收和破裂血管的出现,不会导致并发症发生。而当膨宫压力≥90mmHg时,即便患者的灌流液吸入量正常,也可能造成水中毒,危害患者健康。(4)手术时间过长也会导致宫腔镜手术并发水中毒的发生。在灌流介质、膨宫压力相同的情况下,手术时间延长会导致灌流液经血管的吸收量增加。一般情况下,宫腔镜手术时灌流液吸收速度为10~30ml/min,手术时间<1h,而手术时间越长,灌流介质的作用时间越长,被人体吸收量越多,进而发生水中毒概率越高。因此,减少手术时间是阻碍灌流介质被机体吸收、预防水中毒的主要方式。
为进一步降低宫腔镜手术并发水中毒的发生率,可采取以下干预措施:(1)精确计算灌流液出入量:为准确计算灌流液出入量,护士可将定制的冲洗液收集器挂于会阴部来收集灌流液,并用吸引器吸出其中液体,仔细测量漏出量,计算膨宫液的吸收量,当机体吸收量>1 000ml时,需密切关注患者生命体征,当吸收量>1 500ml时,需立即停止手术。(2)合理设置膨宫压力:巡回护士根据宫腔镜的图像清晰度进行膨宫压力的调整,由低至高,并在手术过程中仔细观察显示器,及时与医生进行沟通,直到清晰探查宫腔为止。(3)有效控制手术时间:对医护人员进行专业的培训,并定期组织演习,使其熟悉宫腔镜手术的各个环节以及故障排除方法,以便在术中密切配合,加快手术进度,减少手术时间,一旦手术时间达到1h,护士需立即提醒医生,对于出血量多且手术范围较广的患者,可进行二次手术。(4)合理选择灌流液:术前,医生需详细了解患者的病情和身体状况,评估患者发生水中毒的风险,并与麻醉医师、护士等展开会议讨论,尽可能选择安全性较高的膨宫液。
综上所述,手术时间>1h、灌流液出入量≥1 000ml、灌流介质为非电解质、膨宫压力≥90mmHg的宫腔镜手术患者更易并发水中毒,临床可通过有效控制手术时间、精确计算灌流液出入量、合理选择灌流液及设置膨宫压力来降低水中毒的发生率。
