N/LP 对脓毒症AKI 患者预后的评估价值及其与罗氏AKI 评分的相关性
2021-10-09方长太陈园园
汪 琴,方长太,陈园园
(安徽医科大学附属安庆医院重症医学科,安徽 安庆 246000)
脓毒症(sepsis)是由严重感染诱发的全身炎症反应综合症,炎症反应失控可造成多脏器功能障碍综合征(multiple organ dysfunction syndrome,MODS)和多器官功能衰竭(multiple organ failure,MOF)[1,2]。脓毒症具有较高的发病率、死亡率,而急性肾损伤(AKI)是其严重的并发症之一。国外研究报道显示[3],脓毒症患者并发AKI 的病死率较单纯脓毒症患者明显升高。目前脓毒症并发AKI 尚无有效的治疗方案,且早期诊断较困难。因此,临床上亟需一个同时具备敏感性高、特异性强、检测快速的标志物,有助于早期诊断该病,从而有效控制病情,改善患者预后。相关研究表明,中性粒细胞与淋巴细胞和血小板的比值与脓毒症AKI 患者预后状况存在一定的关系,但目前用中性粒细胞对淋巴细胞和血小板比率(N/LP)来评估脓毒症并发AKI 患者预后的研究较少[4]。基于此,本文采用回顾性分析方法,选择安徽医科大学附属安庆医院重症医学科2017 年1 月-2020 年5 月住院的脓毒症并发AKI 患者137 例,分析N/LP 比值对脓毒症AKI 患者预后的预测价值,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析2017 年1 月-2020 年5月安徽医科大学附属安庆医院重症医学科收治的137 例脓毒症并发AKI 患者的病历资料,男77 例,女60 例,年龄21~92 岁。根据患者预后分为生存组(51 例)和死亡组(86 例)。纳入标准:①年龄>18 岁;②根据《国际脓毒症定义会议关于脓毒症诊断的标准》和《急性肾损伤的相关诊断及分期标准》,患者入院后诊断为脓毒症并发AKI。排除标准:①合并慢性肾病或者正在接受肾脏替代治疗;②有其他原因导致的淋巴细胞减少的患者,如肿瘤、血液系统疾病、免疫系统疾病者,或应用过免疫抑制剂、糖皮质激素者;③接受过肾移植手术;④存在明显的非感染因素所致AKI,如循环血量不足导致的肾前性损伤、肾后性梗阻、肾毒性药物及接受造影剂检查者导致的肾性损伤;⑤病史资料缺失或不完整者。本研究已经医院伦理委员会批准通过,患者及其家属对本研究知情同意,且已签署知情同意书。
1.2 诊断标准 脓毒症根据2016 年美国重症医学会(Society of Critical Care Medicine,SCCM)与欧洲重症医学会在第45 届危重病医学会上联合发布的脓毒症3.0 定义及诊断标准[5];急性肾损伤参照2012 年全球肾脏改善预后组(Kidney Disease Improving Global Outcomes,KDIGO)制定的相关诊断及分期标准[6]。
1.3 方法 患者入院后立即完善血常规、血气、生化指标等检查,计算N/LP×100 值,计算公式为:(中性粒细胞计数×100)/(淋巴细胞计数×血小板计数);对患者进行SOFA 评分、罗氏AKI 评分。比较两组N/LP×100 值、罗氏AKI 评分,计算N/LP×100 和罗氏AKI 评分的相关性;比较N/LP×100 和罗氏AKI 评分以及两者联合预测患者死亡的受试者工作特征曲线(ROC)下面积(AUC)的区别,比较敏感度和特异度,找出最佳截断值。
1.4 统计学方法 采用SPSS 23.0 软件进行数据分析,符合正态分布的计量资料以()表示,组间比较采用独立样本t检验;不符合正态分布的计量资料以[M(Q,R)]表示,组间比较采用秩和检验;计数资料以(%)表示,组间比较采用χ2检验,采用Spearman 相关性检验分析N/LP 与罗氏AKI 评分的相关性。绘制ROC 曲线评估N/LP×100 与罗氏AKI评分,以及N/LP×100+罗氏AKI 评分预测脓毒症并发AKI 患者预后的价值,并评估N/LP×100、罗氏AKI 评分以及N/LP×100+罗氏AKI AUC 的差异。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较 137 例患者中肺部感染27例,胆道感染14 例,重症急性胰腺炎29 例,腹腔感染21,血流感染11 例,其他35 例。两组性别、SOFA评分比较,差异无统计学意义(P>0.05);死亡组年龄、N/LP×100、罗氏AKI 评分均高于存活组,差异有统计学意义(P<0.05),见表1。
表1 两组一般资料比较[,M(Q,R)]
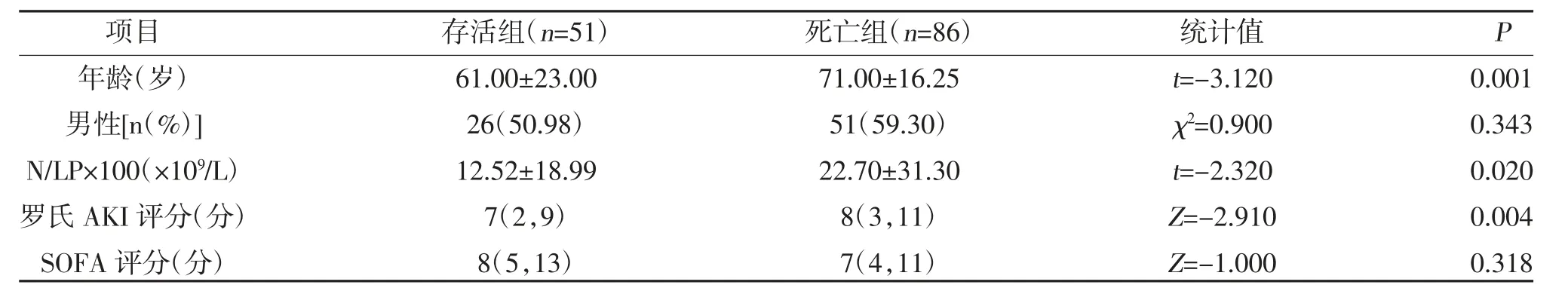
表1 两组一般资料比较[,M(Q,R)]
2.2 脓毒症AKI 患者N/PL×100 与罗氏AKI 评分的相关性 Spearman 相关分析显示,N/LP 与罗氏AKI评分呈正相关性(r=0.342,P=0.000),见图1。

图1 脓毒症AKI 患者N/PL×100 与罗氏AKI 评分的相关性
2.3 N/LP×100、罗氏AKI 评分对脓毒症AKI 患者预后的影响 ROC 曲线显示,N/LP 诊断脓毒症AKI 患者的AUC 为0.619(95%CI:0.522~0.716),敏感度为65.10%,特异度为58.80%,截断值为16.11%;罗氏AKI 评分诊断脓毒症AKI 患者的AUC 为0.647(95%CI:0.551~0.744),敏感度为69.80%,特异度为60.80%,截断值为9.50 分;N/LP 联合罗氏AKI 评分诊断脓毒症AKI 患者的AUC 为0.655(95%CI:0.559~0.751),敏感度为77.90%,特异度为52.90%,见表2,图2。
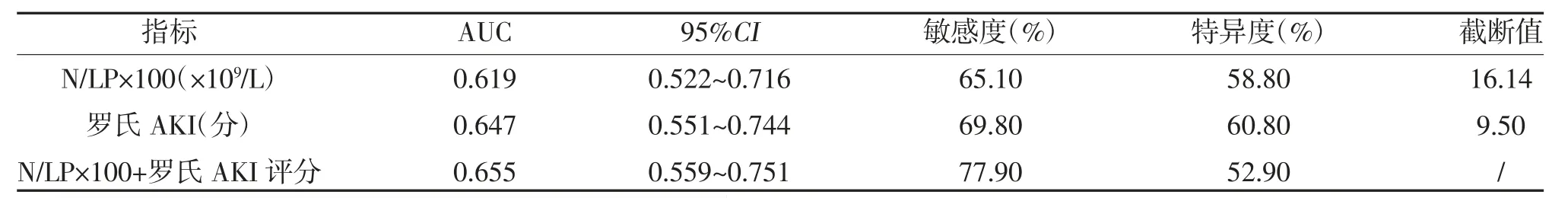
表2 N/LP×100、罗氏AKI 评分对脓毒症AKI 患者预后的影响

图2 N/LP×100、罗氏AKI 评分及两者联合预测脓毒症AKI患者死亡风险的ROC 曲线
3 讨论
脓毒症并发AKI 是由血流动力学、微循环功能障碍、肾小管损伤、炎症反应、凝血功能异常等多种病理因素共同作用的结果[7,8]。脓毒症并发AKI 患者出现全身炎症反应时,中性粒细胞计数升高,以及各种炎症细胞因子和毒素的大量释放进一步诱导淋巴细胞凋亡,中性粒细胞计数与淋巴细胞的比值随之升高[9,10]。相关研究显示[8,11],中性粒细胞与淋巴细胞比值作为早期炎症性指标之一,对评估评估脓毒症并发AKI 患者的预后有一定的价值。在脓毒症中,血小板减少症是患者病情加重的标志,并且是众所周知的死亡风险因素,在中性粒细胞与淋巴细胞比值的基础上以一定比例加入血小板会增加其预测患者预后的敏感性[9]。因此,在这种情况下,N/LP 是评估全身炎症反应和预后的一个间接敏感指标。罗氏急性肾损伤病死率预测评分模型广泛应用于评估住院患者并发AKI 后的病死率[12]。有研究表明[13],在预测AKI 患者的病死率方面罗氏AKI 评分优于急性肾小管坏死个体病情严重性指数评分(acutetubular necrosis-individual severity index,ATNISI)、SOFA 评分。
本研究显示,死亡组年龄、N/LP×100、罗氏AKI评分均高于存活组,差异有统计学意义(P<0.05)。由ROC 曲线可知,三种方法预测患者预后的曲线下面积均在0.6 以上。Gameiro J 等[8]的研究显示,入院时的N/LP×100<14%可预测患者的死亡率,并且可作为脓毒症AKI 患者死亡的独立预测因子。本次研究显示,N/LP×100 预测患者预后的AUC 为0.619,截断值为16.14%,敏感度为65.10%,特异度为58.80%,可以看出N/LP 可作为一项评估脓毒症AKI 患者病情的指标。本研究还显示,罗氏AKI 评分预测患者预后的AUC 为0.647,对脓毒症AKI 患者病情有预测作用,且截断值为9.50 分时,其预测患者预后的敏感度为69.80%,特异度为60.80%,表明其对判断脓毒症合并AKI 患者预后有着重要的临床意义。
本研究结果显示,脓毒症AKI 患者N/LP×100与罗氏AKI 评分呈正相关性(r=0.342,P=0.000),即脓毒症AKI 患者N/LP×100 比值越大,罗氏AKI 评分越高,患者的病死率亦升高。另外,N/LP×100+罗氏AKI 评分预测患者预后的AUC 为0.655(95%CI:0.559~0.751),敏感度为77.90%,特异度为52.90%,表明两者联合的敏感度大于单一评估指标。可以推断,患者发生脓毒症AKI 时,其入院24 h 内N/LP比值能够提示病情严重程度,而将N/LP 与罗氏AKI评分结合在一起,可以更好的对患者的病情和预后进行评估,及时采取干预,改善治疗效果。本研究中脓毒症合并AKI 患者中死亡组患者的年龄大于存活组(P<0.05),提示在临床中在评估重症AKI 患者的N/LP 与死亡率之间的关系时,应该考虑年龄因素,及早对高龄患者进行干预治疗,改善预后。
本研究的局限性:①本研究为单中心回顾性研究,存在一定偏差;②样本来自市级医院,样本量相对较小,结果可能不具有代表性;③研究选取了入院24 h 内的检验指标,在住院过程中未对N/LP 进行动态分析。后期,还需要其他研究的证实,尤其是随访时间较长、大量本的前瞻性研究。
综上所述,N/LP×100、罗氏AKI 评分及N/LP×100+罗氏AKI 评分在评估脓毒症合并AKI 患者的预后方面均具有较高的灵敏度和特异度,可作为脓毒症并发AKI 患者病情严重的预测指标。
