老年阻塞性睡眠呼吸暂停综合征合并心力衰竭患者的中期预后
2021-10-08朱正园宗运之马晓蓉钱进许亚丽
朱正园 宗运之 马晓蓉 钱进 许亚丽
100038 首都医科大学附属北京世纪坛医院呼吸与危重症医学科二病区
阻塞性睡眠呼吸暂停(obstructive sleep apnea,OSA)在老年人群中较为常见。OSA是一种临床常见的疾病,据估计全球有近10亿人罹患OSA[1]。OSA定义为每夜7 h睡眠过程中呼吸暂停及低通气反复发作30次以上,或呼吸暂停低通气指数(apnea hypopnea index,AHI)≥5次/h。呼吸暂停事件以阻塞型事件为主,伴打鼾、睡眠呼吸暂停、白天嗜睡等症状。因此,OSA的主要特征是上呼吸道完全或者不完全的阻塞,可导致间歇性缺氧、睡眠片段化、交感神经异常兴奋,进而继发心动过速和全身性与肺动脉的血压异常升高,最终引起一系列心血管疾病[2]。
研究发现,OSA可通过氧化应激、交感兴奋、代谢失调、内皮受损等机制导致动脉粥样硬化,进而诱发冠心病、脑卒中等心脑血管疾病的进展[3]。有研究显示,OSA与冠状动脉病变复杂程度明显相关[4]。此外,OSA是心房颤动等心律失常的独立危险因素[5]。OSA可通过反复的机械性心房扩张、心房壁伸展和频繁发作的血红蛋白去饱和再饱和而引起心房结构重塑和心肌损伤[6]。同时,研究证实OSA与心血管疾病的不良预后及死亡率密切相关[3,7]。但是,OSA合并心力衰竭(heart failure,HF)相关的研究还较少。因此,本研究通过纳入老年OSA合并HF患者,分析其临床特征和随访3年时发生不良心血管事件(major adverse cardiac event,MACE)的情况,并分析影响MACE的危险因素。
1 对象和方法
1.1 研究对象
回顾性病例对照研究。2010年1月至2018年1月在我院共收治老年HF患者624例,其中187例(30.1%)合并OSA。选择资料完整的150例OSA患者为OSA组,并按照1∶1比例选择年龄和左室射血分数匹配的、未合并OSA的150例HF患者为对照组。300例老年HF患者中,男性160例(53.3%),平均年龄(72.3±10.1)岁。纳入标准:(1)年龄为60~85岁;(2)HF的诊断依据《中国心力衰竭诊断和治疗指南2018》[8];(3)OSA的诊断依据《成人阻塞性睡眠呼吸暂行基层诊疗指南(2018年)》[9]。排除标准:(1)年龄<60岁,或>85岁;(2)合并严重肝脏、肾脏功能衰竭的患者;(3)嗜睡、昏迷等神志异常,无法完成研究;(4)拒绝调查和随访;(5)资料不完整。本研究符合医学伦理学要求,通过我院伦理委员会审核。
1.2 方法
记录年龄、性别、体质指数和既往病史,测定血压、AHI和夜间最低血氧饱和度(SpO2),并检测血常规、血糖、B型利钠肽、肾功能、心功能,并记录治疗情况等。
1.3 超声心动图检查
采用超声心动图(GE公司 VIVD Eq)检查心功能,主要检查指标包括:左心室后壁厚度(left ventricle posterior wall thickness,LVPWT)、左室舒张末期内径(left ventricular end-diastolic diameter,LVDd) 和左心室室间隔厚度(标准胸骨旁长轴切面)(left ventricular septum thickness,IVST)。
根据Devereux校正公式,计算左心室心肌质量(left ventricle mass, LVM)(g)=1.04×[(IVST+LVPWT+LVDd)×3-LVDd×3]-13.6,经体表面积(body surface area,BSA)校正,计算左心室心肌质量指数(left ventricle mass index,LVMI)(g/m2),LVMI=LVM/BSA;BSA=0.006 1×身高(cm)+0.012 8×体重(kg)-0.015 29。另有相对室壁厚度(relative wall thickness,RwT)=(IVST+IVPWT)/LVDd,RwT正常值≤0.42。
1. 4 OSA的诊断和病情分级
OSA诊断标准包括(1)临床出现以下症状至少任何一项:①白天嗜睡、非恢复性睡眠、疲劳或失眠;②因夜间憋气、喘息或窒息而醒;③习惯性打鼾、呼吸中断;④合并高血压、冠心病、脑卒中、心力衰竭、心房颤动、2型糖尿病、情绪障碍和认知障碍;(2)睡眠多导监测提示AHI≥5次/h,阻塞型事件为主;(3)无上述症状,睡眠多导监测提示AHI≥15次/h,阻塞型事件为主。符合条件(1)和(2),或只符合(3)即可诊断为OSA。充分考虑临床症状、合并症、AHI和夜间SpO2等,根据AHI和夜间最低SpO2等将OSA分为轻度、中度和重度,其中以AHI为主要判断标准,夜间最低SpO2为参考标准(表1)。

表1 成人OSA病情分度
1.5 随访及终点事件
随访截至2019年12月31日,主要通过门诊或电话随访,主要观察指标为MACE,包含全因死亡、HF再次入院、急性心肌梗死和恶性心律失常的复合终点事件。全因死亡定义为各种原因导致的死亡,恶性心律失常包括新发快速性心房颤动合并预激综合征、室性心动过速和心室颤动。
1.6 统计学方法
2 结果
2.1 两组的临床基线资料的比较
OSA组和对照组患者的体质指数、高血压、血红蛋白、空腹血糖、B 型利钠肽、收缩压、IVST、LVPWT、LVDd、LVM、LVMI 和RwT 等均有显著差异(均为P<0.05),其余基线资料两组间无明显差异(均为P>0.05)(表2)。
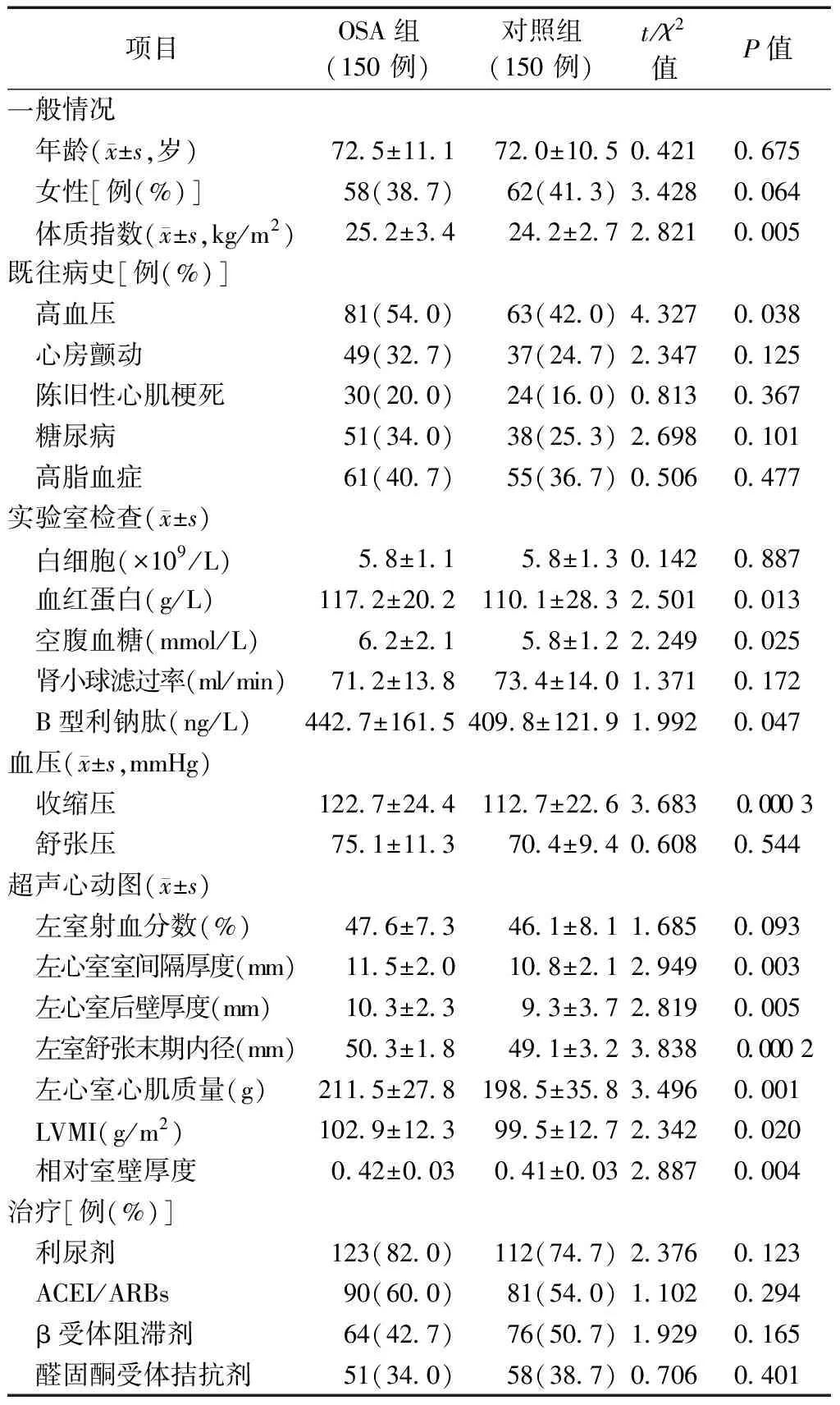
表2 OSA组和对照组患者的基线临床资料比较
2.2 OSA组和对照组的中期随访结果
平均随访(35.3±2.4)个月,失访49例(16.3%)。随访期间,共有127例(42.3%)患者发生MACE,包括14例(4.7%)全因死亡、56例(18.7%)因HF再入院、30 例(10.0%)急性心肌梗死和27 例(9.0%)恶性心律失常。Kaplan-Meier生存分析和Log-rank检验结果提示,OSA组患者的因HF再入院(22.0%比15.3%,χ2=3.684,P=0.001)(图1)、恶性心律失常(11.3%比6.7%,χ2=2.594,P=0.048)(图2)和MACE发生率(50.7%比30.7%,χ2=8.967,P<0.001)(图3)均显著高于对照组,但两组的全因死亡率(6.0%比3.3%,χ2=1.198,P=0.532)和急性心肌梗死(11.3%比8.7%,χ2=1.432,P=0.302)发生率无明显差别。
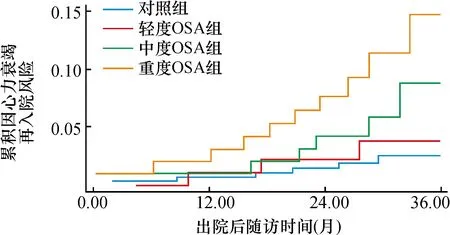
图1 两组的因心力衰竭再入院发生率比较
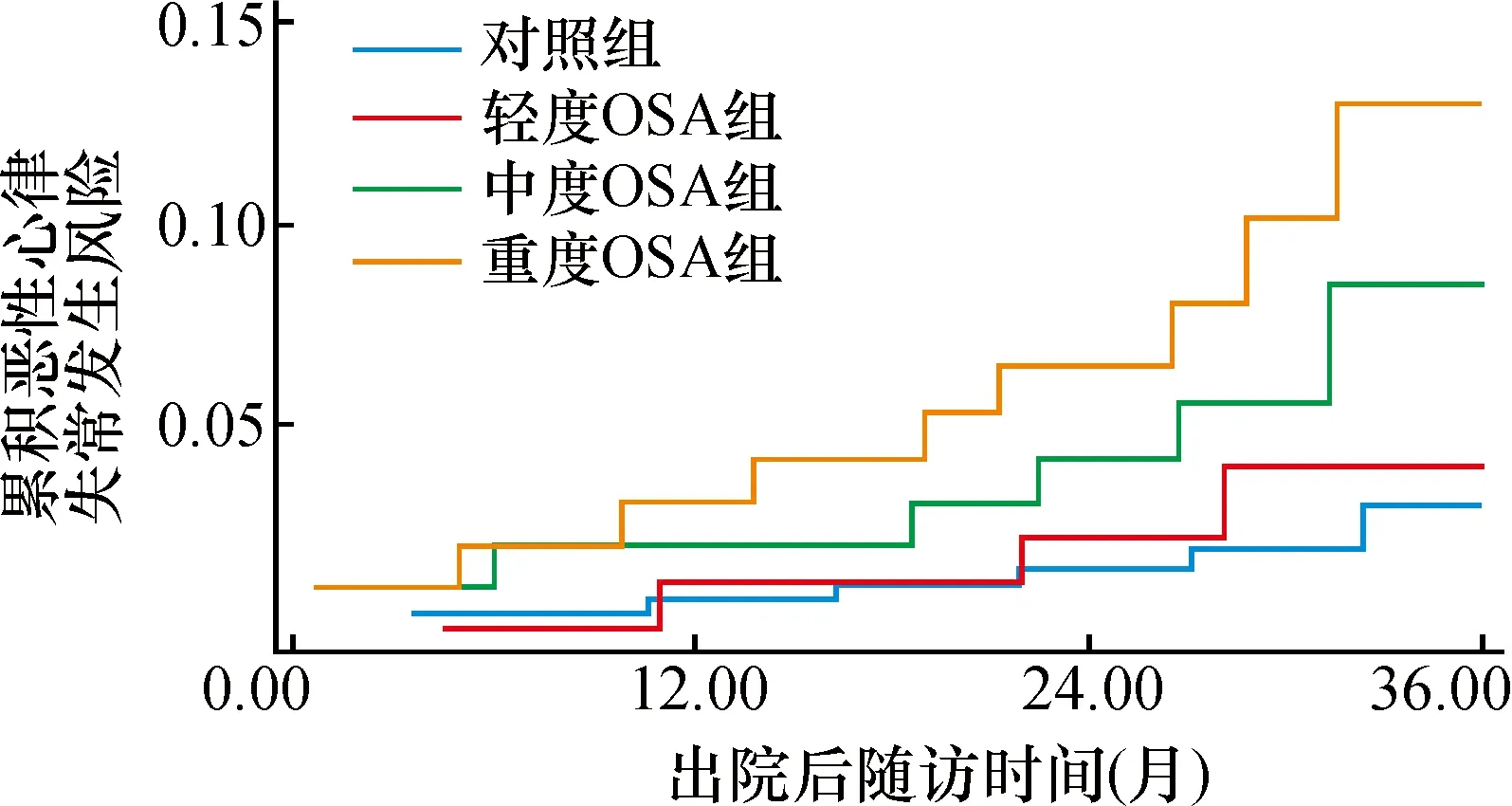
图2 两组的恶性心律失常发生率比较
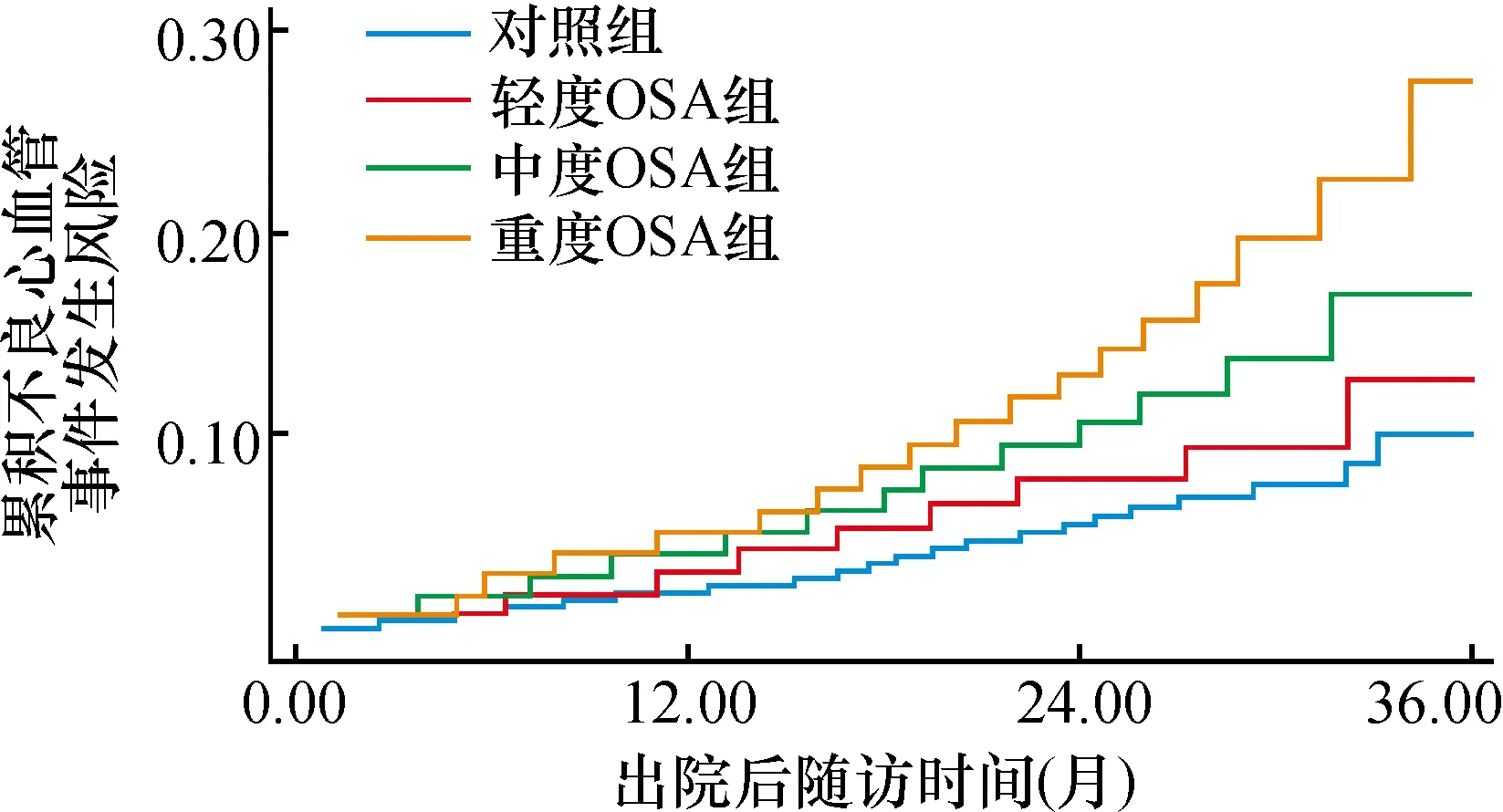
图3 两组的不良心血管事件发生率比较
2.3 Cox回归分析MACE的相关因素
采用多因素Cox比例风险回归模型,以年龄、肌酐清除率、收缩压和舒张压和B型利钠肽为协变量,结果显示中重度OSA是MACE的独立危险因素(HR=1.937,95%CI:1.206~3.001,P=0.006),而血管紧张素转换酶抑制剂(angiotensin-converting enzyme inhibitor,ACEI)/血管紧张素受体拮抗剂(angiotensin receptor blockers,ARBs)(HR=0.774,95%CI:0.641~0.935,P=0.008)和β受体阻滞剂(HR=0.825,95%CI:0.703~0.968,P=0.019) 是MACE的独立保护因素。
3 讨论
临床中,HF患者通常观察到包括中枢性睡眠呼吸暂停在内的睡眠呼吸障碍。流行病学调查发现,射血分数降低HF患者的OSA患病率为50%~75%,在射血分数中间值HF和射血分数保留HF中的患病率稍低,但尚无准确统计结果[10]。然而,在HF人群中OSA可能未得到充分诊断,因为典型的HF症状,如夜间呼吸困难,可能实际上是OSA的表现。本研究发现,我院2010年1月至2018年1月共收治的624例老年HF患者中,187例(30.1%)合并OSA。较对照组,OSA患者的体质指数、高血压、血红蛋白、空腹血糖、B型利钠肽、收缩压、IVST、LVPWT、LVDd、LVM、LVMI和RwT等均有显著差异(均为P<0.05)。
OSA增加老年HF患者再入院和心律失常等MACE事件的发生风险。OSA本身是急性心原性肺水肿发作后发生HF和HF复发的危险因素[11-12]。一项前瞻性队列研究纳入1 927例无基线HF 的男性,均进行多导睡眠监测,平均随访8.7年后[11],发现在男性患者中OSA能增加新发HF的风险(P<0.05)。一项大型的前瞻性队列研究证实OSA增加MACE事件风险。该研究纳入1 651例男性OSA患者,随访10年[13],发现严重OSA患者(平均AHI为43次/h)发生心肌梗死、急性冠状动脉综合征和卒中等MACE事件的风险显著高于轻中度OSA患者(P<0.05)。同时,OSA也能加重先前存在的冠心病的病情[14]。在一项前瞻性队列研究中,纳入89例接受了经皮冠状动脉介入治疗的急性冠状动脉综合征患者,包括53例急性心肌梗死和36例不稳定性心绞痛患者,并对其进行了多导睡眠监测,发现51例(57%)为OSA(定义为AHI≥10次/h)。平均随访227 d后发现合并OSA的患者的MACE事件(心原性死亡、再发心肌梗死、靶血管血运重建)的发生率明显高于未合并OSA的患者(HR=11.6,95%CI:2.2~62.2)。本研究中,3年随访期间, OSA组患者的因HF 再入院(22.0%比15.3%,P=0.001)、恶性心律失常(11.3%比6.7%,P=0.048)和MACE发生率(50.7%比30.7%,P<0.001)均显著高于对照组。同时,中重度OSA也是MACE的独立危险因素。
持续性呼吸末正压通气(continuous positive airway pressure,CPAP)并不能显著降低OSA患者的MACE事件发生风险。睡眠呼吸暂停心血管终点(SAVE)研究是最大的多中心随机临床试验之一,旨在检查CPAP对心血管预后的影响。在SAVE中,将2 717例中重度OSA并合并心血管疾病的患者随机分为CPAP治疗组或常规治疗组,随访3.7年[15],发现尽管CPAP组患者的AHI显著降低,从29次/h降低到每晚3.7次,但CPAP与心血管事件(心原性死亡、心肌梗死、卒中或住院)的显著降低无关。尽管CPAP依从性良好的患者(即应用CPAP≥4 h/晚)的MACE事件发生率略有降低,但获益无统计学意义(P>0.05)。而本研究的多因素Cox回归分析结果证实,ACEI/ARBs(HR=0.774,95%CI:0.641~0.935)和β受体阻滞剂(HR=0.825,95%CI:0.703~0.968)是MACE的独立保护因素。因此,对于合并OSA的老年HF患者,规范的治疗HF可能是改善患者预后的基础。
本研究的有一些局限性:(1)本研究为单中心回顾性研究,存在选择偏倚,样本量也较少;(2)随访时间短,未评估长期预后;(3) 未评估不同类型HF老年患者的预后[16-17]。总之,本研究发现OSA在老年HF患者中发生率较高,OSA可显著增加老年HF患者的HF再入院率和恶性心律失常的发生风险,且中重度OSA为MACE的独立危险因素,ACEI/ARBs和β受体阻滞剂是其独立保护因素。
利益冲突:无