血脂水平与BMI正常患者子宫内膜癌发生的相关性
2021-10-08沈栗帆胡春艳
沈栗帆,胡春艳
海南省人民医院妇科,海南 海口 570000
子宫内膜癌(endometrial cancer,EC)为女性发生最为广泛的一类妇科恶性肿瘤,近年来在我国的发生率和病死率皆呈不断上升发展,在女性生殖系统恶性肿瘤中,其发病率位居第2[1]。有研究结果表明,西方国家EC 的发生率为(10~19)/10 000 人[2]。目前子宫内膜癌的发生率有年轻化趋势,但目前尚缺乏对该疾病筛查的有效指标,更需要进一步研究。身体质量指数(BMI)是国际上常用的人体胖瘦程度的一个标准,而肥胖有可能导致脂质代谢障碍,是子宫内膜癌发生的已知高危因素之一。近几年,脂代谢障碍与恶性肿瘤形成、发展间的联系备受关注。在众多与致癌机制相关的细胞功能中,脂质皆发挥着必要作用[3]。但在临床工作中发现,并不是所有的子宫内膜癌患者BMI都超过正常(BMI>23.9)。本研究旨在探讨血脂水平和EC发生风险间的关系,尽早通过血脂代谢异常,对子宫内膜癌的潜在高危人群早期识别及相应措施进行干预,以削弱和预防EC的发病风险。
1 资料与方法
1.1 一般资料选取海南省人民医院妇科于2017年10月—2020年10月期间医治且符合以下纳入和排除标准的53 例EC 患者作为病例组,同阶段因异常子宫出血行诊断性刮宫术且术后病理没有病变的55 例患者作为对照组。该研究经医学伦理委员会批准,且所有患者均已在术前签署相关知情同意书。纳入标准:(1)术后病理证实为子宫内膜癌;(2) BMI处于正常范围内(18.5~23.9);(3)术前没有实施激素替代疗法、放疗、其他新辅助治疗;(4)术前6个月内未使用可能影响血脂浓度变化的药物;(5)术前有本院生化(空腹)检查结果。排除标准:(1)既往有其他恶性肿瘤病史;(2)术前行放疗、化疗、激素替代治疗;(3)存在甲状腺病变、代谢综合征(MS)、口服激素类药物、肝肾功能异常等;(4)临床资料不完整。
1.2 方法
1.2.1 血脂检测方法每例患者皆于术前接受生化检查,采集清晨空腹静脉血5 mL,立即送检,血脂测定的工具为我院全自动生化分析仪(意大利雅培流水线a3600),测定指标包括血清甘油三酯(triglycerides,TG)、总胆固醇(total cholesterol,TC)、高密度脂蛋白(high-density lipoprotein cholesterol,HDL-C)、低密度脂蛋白(low-density lipoprotein cholesterol,LDL-C)、载脂蛋白A (apolipoprotein A,Apo A)、载脂蛋白B(apolipoprotein B,Apo B)。
1.2.2 诊断参考标准血脂异常:在诊断血脂异常方面,以2016 修订版《中国成人血脂异常防治指南》[4]为参考,若和下述任一条相符,就可对血脂异常加以确诊:TC≥5.2 mmol/L,TG≥1.7 mmol/L,LDL-C≥3.4 mmol/L;HDL-C≤1.0 mmol/L。术后经病理检查确诊是EC。
1.3 统计学方法应用SPSS 25.0统计学软件对数据进行分析。计量资料符合正态分布,以均数±标准差(±s)表示,组间均数比较采用独立样本t 检验。采用Logistic回归分析判断血脂异常与子宫内膜癌发病风险的相关性。均以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者的一般资料比较两组患者的年龄和IBM比较差异均无统计学意义(P>0.05),见表1。
表1 两组患者的一般情况比较(±s)

表1 两组患者的一般情况比较(±s)
组别病例组对照组t值P值例数53 55年龄(岁)48.16±8.22 49.28±7.84 0.725 0.875 BMI (kg/m2)19.23±1.28 19.45±1.33 0.470 0.383
2.2 两组患者的血脂水平比较病例组患者的血清LDL-C、TC 与Apo B 水平明显高于对照组,差异均有统计学意义(P<0.05);但两组患者的血清HDL-C、TG 与Apo A 水平比较差异均无统计学意义(P>0.05),见表2。
表2 两组患者的血脂水平比较(±s)
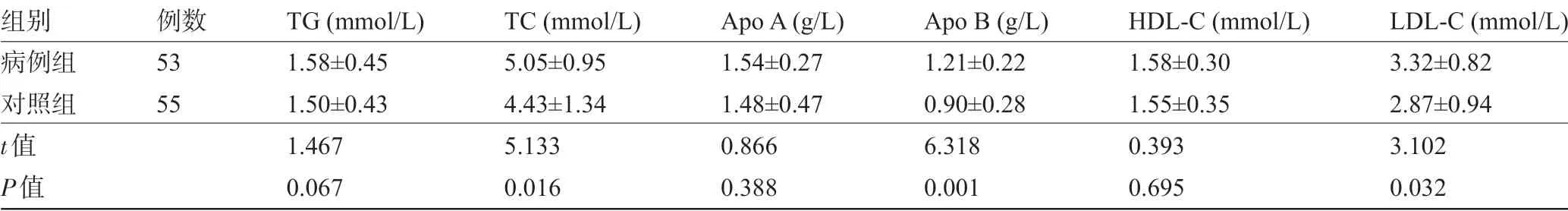
表2 两组患者的血脂水平比较(±s)
组别病例组对照组t值P值例数53 55 TG (mmol/L)1.58±0.45 1.50±0.43 1.467 0.067 TC (mmol/L)5.05±0.95 4.43±1.34 5.133 0.016 Apo A (g/L)1.54±0.27 1.48±0.47 0.866 0.388 Apo B (g/L)1.21±0.22 0.90±0.28 6.318 0.001 HDL-C (mmol/L)1.58±0.30 1.55±0.35 0.393 0.695 LDL-C (mmol/L)3.32±0.82 2.87±0.94 3.102 0.032
2.3 血脂异常与子宫内膜癌发生的相关性经Logistic 回归分析结果显示,术前患者的血清TC、LDL-C、Apo B水平与EC发生密切相关(P<0.05),但与HDL-C、TG与Apo A水平无相关(P>0.05),见表3。

表3 Logistic回归分析血脂异常与子宫内膜癌发生的相对危险度
3 讨论
广泛的流行病学和实验结果表明,用于能量储存和细胞膜生成的血脂或脂蛋白异常影响肿瘤形式的机制可能为氧化应激(OS)、炎症与胰岛素抵抗(IR)途径[5-6]。肥胖为EC 发生的主要危险因素,但与肥胖相关的,如血脂与EC 发病的关系并不清楚。由于现在尚无有效指标针对子宫内膜癌进行大规模筛查,所以早期筛查高危人群及对患病风险的预测仍是一个难题。在子宫内膜癌发生发展的全过程中,应该重视血脂代谢异常与疾病进展的相互作用[7-9]。本研究经由回顾性分析EC 患者术前血脂水平,以期能够以血脂水平为相关性,为分析EC 的早期筛查与特异性靶点提供一定的可能性。
TC是细胞膜的一大构成,对于细胞信号途径发挥着关键作用[10]。较高水平的胆固醇存在于血液循环中可能导致雌激素水平的升高。27-羟基胆固醇为TC的代谢产物,亦是内源性雌激素受体(ER)的配体,和雌激素水平上调存在间接联系[11]。而当雌激素高水平刺激而未见孕激素拮抗时,刺激时间达一定程度可能会引发EC。KAYA等[12]的研究结果表明,当血清胆固醇≥200 mg/dL使癌变风险增加1.8倍。在本研究中,病例组的总胆固醇水平明显高于对照组,且病例组较对照组相比,发生子宫内膜癌的风险为3.616 倍,与KABAT等[11]的研究结论相吻合。
有关的研究结果显示,LDL-C 和恶性肿瘤也有紧密联系[13]。国外相关研究表明,当血清LDL-C≥100 mg/dL 时,子宫内膜息肉或子宫内膜增生发生癌变的风险增加1.3倍[11]。在癌症过程中,LDL-C高表达能够使癌细胞中整合素向细胞表面转移,整合素向细胞表面转移对肿瘤细胞的扩散、迁移具调节作用[14]。本研究中,就LDL-C 水平而言,病例组相较对照组明显偏高。LDL-C 对于子宫内膜癌发病的相对风险为3.781,此结论基本与ZHANG等[15]的研究结论相符。
Apo B为LDL的主要构成蛋白,可有效调节血浆内LDL 的含量[16]。我国相关研究发现,Apo B 和脂代谢失调存在紧密联系[17]。本研究中,病例组患者血清Apo B水平较对照组显著偏高,病例组患者的血清Apo B值导致子宫内膜癌的风险为对照组的179倍。其他国家的研究显示,Apo B 结构异常可导致自身功能异常,从而增加胆管癌、胆石症的发生风险[18]。国外学者发现,在治疗肿瘤的方面,Apo B具备成为新靶点的潜力[19]。本研究结果提示,Apo B水平与子宫内膜癌的发生相关风险最高,该结论与ZAMANIAN-DARYOUSH等[19]结果相似。
某项围绕我国公众开展的大规模病例对照实验的结果显示,血清TG、TC以及LDL皆正向相关于EC风险,此类危险因素协同刺激、互相影响可引发EC,并对其发展起促进作用[15]。但本研究未证实血清TG含量在两组间有明显差异,原因可能有以下两点:(1)此项研究样本量较少,可能会对结果有一定的干扰;(2)纳入研究的所有患者BMI指数均在正常范围内。BMI数值是被用作确定一个人是否有肥胖风险的一项关键评估数值。BMI 是根据身高和体质量衡量体质量状态的指标数值,它适用于成年人以及所有年龄段的人。由于BMI 易于测量,为现今调研肥胖应用率最高的指标。但BMI 的缺陷是无法鉴别脂肪与肌肉。相关研究发现,在女性受试对象中,仅通过BMI 评估会出现48%的肥胖漏诊率。我国有研究人员认为,BMI+血瘦素(LP)水平能够使肥胖诊断精确度提升[20]。在今后研究中,可增大样本量,采用BMI+血LP方式,识别真正肥胖人群,同时借助血清TC、TG、LDL、HDL与Apo等指标,及时识别出EC发生的高风险群体,同时及时采取预防干预,做到早发现、早诊断与早治疗,促进患者生存率以及生活质量(QOL)提升。同时也希望经由血脂谱找到具备有效性的EC生物学标志物。
