Urea 等四项指标联合诊断肝炎肝硬化模型分析
2021-10-06路爱丽
路爱丽
(新乡市第一人民医院,河南 新乡 453000)
乙型肝炎病毒(hepatitis B virus,HBV)是导致我国肝病高发的主要因素,虽然随着疫苗的普及有利其感染率降低,但是仍有8 千多万感染者,严重威胁患者的生命健康[1]。HBV 感染肝细胞后的持续且反复刺激肝细胞是诱发肝炎、肝硬化的重要因素之一,由于体内HBV 短时间难以清除,且HBV 感染不同阶段其表现有所不同,这极大的提高了临床对肝硬化、肝炎早期诊断效果。目前诊断慢性肝炎和肝硬化主要是通过影像学及活体病理检测[2],或多或少都会对患者造成不适感觉,因此探求更好的鉴别慢性肝炎及肝硬化的实验室血清指标则具有重要意义[3]。尿素(ureanitrogen,Urea)是肝代谢含氮废物的有害产物,当肝功能异常时,体内尿素水平会发生变化。甲胎蛋白(alpha fetoprotein,AFP)是临床上常用于诊断原发性肝癌的标志物,而糖类抗原199(Carbohydrate antigen199,CA199)是消化系统恶性肿瘤的敏感标志物。总胆汁酸(total bile acid,TBA)是胆固醇在肝脏中的最终代谢产物,其水平的变化可敏感的反应肝脏代谢功能[4]。为进一步探究上述指标对早期慢性肝炎及肝硬化的鉴别及其联合诊断效能,为临床干预、治疗提供实验室依据,本研究对Urea、AFP、CA199、TBA在慢性肝炎及肝硬化疾病中联合诊断模型进行了构建分析。
1 资料与方法
1.1 一般资料 研究对象选取2018年10 月-2020年10 月我院收治的慢性肝炎和肝硬化患者104例及同期50例参加体检的健康人作为正常对照。其中慢性肝炎患者61例,男性39例,女性22例,年龄41~69 岁,平均年龄56.36±10.36 岁,轻度慢性肝炎22例、中度慢性肝炎24例、重度慢性肝炎14例。肝硬化患者43例,男性28例,女性15例,年龄42~71 岁,平均年龄57.62±11.12 岁;根据Child-Pugh 分级法[5]将肝硬化患者分为A 级18例、B 级17例、C 级7例。正常组50例男性31例,女性19例,年龄40~70 岁,平均年龄55.86±10.14。三组一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:⑴符合乙型病毒慢性肝炎及肝炎所致肝硬化诊断标准[6,7];⑵经病理、影像学确诊。排除标准:⑴酒精性肝硬化;⑵其他病毒性肝炎;⑶其他脏器严重功能障碍者;⑷其他恶性肿瘤患者;⑸精神病患者;⑹妊娠期女性。
1.2 方法 分别于清晨抽取各组研究对象的空腹外周血,室温以3000r/min 离心15min,提取上层血清,置于-80℃冰箱保存,分批次检测。⑴检测方法:Urea 采用尿素酶-谷氨酸脱氢酶法测定,TBA 采用酶循环法测定,试剂和仪器使用贝克曼库尔特AU5800 全自动生化分析仪及其配套试剂盒;AFP、CA199 采用化学发光法测定,试剂和仪器使用罗氏Cobas e601型全自动电化学发光免疫分析系统及其配套试剂。所有操作均严格按照试剂盒说明书及仪器使用指南操作。⑵诊断模型:将Urea、AFP、CA199、TBA、四者联合肝炎及肝硬化通过构建以组别为因变量,以Urea、AFP、CA199、TBA 四项指标为自变量,构建Logistic 回归模型,通过回归方程Urea+(βAFP/βUrea)*AFP+(βCA199/βUrea)*CA199+(βTBA/βUrea)*TBA 确定二者联合指标水平。评估价值通过受试者工作特征曲线(receiver operator characteristic curve,ROC 曲线)评估,曲线下面积(area under curve,AUC)。
1.3 统计学方法对本次研究所得数据均采取SPSS22.0 统计软件展开分析。计数资料的表达形式为(n,%),行χ2检验;计量资料的表达形式为(),行独立样本t 检验。多组间比较采用单因素方差分析,组间两两比较采用LSD-t 法。差异有统计学意义采用P<0.05表示。构建Logistic 回归模型,通过回归方程评估联合指标水平,通过受试者工作特征曲线(ROC 曲线)做评估,曲线下面积(AUC)0.5~0.7 时评估准确性低,0.7~0.9 时有一定准确性,>0.9 准确性较高。
2 结果
2.1 各组血液中Urea、AFP、CA199、TBA水平比较见表1。

表1 各组血液中Urea、AFP、CA199、TBA水平比较
2.2 Urea、AFP、CA199、TBA及其联 合诊断肝炎ROC 分析 见表2,图1。

表2 Urea、AFP、CA199、TBA及其联合诊断慢性肝炎ROC 分析
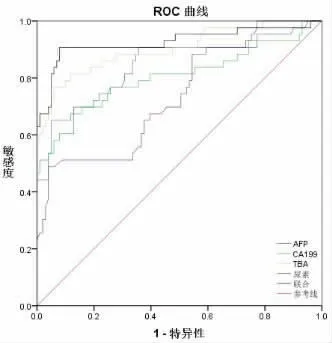
图1 Urea、AFP、CA199、TBA及其联合诊断慢性肝炎ROC 曲线
2.3 Urea、AFP、CA199、TBA及其联合诊断鉴别肝炎及肝硬化ROC 分析 见表3,图2。

图2 Urea、AFP、CA199、TBA及其联合诊断鉴别肝炎及肝硬化ROC 曲线

表3 Urea、AFP、CA199、TBA及其联合诊断鉴别肝炎及肝硬化ROC 分析
3 讨论
早有研究表明[8],肝脏经过鸟氨酸循环将含氮废物转化为Urea,大部分尿素融入血液中到达肾脏经尿液排出体外,血液中Urea 含量的变化提示着肝脏或者肾脏功能的异常,肝细胞受损后,鸟氨酸循环所需鸟氨酸氨基甲酰转移酶、氨甲酰磷酸合成酶等酶水平降低,含氮废物代谢能力降低,Urea 含量也降低。本研究结果显示,肝硬化患者比慢性肝炎患者血清中的Urea 含量降低,经ROC 分析Urea 单独诊断肝炎及肝硬化有一定的诊断价值,虽然特异度达到96~100%,但其敏感度较低,容易造成假阳性,不适合作为单独诊断的指标;但是Urea 有助于鉴别慢性肝炎、肝硬化。不过,也有研究报道[9],肝癌患者会造成肾功能存在异常,使得Urea在体内积累,导致血液中Urea 含量反而上升,影响诊断价值,因此本研究将肾功能障碍者排除在研究对象外。
AFP 是一类糖蛋白,具有调节个体生长、分化再生、转化的功能,当肝细胞受到损伤时,AFP表达被调控激活,使肝细胞再生,修复受损的肝组织,当肝损伤被修复后,AFP表达被沉默,回归正常水平[10]。AFP 拥有3 种异质体,AFP-L1 存在于肝脏中,AFP-L2 存在于转移性肝癌、孕妇中,AFP-L3存在于肝癌患者血清中,是广泛用于诊断筛查肝癌诊断的标志物。本研究结果得出,慢性肝炎、肝硬化患者血清AFP 介于正常和临界值之间,但是显著高于对照组,且肝硬化患者AFP水平高于慢性肝炎患者,但通过ROC 分析发现,AFP 用于诊断虽然有一定的诊断价值,但敏感度不高,仅为65.1%。有研究报道[11]AFP在肝硬化、慢性肝炎患者血清中均有不同程度的升高,并且随着病情的加重而升高,直接反映了病变过程中的肝细胞损伤,与本研究结果一致。
CA199 是一种低聚糖类相关肿瘤抗原(糖蛋白),主要存在于消化系统中,临床把CA199 作为一种消化道肿瘤的标志物,在多种肿瘤患者出现明显的高表达[12],本研究结果显示,慢性肝炎及肝硬化患者血清中的CA199水平也呈现升高的趋势,且肝硬化患者明显高于肝炎患者;ROC 结果显示,CA199 单独诊断肝炎及肝硬化诊断价值不高,敏感度和特异度较低,不适合单独诊断。有报道[13]CA199与肝细胞再生有关,当肝细胞再生活跃使或者肝癌细胞异常增生时,肝细胞膜上的大分子糖肽水平升高,导致CA199 增多,尤其在胰腺癌、肝癌患者血清中表达高,是正常水平的几十倍,具有非常高的诊断价值。
肝-肠循环是肝脏细胞、胆汁代谢胆固醇的一系列酶促反应,反应过程中生成多种代谢产物合称TBA,是肝细胞合成、分泌功能的重要体现,当肝脏细胞受到损伤时,合成胆汁的功能障碍导致肝肠循环受到抑制,肠道中的TBA 不能及时回到肝脏中代谢,被肠道吸收到血液循环中,导致血液中的TBA水平升高[14]。本研究结果显示,在慢性肝炎及肝硬化患者血清中TBA水平明显升高,肝硬化患者的TBA水平明显高于慢性肝炎患者;根据ROC 分析结果,TBA 诊断肝炎及肝硬化的诊断价值高于Urea、AFP、CA199,有比较好的敏感度和特异度。有研究报道[15]在肝癌、急性肝炎、慢性肝炎及肝硬化的患者血液中的TBA水平可出现不同程度的升高,同时在谷草转氨酶和谷丙转氨酶还没有受到影响时即可被检测出来,有更高的反应速度和敏感度。
本研究结果发现,三组Urea水平比较,肝硬化组显著低于正常组、慢性肝炎组(P<0.05);三组AFP、CA199、TBA 比较,肝硬化组显著高于慢性肝炎组、正常组(P<0.05),慢性肝炎组显著高于正常组(P<0.05)。通过建立logistic 回归模型、运用ROC分析结果显示,Urea、AFP、CA199、TBA 单独应用诊断慢性肝炎具有一定的灵敏度和特异性,四项联合鉴别肝炎及肝硬化的AUC 为0.896,敏感度和特异度分别为90.7%、86.9%,鉴别肝炎及肝硬化准确性高(P<0.05)。
综上所述,Urea、AFP、CA199、TBA对于肝 炎及肝硬化具有一定的预测诊断价值,TBA 诊断的价值高于Urea、AFP、CA199,但特异度和敏感度欠佳,四者联合的诊断价值最高,鉴别诊断慢性肝炎及肝硬化的准确性高。
