慢性化脓性中耳炎活动期耳内镜下鼓膜修补术的临床疗效
2021-09-30王昌阳慈军吴萼管骅
王昌阳 慈军 吴萼 管骅

[关键词] 中耳炎;活动期;耳内镜;鼓膜修补术
[中图分类号] R749.6 [文献标识码] B [文章编号] 1673-9701(2021)16-0091-05
Clinical effect of ear endoscopic tympanic membrane repair in active phase of chronic suppurative otitis media
WANG Changyang1 CI Jun1 WU E2 GUAN Hua1
1.Department of Otorhinolaryngology, Zhejiang Hospital of Integrated Traditional Chinese and Western Medicine, Hangzhou 310000, China; 2.Medical College of Hangzhou Normal University, Hangzhou 310002, China
[Abstract] Objective To investigate the clinical effect of ear endoscopy on tympanic membrane repair in the active phase of chronic suppurative otitis media. Methods Twenty-seven patients in the active stage of chronic suppurative otitis media who were admitted to Zhejiang Hospital of Integrated Traditional Chinese and Western Medicine from April 2018 to April 2019 were selected as the study group and were treated with ear endoscopic tympanic membrane repair. Twenty-seven patients in the same period were selected as the control group and ear endoscopic tympanic membrane repair was performed after ear drying. The tympanic membrane healing, air-bone gaps and complications were compared between the two groups. Results The good rate of tympanic membrane healing in the study group (88.89%) was higher than that in the control group (66.67%), and the difference between the two groups was statistically significant (P<0.05). After operation, the air-bone gaps were decreased in both groups, and (12.5±1.4)dB HL in the study group was lower than (17.9±3.7)dB HL in the control group, the difference between the two groups was statistically significant(P<0.05). No postoperative complications such as dizziness and decreased taste were found in both groups. Conclusion For patients in the active phase of chronic suppurative otitis media, the therapeutic effect of ear endoscopic tympanic membrane repair is clear, which is worth popularizing.
[Key words] Otitis media; Active phase; Ear endoscope; Tympanic membrane repair
慢性化膿性中耳炎作为耳科常见疾病,其临床症状主要有耳内反复流脓、听力下降,长期进展可引起不可逆性听力下降、眩晕、面瘫,严重者可危及生命。传统观点认为,慢性化脓性中耳炎一期鼓膜修补术需干耳后行手术治疗。随着技术的进步,国内外学者进行了相关的前瞻性及回顾性研究,发现鼓膜愈合率及听力改善程度与鼓室内是否有炎性病变无明显相关性[1-2]。本研究2018年4月至2019年4月对27例慢性化脓性中耳炎活动期病例在耳内镜下行鼓膜修补术,现报道如下。
1 资料与方法
1.1 一般资料
浙江省中西医结合医院耳鼻咽喉科2018年4月至2019年4月收治27例(27耳)慢性化脓性中耳炎活动期患者作为研究组,男7例、女20例,年龄19~81岁,平均(51.2±3.8)岁,病史1~20年,平均(10.2±2.6)年;穿孔直径:>5 mm者9例,3~5 mm者15例,<3 mm者3例;穿孔部位:中央型穿孔22例、边缘性穿孔5例;病变情况:2例仅剩鼓环,5例鼓室内肉芽组织堵塞,20例鼓膜紧张部穿孔,鼓室黏膜充血,鼓室可见黏稠或脓性分泌物。选取同期27例(27耳)患者作为对照组,男5例、女22例,年龄18~80岁,平均(50.7±3.7)岁,病史1~21年,平均(10.6±2.7)年;穿孔直径:>5 mm者8例,3~5 mm者16例,<3 mm者3例;穿孔部位:中央型穿孔20例,边缘性穿孔7例;病变情况:1例仅剩鼓环,7例鼓室内肉芽组织堵塞,19例鼓膜紧张部穿孔,鼓室黏膜充血,鼓室可见黏稠或脓性分泌物。本次研究经相关伦理委员会批准,且签署知情同意书。
慢性化脓性中耳炎活动期的诊断标准[3]:长期耳流脓史,伴听力下降。鼓膜紧张部或松弛部穿孔,鼓室黏膜水肿或有肉芽增生。
纳入标准:①慢性化脓性中耳炎活动期,单耳发病;②内镜检查提示鼓膜紧张部穿孔;③鼓室黏膜充血,鼓室可见黏稠或脓性分泌物;④纯音听阈检查提示传导性耳聋或混合性耳聋,气骨导差距<30 dB HL。
排除标准:①合并胆脂瘤组织及胆固醇肉芽肿;②合并慢性中耳炎等出现充血水肿者;③拒绝参与或中途退出者。
1.2 方法
研究组:手术均在全麻下进行,同一术者完成,常规消毒铺巾后,清理外耳道,用1%利多卡因(陕西健民制药有限公司,国药准字H61023138,规格:5 mL:0.1 g)10 mL+0.1%肾上腺素注射液(昆药集团股份有限公司,国药准字H53020780,规格:0.5 mL)6滴在外耳道皮肤软骨部与骨部交界处行局部浸润麻醉,使用直径2.7 mm、0°耳内镜(杭州桐庐尖端天松内窥镜有限公司,型号:NT668)、内镜摄像及监视系统;左手持耳内镜,右手操作手术器械,显微钩针去除鼓膜穿孔残边,形成新鲜创面,环切刀搔刮鼓膜内侧面,去除残留上皮,扩大创面,对残余鼓环者,环切刀刮除鼓环内侧黏膜内翻上皮;环切刀距鼓环约3~6 mm处切开皮肤至骨面,向前翻起外耳道皮瓣并分离至鼓环处,掀起鼓耳瓣后进入鼓室,吸净鼓室内黏性分泌物,清除鼓室内肉芽组织,探查鼓室内听骨链活动情况,若鼓室硬化,行听骨链松解,抗生素盐水冲洗鼓室腔,同侧耳屏取耳屏软骨-软骨膜,分离腮腺侧软骨膜,修剪合适大小软骨片,软骨面朝向鼓室内置入穿孔处,注意覆盖穿孔前缘,前翻软骨膜,纳西棉填充鼓室支撑,归位耳屏软骨-软骨膜,归位时注意不要损伤听骨链或与听骨链间有空隙,注意穿孔周围不要有缝隙,复位鼓耳道皮瓣,鼓膜表面及外耳道内填塞纳西棉,术后全身应用抗生素3 d后出院,医嘱左氧氟沙星滴耳液(深圳万和制药有限公司,国药准字H20090024,规格:5 mL:25 mg)滴耳,每次3滴,每日3次。
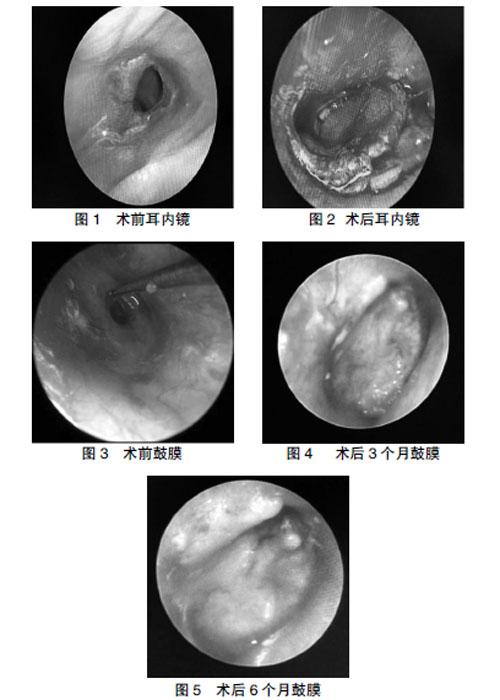
术后2周复查,拆除耳屏切口缝线,术后1个月复诊,但不予清理耳内纳西棉,医嘱继续左氧氟沙星滴耳液滴耳。术后2个月起清理部分外耳道内填塞纳西棉。术后3个月复查,如出现缝隙状穿孔,需在门诊给予处理,方法如下:在鼓膜前方近鼓环处,给予丁卡因棉片表面麻醉后钩针去除少许残边,鼓膜外侧贴补棉片,给予左氧氟沙星滴耳液滴耳保持湿润,1个月后取出棉片后检查穿孔愈合;如穿孔位于鼓膜前下,移植物成活,穿孔缩小,但鼓室内有脓性分泌物,给予抗炎治疗后随访。图1示:鼓膜紧张部穿孔,鼓膜充血,鼓室内可见脓性分泌物;图2示:术后鼓膜修补后;图3示:术前鼓膜检查提示紧张部穿孔,鼓膜充血;图4示:术后3个月完整鼓膜;图5示:术后6个月完整鼓膜。
对照组:术前首先清除病灶,保留骨性外耳道或重建外耳道后上壁,获得干耳,于1个月后行鼓膜修补术,具体同研究组。
1.3 观察指标及评价标准
术后3个月评价两组鼓膜愈合情况:采用耳内镜观察术区鼓膜情况,鼓膜完整、耳屏软骨-软骨膜存活、无内陷则为治愈,否则为未愈合。
术前、术后3个月,行纯音听阈测试了解患者的气骨导差[4]:测试前应尽量避免接触噪声,在检查前5 min来到检查室,开始测听时,应行耳镜检查,观察鼓膜和外耳道。取去堵塞耳道的耵聍和脱屑等,并视情况延迟一段时间后再作测听。测听人员应通过询问受试者的听力情况,了解受试者的病变,与受试者建立良好的关系,已得到充分配合,同时可了解其社交能力,在多大程度上依靠视觉线索,用响度不同的说话声估计听力障碍程度。测试人员为受试者佩戴换能器于正确位置,拉伸展耳机头,对准耳机膜片中心与外耳道,收紧头带。在戴好和调整好换能器后不要立即开始检查,耳机的声孔应面对耳道入口,骨振器的佩戴应使其接触部有尽可能大的面积与头颅接触如放在乳突上,应在耳后最接近耳廓处而又不接触耳廓。
记录术后并发症发生情况,主要包括:眩晕、味觉下降等。
1.4 统计学方法
采用SPSS 20.0统计學软件进行处理,计量资料用(x±s)表示,采用t检验,计数资料用[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 鼓膜愈合情况比较
研究组24例(88.89%)鼓膜愈合良好,无内陷,3例耳屏软骨-软骨膜存活,穿孔较术前减小,但未愈合。对照组18例(66.67%)骨膜愈合良好,无内陷;其余9例未愈合。研究组骨膜愈合良好率高于对照组(χ2=3.857,P=0.049)。
2.2 两组气骨导差比较
术前,两组气骨导差比较,差异无统计学意义(P>0.05);术后,两组气骨导差均降低(P<0.05),且研究组低于对照组(P<0.05)。见表1。
2.3 两组术后并发症情况比较
两组患者术后均无眩晕,无味觉下降等并发症。
3 讨论
慢性化脓性中耳炎临床上多表现为反复或持续流液、流脓伴听力下降,严重者可影响患者的生活质量,其治疗目标是停止流脓,提高听力及避免并发症的发生。慢性化脓性中耳炎大多是由急性化脓性中耳炎病情没有彻底改善,导致病变迁移至慢性,或者是由于记性坏死性中耳炎病变累及骨质以及骨膜,对组织造成进一步破坏。其次,该疾病除了急性化脓性中耳炎引起外,也可能是由于咽鼓管功能异常使得乳突气化不良,或者由于慢性扁桃体炎、腺样体肥大及慢性鼻窦炎等咽部或者鼻部慢性病变反复发作诱发该疾病。急性传染病合并贫血、营养不良或者慢性病等,如麻疹、肺结核等疾病会导致患者免疫力和抵抗力下降,增加急性中耳炎演变成慢性的风险。鼓膜穿孔是慢性化脓性中耳炎患者比较常见的一种并发症,其听力降低是该疾病较为常见的临床症状,且患者可能会出现耳觉性有胀痛感或者阻塞感、耳鸣等,对患者日常生活质量及学习有着严重影响。根据中华医学会中耳炎临床分类和手术分型指南(2012),慢性化脓性中耳炎根据有无耳内流脓分为活动期及静止期,既往鼓膜穿孔的患者,Ⅰ型鼓室成型即鼓膜修补术的适应证[5]是单纯鼓膜穿孔,鼓室干燥,干耳1个月以上,听骨链完整,活动度良好,咽鼓管功能良好,但在实际临床过程中,患者常难以达到干耳1个月即再次耳内有分泌物形成,或者门诊检查干耳,术中检查鼓室内存在分泌物,鼓室潮湿或脓性分泌物。以上问题都是耳科医生经常需要面对的临床情况。
Sandhu等[6]报道的100例鼓膜修补术,湿耳期患者术后鼓膜愈合率,与干耳组期的愈合率比较,差异无统计学意义。柴永川等[7]对45例慢性化脓性中耳炎患者的前瞻性队列研究发现干耳期与湿耳期在鼓膜愈合率和听力改善率上差异无统计学意义。陈阳等[8]在对121例慢性化脓性中耳炎鼓膜成形术患者的回顾性研究中发现,鼓室黏膜状态对鼓膜穿孔的愈合及术后听力改善亦无统计学意义。而在本次研究中,研究组骨膜愈合良好率高于对照组,气骨导差低于对照组(P<0.05)。且两组均未发生并发症。这是由于近年来,耳内镜微创技术在耳外科临床中得到了大范围的应用,并取得了良好的效果,既具有良好的安全性,也减少对患者的创伤,患者术后的不良反应明显减少,患者的接受程度明显提高。在鼓膜修补术的过程中应用耳内镜技术[9-11],通过其清晰图像、多视角等优势,能够为手术医生提供方便,进一步缩短患者的手术操作时间,手术治疗效果明显,住院时间明显缩短[12-16]。
笔者的手术操作体会如下:①良好的手术视野是手术成功的关键,尽量减少出血。耳内镜手术多为单手操作,术腔出血需反复更换器械吸引清理,术前先在外耳道壁软骨部与骨部交界处注射带有肾上腺素的利多卡因,使外耳道壁皮肤变白,再行准备器械,整理台面,可使麻醉药物充分浸润,可减少切开及分离鼓耳道皮瓣时的出血,出血时可使用纯肾上腺素棉球止血,同时利用带吸引器功能环切刀边清理边分离;②修复材料的合理选择[17-21],目前鼓膜修复材料选择种类较多,可使用颞肌筋膜、耳屏软骨膜、耳屏软骨-软骨膜复合体,人工脑膜,本研究使用耳屏软骨-软骨膜,相比其他修复材料,具有较高的刚性,不易变形,易于铺設,代谢缓慢,能抵抗炎症、感染和防止鼓膜塌陷;③修复鼓膜时,先置入修复材料,再行填充纳西棉,既有利于置入并展开修复材料,又可确保修复材料位置合适,充分覆盖穿孔。
在对该疾病患者展开治疗的过程中,耳内镜下的手术治疗方式手术视野更加清晰,可以对内窥镜实施角度旋转,对一些边缘性穿孔、深浅外耳道后壁、鼓室以及筋膜隐窝等充分观察,从而更好地保证操作的有效性。耳内镜手术治疗方式对患者造成的创伤较小,疼痛较轻,能够有效促进术后恢复,提高预后,且该手术治疗方式在手术中的出血量少、手术时间短,术后干耳时间短,再加上切口美观,使得大多数手术患者接受此种治疗方式。在实际治疗的过程中,耳内镜手术治疗方式和显微镜相比较,手术视野耿介清晰而且具有比较好的图像分辨率,通过细长的镜杆可以顺利穿过狭窄通多,并从各个角度以及深层次的观察深腔具体情况,在经过局部放大的情况下,更加全面观察外耳道以及骨膜具体情况,这有利于手术医生更加方便操作,降低手术治疗的难度,提高手术治疗的顺利程度和安全性。其次,耳内镜手术治疗切口小,能够减轻对患者造成损伤,并减少术中出血量,降低对患者儿外观的影响,再加上耳内镜具有放大手术视野的效果,能够降低对患者耳部外观的影响。
耳内镜在耳科学疾病中的诊断、检查以及治疗的重要器械,在临床中得到广泛应用。耳内镜治疗方式在进入中耳腔内的路径,中耳的鼓室和鼓膜以及外耳道等解剖结构,经过耳内镜的调节和移动镜头能够将相应部位清晰展示在手术医生眼前,从而有效避免需要调节患者头部的情况,最大程度上缩短手术时间。其次,在对患者展开耳内镜治疗的过程中,应用耳内镜探查术可以为手术医生提供比较广泛的视觉效果,而且不同角度的内径下能够对同一解剖结构进行各个角度的观察,可以给手术医生提供比较全面且立体的结果。在实际治疗期间,耳内镜治疗方式能够有效穿过遮挡手术视野的手术器械,进一步解决手术视野的问题,提高手术治疗的安全程度。传统手术治疗方式中,主要是对骨膜穿孔进行治疗,利用移植床创面的成纤维细胞和新生毛细血管长入移植物,修复骨膜纤维层,治愈骨膜穿孔,但是此种治疗方式在对患者进行手术治疗后并不能开放外耳道,只能维持外耳道形态和自洁功能,虽然能够一定程度上防治感染情况的发生,提高患者听力水平,但是传统手术治疗方式存在一定局限性,包括手术时间过长及创伤较为严重等,对患者预后造成一定负面影响。耳内镜下手术治疗方式属于一种微创手术治疗,具有手术时间短和出血量比较小的特点,而且由于耳内镜很接近鼓膜进行手术操作,可以有利于相关手术技巧的发挥,能够轻易取出穿孔边缘的上皮组织,且不会造成参与鼓膜撕裂损伤的情况,不过在进行实际治疗的过程中需要注意,应该按照手术患者手术路径和手术视野的具体情况选择合适直径的耳内镜,尽量在不影响手术操作的情况下,选择清晰度和亮度比较高的内窥镜。并且在进行手术治疗的过程中需要注意手术操作需要轻柔,防止对患者造成比较严重的损伤,以及治疗期间需要及时止血,降低耳内镜可能受到污染的风险。此外,在对患者展开手术治疗前,需要向患者详细讲解相关知识和需要注意具体事项,讲解期间对患者文化程度进行有效了解,针对患者不同的文化程度采用不同的方式展开讲解,使患者可以有效理解相关知识,积极配合医护人员展开工作。此外,在展开手术治疗前,需要指导患者完成各项检查,并评估患者情绪,使患者能够平复情绪,积极接受治疗。在本次研究结果中显示,两组中观察组听力学改善情况要优于对照组(P<0.05),充分证实对该疾病患者实施此种治疗方式具有良好效果,可以有效改善患者临床症状,提高预后。
综上所述,对于听骨链正常的慢性化脓性中耳炎活动期患者,术前鼓膜充血,鼓室黏膜肿胀,鼓室潮湿伴黏稠分泌物的状态并非手术禁忌证,且可以降低患者术前等待时间,减少抗生素使用和并发症发生,临床上值得推广。
[参考文献]
[1] 张瑾,汪照炎,杨琼,等.耳内镜下鼓膜成形术临床疗效分析的多中心回顾性研究[J].中华耳鼻咽喉头颈外科杂志,2019,54(4):245-250.
[2] Lakpathi G,Sudarshan Reddy L,Anand. Comparative study of endoscope assisted myringoplasty and microscopic myringoplasty[J].Indian J Otolaryngol Head Neck Surg, 2016,68(2):185-190.
[3] 中华医学会耳鼻咽喉头颈外科学分会耳科学组,中华耳鼻咽喉头颈外科杂志编辑委员会耳科组.中耳炎临床分类和手术分型指南(2012)[J].中华耳鼻咽喉头颈外科杂志,2013,48(1):5.
[4] 余艳萍,于文永,杨向茹,等.中文版老年听力障礙筛查量表评分与纯音听阈测试的比较研究[J].听力学及言语疾病杂志,2020,28(3):253-256.
[5] 黄选兆,汪吉宝,孔维佳.实用耳鼻咽喉头颈外科学[M].2版.北京:人民卫生出版社,2008:123-125.
[6] Sandhu KS,Kaur P,Singh J,et al.Graft uptake and post-operative hearing outcome with type-I tympanoplasty in dry versus wet ear:A comparative study[J]. International Journal of Otorhinolaryngology and Head and Neck Surgery,2019,5(6):1557.
[7] 柴永川,杨洁,朱伟栋,等.耳内镜下Ⅰ型鼓室成形干湿耳手术疗效分析[J].中国耳鼻咽喉颅底外科杂志,2018, 24(1):24-28.
[8] 陈阳,王曦,赵大庆,等.鼓膜成形术患者术后听力改善及穿孔率的回顾性分析[J].中华耳鼻咽喉头颈外科杂志,2014,49(10):854-857.
[9] 张瑾,汪照炎,杨琼,等.耳内镜下鼓膜成形术临床疗效分析的多中心回顾性研究[J].中华耳鼻咽喉头颈外科杂志,2019,54(4):245-250.
[10] 冯宁宇,张莹,申学良,等.耳廓软骨改良外植法鼓膜成形术疗效分析[J].听力学及言语疾病杂志,2019,27(2):208-210.
[11] 高滢,许珉,张青.空鼓室技术在鼓膜修补手术中的临床应用[J].临床耳鼻咽喉头颈外科杂志,2019,33(2):164-167.
[12] 王登元,陈智斌,邢光前.耳内镜微创术——耳科手术的新途径[J].山东大学耳鼻喉眼学报,2019,33(3):27-30.
[13] 李郁明,李鹏,梁勇.耳内镜下经外耳道后壁翻瓣夹层法鼓膜成形术的临床疗效[J].中国耳鼻咽喉头颈外科,2019,26(7):364-365.
[14] 毕永华,胡春玖,汪永干,等.耳内镜下鼓耳道后径路行鼓膜修补术的疗效观察[J].中国中西医结合耳鼻咽喉科杂志,2020,28(1):25-28.
[15] 汪照炎.2019年耳内镜鼓膜修补术领域的重要研究进展[J].中华医学信息导报,2020,35(5):22.
[16] 阮开安,吴铖林,张武宁.耳内镜下夹层法鼓膜成形术治疗鼓膜大穿孔的临床研究[J].中国内镜杂志,2020, 26(2):60-64.
[17] 熊辉强,徐义香,夏良勇,等.耳内镜下自体不同修复材料在鼓膜修补术中的疗效比较[J].江西医药,2020,55(8):1115-1117.
[18] 姜妍,李江平,王鹏举.耳内镜下鼓室成形术鼓膜穿孔修复材料的比较[J].听力学及言语疾病杂志,2019,27(6):623-625.
[19] 王冰,舒易来,陈兵.鼓膜修补材料的研究进展[J].听力学及言语疾病杂志,2020,28(3):339-342.
[20] 陆达锴,张祥宝,康骋,等.组织工程鼓膜的研究进展[J].中华耳科学杂志,2020,18(4):806-809.
[21] 黎欢,胡益,姚旭,等.鼓膜组织工程学研究进展[J].中国现代医生,2019,57(8):164-168.
(收稿日期:2020-12-25)
