探讨机械通气在重症新生儿呼吸窘迫综合征中的应用效果及有效护理干预措施
2021-09-25游青云
游青云
(广州医科大学附属第五医院 新生儿科,广东 广州 510700)
0 引言
同足月儿相比,早产儿的器官功能以及适应能力均较差,易因肺不张而出现进行性呼吸困难、呼气性呻吟、青紫等呼吸衰竭为表现的呼吸窘迫综合征[1-2]。临床上针对该疾病采取的治疗措施主要有输氧、呼吸支持、补充肺泡表面活性物质以及抗感染等,其中呼吸支持十分关键,可改善早产儿缺氧状态,解决肺泡萎缩,能够有效挽救患儿的生命,但不可忽略的是该治疗方法也易产生较多的并发症,会影响患儿的治疗效果,为此需要加强护理干预[3-4]。本次研究就机械通气在重症新生儿呼吸窘迫综合征中的应用效果及有效护理干预措施进行分析和探讨。
1 资料与方法
1.1 一般资料。本次研究对象共80例,是我院收治的重症新生儿呼吸窘迫综合征患儿,选取时间段为2018年3月至2020年3月。按照数字表法分配原则平均分为对照组和观察组,每组40例。观察组男24例,女16例,体重1250~2600 g,平均(1847.63±245.82)g;胎龄时间31~36周,平均(33.36±1.01)周;分娩类型:阴道分娩22例,剖宫产18例;患儿5 min Apgar评分为7.93~8.94分,平均(8.64±0.14)分。对照组男25例,女15例,体重1450~2700 g,平均(1826±264.39)g;胎龄时间为29~35周,平均(32.14±1.34)周;分娩类型:阴道分娩25例,剖宫产15例;患儿5 min Apgar评分为8.26~9.12分,平均(8.46±0.61)分。患者家属对研究知情,愿意进行研究;本院伦理委员会批准进行本研究。比较患儿的基础资料,差异无统计学意义(P>0.05)。
1.2 方法。所有患儿均接受机械通气治疗,采用佳康时代医疗器械公司生产的CPAP呼吸机治疗,根据患者的情况调整参数,氧浓度在0.3~0.5,流量为5.0~10.0 L/min,呼气末正压0.2~0.6 kPa,等到临床症状消失后可以将指标下调。对照组:患儿接受生命体征监测、常规吸痰、病房巡视、营养支持等常规护理干预措施。观察组:患儿接受优质护理干预,采取干预措施如下:①保证环境安静,温度和湿度合适,取仰卧位要将头部偏向一侧,保证通气效果好。注意观察患者病情的变化,监测心率和呼吸状况,观察是否有水肿和腹胀等情况,如果出现异常要及时通知医生进行处理[5]。②心理护理:定期要接待患儿的家长,告知家长患儿的病情变化情况,对患儿的相关疾病进行健康宣讲,可以发放宣传手册或者播放影片,让患儿家属对疾病有详细的了解,获得家属的支持,提高治疗的配合度。记录患儿家属的联系方式,如果有紧急情况要及时和患儿家属进行联系,避免信息传达不到位导致护患纠纷。③气道护理:护理人员加强病房监测,仔细患儿的神色变化,若患儿有哭闹、烦躁现象且血液饱和度明显下降时,要及时观察患儿痰鸣音情况,掌握吸痰指征,调节氧流量参数,选择合适大小的吸痰管进行吸痰操作,吸痰过程中,要保证动作轻柔,控制好力度,吸取时间不超过10 s,及时清吸口腔和鼻腔内的残留物,吸痰结束后,及时用无菌棉签蘸取稀释好的碳酸氢钠,清理患儿口腔,每日3次[6]。此外,还要保证气道处于湿化的状态,气道干燥会导致分泌物干结,堵塞呼吸道,护理人员可以进行适当的加湿处理,维持气道的湿化。④做好皮肤护理,新生儿的皮肤比较敏感脆弱,在进行静脉置管时要注意保护要新生儿血管;定期对呼吸机进行熏蒸消毒,消毒时间控制在30 min左右,积极进行防尘处理;采用药物治疗要严格把握用药的时间、剂量等,注意观察患儿用药后是否有不良现象;护理过程中,在执行护理操作时,护理人员要严格遵循无菌原则,时刻关注患儿的病情滨化,若患儿有血压下降、面色苍白、自主呼吸不畅时,要及时告知主治医生,可能有气胸或肺动脉高压现象,及时采取将胸内压措施;此外还要注意保暖,在暖箱当中预热,将温度保持在36.5℃~37.4℃,适当对新生儿进行抚触,保护舒适和安静,避免哭闹[7]。
1.3 观察指标。①记录两组患儿干预前后血氧饱和度、动脉血二样化痰分压、动脉血氧分压等血气指标变化。②观察两组患儿预后指标包括住院时间、机械通气时间、住院费用以及患儿家属满意度评分变化。③记录两组患儿接受机械通气治疗和护理期间发生气胸、呼吸机相关肺炎、脑出血、肺动脉高压等并发症例数,并进行分析和比较。
1.4 统计学分析。采用SPSS 21.0分析,计量资料以(±s)表示,经t检验,计数资料经χ2检验,以(%)表示,差异有统计学意义为(P<0.05)。
2 结果
2.1 血气指标。经过护理干预后,观察组患儿血氧饱和度、动脉血二氧化碳分压、动脉血氧分压指标相比,差异有统计学意义(P<0.05),详见表1。
表1 两组血气指标比较(±s)
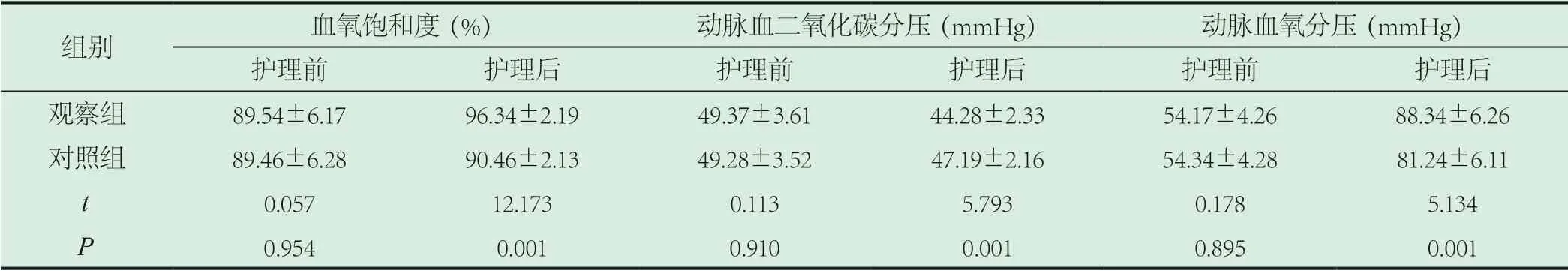
表1 两组血气指标比较(±s)
组别 血氧饱和度(%) 动脉血二氧化碳分压(mmHg) 动脉血氧分压(mmHg)护理前 护理后 护理前 护理后 护理前 护理后观察组 89.54±6.17 96.34±2.19 49.37±3.61 44.28±2.33 54.17±4.26 88.34±6.26对照组 89.46±6.28 90.46±2.13 49.28±3.52 47.19±2.16 54.34±4.28 81.24±6.11 t 0.057 12.173 0.113 5.793 0.178 5.134 P 0.954 0.001 0.910 0.001 0.895 0.001
2.2 预后指标。两组住院时间、机械通气时间、住院费用、患儿家属满意度评分相比,观察组显著较优,差异有统计学意义(P<0.05),见表2。
表2 两组预后指标比较(±s)
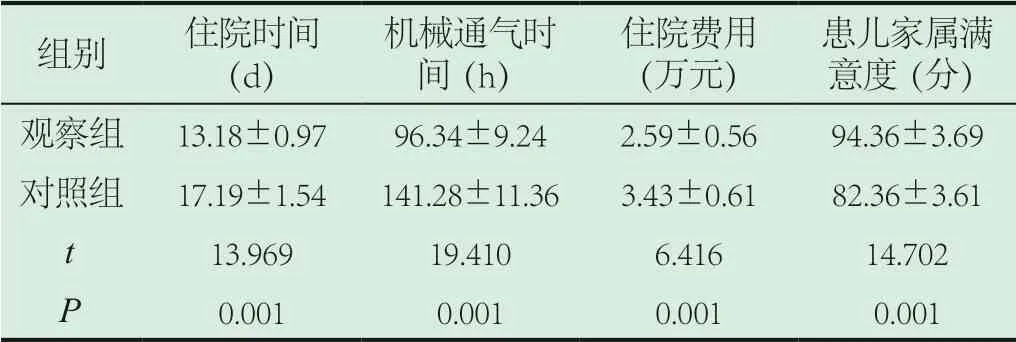
表2 两组预后指标比较(±s)
组别 住院时间(d)患儿家属满意度(分)观察组 13.18±0.97 96.34±9.24 2.59±0.56 94.36±3.69对照组 17.19±1.54 141.28±11.36 3.43±0.61 82.36±3.61 t 13.969 19.410 6.416 14.702 P 0.001 0.001 0.001 0.001机械通气时间(h)住院费用(万元)
2.3 并发症发生率。观察组患儿并发症发生率同对照组相比较低(12.50% VS 35.00%),数据比较差异有统计学意义(P<0.05),见表3。
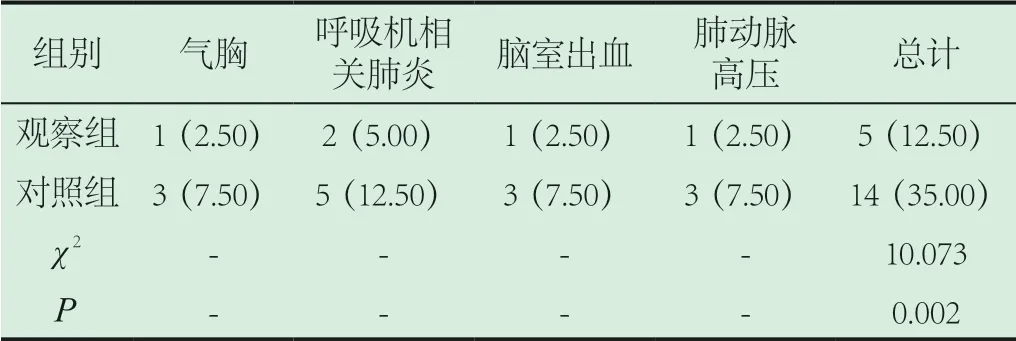
表3 并发症发生率比较[n(%)]
3 讨论
新生儿呼吸窘迫综合征的发病原因比较复杂,没有进行及时的治疗会导致患者出现肺不张甚至呼吸衰竭,甚至死亡[8]。机械通气治疗方法能够提高肺的顺应性,改善患儿的通气和换气功能,提高血氧浓度,还能够保持肺泡扩张,减少肺表面活性物质的消耗,稳定患儿的胸壁活动,减少不协调活动的出现,改善呼吸,增大气体的交换面积,维持肺表面活性物质的活性,防止出现起到塌陷,降低呼吸的阻力,增加功能残气量,提高氧饱和度,降低二氧化碳饱和度,治疗效果显著[9]。但由于新生儿体质较弱,免疫系统不完善,因此治疗期间的优质护理干预十分重要,能够提高患儿疗效。本次的研究结果表示,同对照组相比,观察组患儿经过治疗护理干预后,血氧饱和度、动脉血二氧化碳分压、动脉血氧分压指标等有显著改善,患儿住院时间、机械通气治疗时间有效缩短,住院费用较少,患儿家属满意度评分高,并发症发生率低(P<0.05)。充分表明,患儿在接受机械通气治疗过程中,护理人员需要加强病房巡视,密切监测患儿的呼吸、血气、心率等生命体征变化,注意观察患儿的临床表现,发现异常后,及时予以对症处理;治疗过程中要注意呼吸道、口腔、鼻腔的护理干预,护理操作动作轻柔,掌控好力度,避免给患儿造成损伤;另外还要加强无菌原则的落实,保护患儿皮肤;保证治疗环境的安静整洁,提高患儿舒适度;保证患儿呼吸顺畅,做好呼吸道管理,帮助患儿顺利脱机,有助于患儿疾病的早日康复[10]。
综上所述,机械通气在重症新生儿呼吸窘迫综合征中治疗效果显著,有助于减轻患儿的临床症状,改善预后,加强护理干预能够提高治疗质量。
