运用选择性功能动作评估指导纠正性训练对骨质疏松症疼痛患者的影响
2021-09-23刘松涛陈菁胡嘉杰胡庆尹林玉艾坤
刘松涛 陈菁 胡嘉杰 胡庆 尹林玉 艾坤
〔摘要〕 目的 探討采用选择性功能动作评估(SFMA)指导纠正性训练对骨质疏松症疼痛患者的炎性因子、疼痛程度、生活质量及平衡能力的影响。方法 选取2019年1月至2019年9月在湘南学院附属康复医学科门诊和住院部就诊患者90例,按随机数字表法分为观察组(n=45)和对照组(n=45)。对照组采用常规抗骨质疏松药物+有氧健身操训练,观察组采用常规抗骨质疏松药物+ SFMA指导纠正性训练法,疗程12周。对比治疗前后两组骨密度值(左股骨颈、右股骨颈、腰椎)、炎性因子[肿瘤坏死因子-α(TNF-α)、超敏C-反应蛋白(hs-CRP)]的表达水平、视觉模拟评分法(VAS)评分健康调查简表(SF-36)评分及平衡能力(双足支撑睁眼平衡、左、右足支撑睁眼平衡、双足支撑闭眼平衡、左、右足支撑闭眼平衡)体位测试评分。结果 治疗后,两组与治疗前对比,骨密度值(左股骨颈、右股骨颈、腰椎)表达、SF-36评分及平衡能力6个体位评分均升高, hs-CRP、TNF-α表达水平及VAS评分下降,差异均有统计学意义(P<0.05)。治疗后,观察组骨密度值(左股骨颈、右股骨颈、腰椎)、双足支撑睁眼平衡、双足支撑闭眼平衡评分与对照组对比,差异均无统计学意义(P>0.05);而观察组hs-CRP、TNF-α表达水平及VAS评分低于对照组,SF-36评分、平衡能力中左/右足支撑睁眼平衡及左/右足支撑闭眼平衡评分高于对照组,差异均有统计学意义(P<0.05)。结论 采取SMFA指导纠正性训练后能有效抑制骨质疏松症疼痛患者炎性因子分泌,改善疼痛程度,同时还可提高平衡能力,但未发现其具有增加骨质含量的能力。
〔关键词〕 骨质疏松症;选择性功能动作评估;纠正性训练;疼痛;平衡功能
〔中图分类号〕R2 〔文献标志码〕B 〔文章编号〕doi:10.3969/j.issn.1674-070X.2021.09.022
Effect of Selective Function Motor Assessment on Guiding Corrective Training in
Patients with Osteoporosis Pain
LIU Songtao1, CHEN Jing2, HU Jiajie1, HU Qing1, YIN Linyu1*, AI Kun3*
(1. Affiliated Hospital of Xiangnan University, Chenzhou, Hunan 423000, China; 2. School of Rehabilitation, Xiangnan University, Chenzhou, Hunan 423000, China; 3. School of Acupuncture and Massage, Hunan University of Chinese Medicine, Changsha, Hunan 410208, China)
〔Abstract〕 Objective To investigate the effects of selective functional motor assessment (SFMA) guided corrective training on inflammatory factors, pain degree, quality of life and balance ability in patients with osteoporosis pain. Methods A total of 90 patients treated in the outpatient and inpatient departments of the Affiliated Rehabilitation Medicine Department of Xiangnan University from January 2019 to September 2019 were selected and divided into observation group (n=45) and control group (n=45) according to random number table. Conventional anti-osteoporosis drugs and aerobics training were used in the control group, and conventional anti-osteoporosis drugs and SFMA guided the corrective training method were used in the observation group. The treatment course was 12 weeks. Bone mineral density values (left femoral neck, right femoral neck, lumbar spine), inflammatory factor [tumor necrosis factor alpha (TNF-α), hypersensitive C-reactive protein (hs-CRP)] expression level, visual analog score (VAS), health survey profiles (SF-36) score and balance ability (double foot support and eye opening balance, left and right foot support and eye opening balance, foot support and eye closing balance, left, right foot support and eye closing balance) position test scores were compared of two groups before and after treatment. Results After treatment, compared with before treatment, the expression of bone mineral density (left femoral neck, right femoral neck and lumbar spine), SF-36 score and six individual scores of balance ability increased in 2 groups, while the expression levels of hs-CRP and TNF-α and VAS score decreased, with statistical significance (P<0.05). After treatment, there were no significant differences in bone mineral density (left femoral neck, right femoral neck and lumbar spine), double foot support and eye opening balance, foot support and eye closing balance between the observation group and the control group (P>0.05). The expression levels of hs-CRP and TNF-α and VAS score in the observation group were lower than those in the control group, and SF-36 score and balance score of left/right foot support eye opening balance and left/right foot support eye closing balance were higher than those in the control group, the differences were statistically significant (P<0.05). Conclusion Corrective training guided by SMFA can effectively inhibit the secretion of inflammatory factors in patients with osteoporosis pain, improve the degree of pain, and improve the ability of balance, but it does not show the ability to increase the bone content.
〔Keywords〕 osteoporosis; selective functional motor assessment; corrective training; pain; balance function
骨质疏松症(osteoporosis, OP)是中老年人常见退行性疾病之一,其主要造成骨含量逐渐减少、骨微结构变化,从而导致四肢关节及腰背部疼痛感、骨折发生率增加等[1]。其发生机制尚未阐明,多认为与破骨细胞活化、中枢敏化、心理因素有关[2]。随着我国老龄化社会程度不断加深,多数学者提倡在常规药物补钙基础上,加入适当的运动锻炼,从而提高运动能力、平衡能力及加强骨质机械力量,改善骨生物力学和防止骨量流失[3]。其中,包括有氧训练、全身振动训练、水中训练等方法。但大多缺乏针对性,若采取不恰当运动方式和强度,会造成不可逆的后果。另一方面,OP患者易产生疼痛感,其疼痛传递过程中主要将疼痛信号由初级神经元传递到次级神经元,途中易产生炎性因子大量分泌从而加重疼痛感[4]。
基于此,本研究小组经过多年临床实践并结合国内外先进运动康复知识,从肌肉骨骼的运动干预入手,采用选择性功能动作评估(selective functional movement assessment, SFMA)指导下的纠正性训练,探讨其对疼痛炎性因子(tumor necrosis factor-α,TNF-α)、超敏C反应蛋白(hypersensitive C-reactive protein, hs-CRP)分泌的影响,从而缓解疼痛程度并且提高生活质量,为治疗OP疼痛患者提供新思路[5]。
1 资料与方法
1.1 一般资料
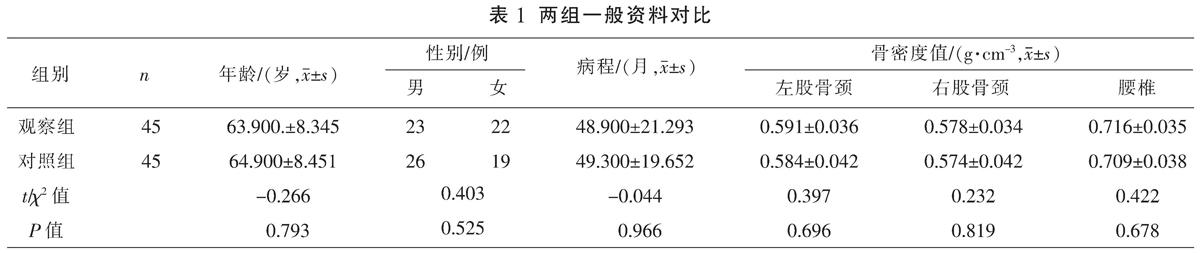
选取2019年1月至2019年9月在湘南学院附属医院门诊和住院就诊患者90例,根据入院顺序采用随机数字表法分为观察组(n=45)和对照组(n=45)。对照组采用常规抗骨质疏松药物+有氧健身操训练,观察组采用常规抗骨质疏松药物+SFMA指导纠正性训练法。两组患者年龄、性别、病程、骨密度值比较,差异无统计学意义(P>0.05),具有可比性,见表1。
1.2 病例选择标准
1.2.1 诊断标准 按照《中国人骨质疏松症建议诊断标准(第二稿)》被确诊为OP[6]。(1)骨矿含量诊断标准和峰值骨密度丢失百分率及分级标准住要用于女性成人、男性参照执行。(2)参考世界卫生组织的标准,结合我国国情,制订本标准以汉族妇女 DEXA测量峰值骨量(M±SD)为正常参考值。参考日本年改动版的标准,自己尚未作峰值骨密度调查亦或自己作了一些调查,但 SD不便应用时,可用腰椎骨量丢失百分率(%)诊断法。
1.2.2 纳入标准 (1)符合OP诊断标准未出现并发症者;(2)年龄55岁以上;(3)症状主要为腰背慢性疼痛或全身肌肉骨骼慢性疼痛,尚能独立活动,常有乏力,并于劳累或活动后加重,负重能力下降,生活质量下降者;(4)知情同意并能按医生要求完成各项检查及调查者;(5)可长期坚持训练并接受测试;(6)以SFMA系统评估得出结果为:稳定性问题即“稳定性及运动控制功能障碍(Stabilization and motor control dysfunction, SMCD)。
1.2.3 排除标准 (1)严重心肺功能不全、糖尿病、运动功能障碍等疾病患者;(2)有驼背畸形,椎体压缩性骨折、桡骨远端、股骨近端骨折等脆性骨折;(3)神经、肌肉系统疾病,骨结核、肿瘤等疾病;(4)以SFMA系统评估结果为:灵活性障碍(mobilization
dysfunction, MD),包括组织延展性功能障碍(texture extension dysfunction, TED)和或關节灵活性功能障碍(joint mobilization dysfunction, JMD)。
1.3 治疗方法
1.3.1 基础治疗 两组均予抗骨质疏松药物治疗,口服钙尔奇D3片(美国惠氏制药有限公司,每片含钙600 mg,维生素D 3125 IU),1片/次,1次/d。
1.3.2 对照组 有氧健身操训练(20 min/次,1 次/d,5次/周),以适当的有氧杠铃或者游泳为主;力量训练运动训练内容主要为利用健身器材,如综合健身器、做手臂和屈伸、仰卧起坐、腿推举等动作。为保障有氧健身操训练量,嘱患者每周定期一次来门诊予正确动作指导,且每日实时通过微信平台了解患者训练规范程度,并进行相关错误纠正。
1.3.3 观察组 在SMFA指导下给予纠正性训练,训练步骤遵循下列4×4矩阵。通过改变姿势(无负重体位最简单,站立位最困难)或改变阻力(无阻力辅助最简单,阻力无辅助最困难)来逐步增加练习的难度。首先,无负重无阻力训练模式,训练方案根据具体部位的问题选择3~4个训练动作,每个动作10次为1组,训练两组,双侧同时训练时为4组,这能顺利完成,进阶下一个步骤。
1.4 观测指标
1.4.1 骨密度值测定 采用本院双能X线骨密度仪(HO-LOGIC,美国Hologic,型号Wi)进行骨密度检测。骨密度通常用T值表示,T值=(测定值-骨峰值)/正常成人骨密度标准差。T值≤-2.5确诊为OP。
1.4.2 炎性因子表达测定 治疗前后,抽取患者空腹静脉血2 mL,并进行离心处理,离心后留取上清液分装于管中,-80 ℃保存备检,采用酶联免疫吸附法测定患者血清TNF-α和hs-CRP水平。
1.4.3 视觉模拟评分法(VAS)评分[7] 对患者主观疼痛进行评估,评分0~10分之间,分数越高表示疼痛越明显。
1.4.4 健康调查简表(SF-36)评分[8] 健康调查简表含有36个条目健康问卷,包括躯体功能、躯体角色、肌体疼痛、健康状况、社会功能、情绪角色及心理卫生等涉及8个领域评价。
1.4.5 平衡能力评分测试[9] 平衡能力评分包括双足支撑睁眼平衡、左/右足支撑睁眼平衡及双足支撑闭眼平衡、左/右足支撑闭眼平衡6个动作分别评分测试,每个体位采用Kinetisense数字化体姿与功能动作评估系统系统自动评分(100分制),评分越高,代表平衡能力越高。
1.5 统计学分析
统计使用SPSS 25.0软件进行数据分析。计数资料采用“x±s”表示,正态分布的计量资料运用独立样本t检验,计数资料采用χ2检验,两组间正态分布的数据运用独立样本t检验,非正态分布的计量资料采用非参数检验。均以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者骨密度值比较
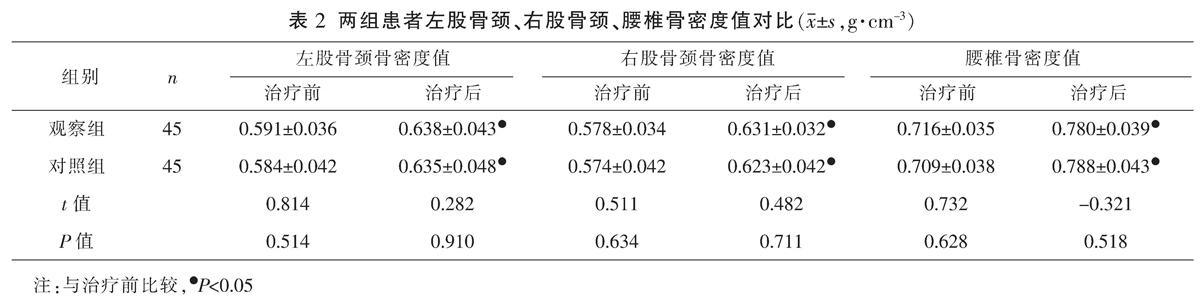
治疗前,两组骨密度值(左股骨颈、右股骨颈、腰椎)比较,差异无统计学意义(P>0.05)。治疗后,两组骨密度值(左股骨颈、右股骨颈、腰椎)表达均较治疗前明显升高(P<0.05);观察组骨密度值(左股骨颈、右股骨颈、腰椎)表达水平与对照组比较,差异无统计学意义(P>0.05)。见表2。
2.2 两组患者血清炎性因子Hs-CRP、TNF-α表达比较
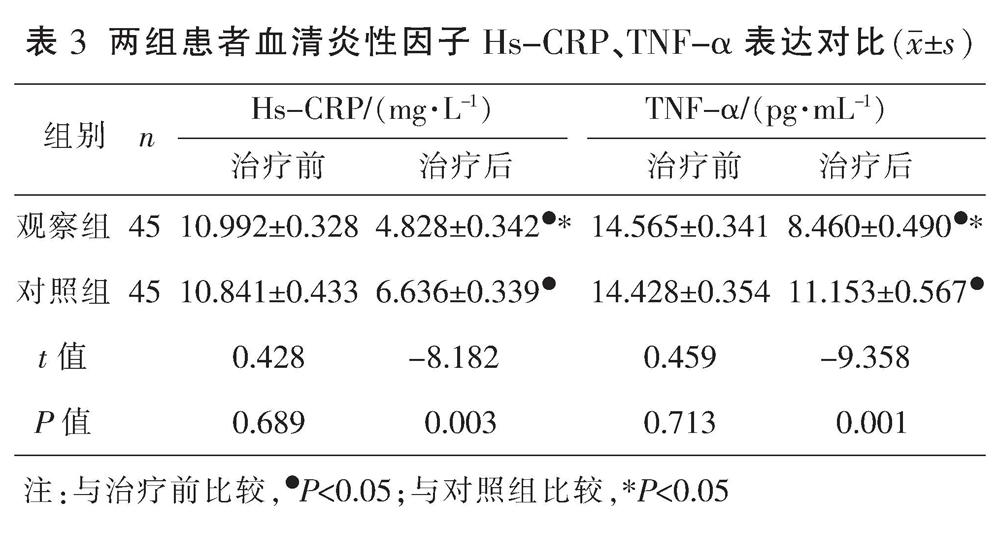
治疗前,两组血清炎性因子Hs-CRP、TNF-α表达比较,差异无统计学意义(P>0.05)。治疗后,两组血清炎性因子Hs-CRP、TNF-α表達均较治疗前明显下降(P<0.05),且观察组低于对照组(P<0.05)。见表3。
2.3 两组患者VAS评分、SF-36评分比较
治疗前,两组VAS评分、SF-36评分比较,差异无统计学意义(P>0.05)。治疗后,两组VAS评分均较治疗前下降,SF-36评分均较治疗前提升(P<0.05);且观察组VAS评分低于对照组、SF-36评分高于对照组(P<0.05)。见表4。
2.4 两组患者平衡能力评分测试比较
治疗前,两组平衡能力评分测试(双足支撑睁眼平衡、左/右足支撑睁眼平衡;双足支撑闭眼平衡、左/右足支撑闭眼平衡)比较,差异均无统计学意义(P>0.05)。治疗后,两组上述6个动作评分均较治疗前明显提升(P<0.05);且观察组在左/右足支撑睁眼平衡、左/右足支撑闭眼平衡评分上高于对照组(P<0.05),但在双足支撑睁眼平衡、双足支撑闭眼平衡评分上与对照组比较,差异无统计学意义(P>0.05)。见表5-6。
3 结论
随着我国人口老龄化日益加重,OP发病率逐年增加,已严重影响中老年人生活质量[10]。其典型临床症状主要为腰背及四肢骨盆疼痛、脊柱畸形及脆性骨折,其中,疼痛因素作为OP患者就诊最主要原因,多数患者就诊时多为长时间疼痛感并伴有焦虑和抑郁。因此,在积极抗骨质疏松的同时,应采用合理治疗方法缓解患者疼痛感,如环氧化酶抑制剂、非甾体抗炎药及阿片类药物治疗,其虽被基础实验和大量临床验证有效性,但长期服用药物易产生不良反应和依赖性[11-12]。另外,中老年人身体机能下降,肌肉含量和弹性随之下降,易造成平衡能力衰退,跌倒风险增加,造成不可逆伤害。基于此,如何能快速、持久、经济、安全地抑制OP患者疼痛感和增强平衡能力,已成为治疗中老年性OP需兼顾的首选目标。因此,SFMA作为人体运动功能进行整体评定的一套工具,可有效抑制炎性因子分泌、减轻疼痛感、提高平衡能力,从而提高患者生活质量。
SFMA是由美国物理治疗师Gray Cook等团队研发的一套功能动作评价体系[13-14],其主要有三大重要理论基础:(1)区域相互依存:Cook认为身体是通过一连串的稳定区域与灵活关节相连,并不断地交互交换方能正常工作,当这个模式被打破,功能障碍和代偿就会发生。(2)运动控制产生变化:疼痛和运动控制的“新理论”解释了大脑皮层运动控制系统会为损伤或疼痛部位提供短期保护,使运动控制产生变化,当长期积累达到顶峰就形成了临床上观察到的动作模式功能障碍。(3)神经发育的角度:机体动作是通过“模式”的形式习得的而不是靠单独的肌肉发展。当因疼痛等因素使运动控制产生变化时,就会产生异常的动作模式,功能障碍,使中枢神经受到长期痛觉传递,因此,需要从神经发育角度,通过纠正性训练,让大脑重新习得正确的运动模式。同时,利于机体更新衰老细胞,提高骨骼肌细胞自噬能力。由于结合了力量训练可利于肌肉修复和再生能力,延缓中老年人肌肉力量和平衡能力衰退。另外,当肌体反复循环运动锻炼后可不断刺激前庭、本体感觉器官,增强感觉的敏感性和对姿势的控制能力,从而改善老年人的平衡能力[15]。
有报道[16-17]称,P物质作为广泛分布于中枢神经、外周神经系统和组织中一种神经肽,在疼痛传递过程中主要将疼痛信号由初级神经元传递到次级神经元,在疼痛产生和发展过程中起着十分关键的作用。同时,基础研究[18]已证实,慢性炎性疼痛都伴随着P物质表达的升高。因此,当中枢神经受到长期痛觉传递时,会引发P物质分泌,从而导致炎性因子大量分泌。
本研究显示,观察组可明显抑制炎性因子TNF-α、
hs-CRP表达水平,SMFA指导下的纠正性训练可通过减少痛觉对中枢神经的传递,减少P物质分泌,从而达到抑制炎性因子的目的,达到恢复疼痛感受器阈值的目的,从而控制疼痛敏感度[19]。从主观疼痛感觉而言,观察组在VAS评分低于对照组,亦进一步说明该方法能有效抑制炎性因子、减轻疼痛程度。同时,也利于提高SF-36评分,可多方位、多层次的改善患者生活质量。从平衡能力测试评分可看出,左、右睁眼和闭眼体位测试评分明显提升,但双脚闭眼睁眼体位评分未见提高,说明平衡能力提高得以证实,但双脚着地时睁眼和闭眼评分未提高,考虑其体位前庭神经敏感度差,对姿势控制能力差有关。治疗两组骨密度值对比无显著差异,说明SMFA指导下的纠正性训练虽能增加骨骼肌力量、提高骨关节机械力量,但未发现具有提高骨密度的能力。
综上所述,本研究运用SFMA指导纠正性训练治疗OP疼痛患者,取得了较好的临床疗效,受限于人力、经费等原因,本研究样本量偏小,下一步还需要进行大样本的临床研究以及中枢神经、炎性因子和前庭神经平衡机制相关性的基础实验,从而为运用SMFA指导功能性训练治疗OP疼痛患者的有效性提供更多的客观证据。
参考文献
[1] MAKAN A M, HOUT H V, ONDER G, et al. Pharmacological management of osteoporosis in nursing home residents: The Shelter study[J]. Maturitas, 2021, 143: 184-189.
[2] KANIS JA, COOPER C, RIZZOLI R, et al. Executive summary of the European guidance for the diagnosis and management of osteoporosis in postmenopausal women[J]. Calcif Tissue Int, 2019, 104(3): 235-238.
[3] 赵胜利,袁伟权,陈柏龄.骨质疏松症相关预测指标[J].中华骨质疏松和骨矿盐疾病杂志,2020,13(5):464-472.
[4] MIRZA F, CANALIS E. Management of endocrine disease: Secondary osteoporosis: pathophysiology and management[J]. European Journal of Endocrinology, 2015, 173(3): R131-151.
[5] 王 雷,吳振英,王 勇,等.选择性功能动作评估对经筋病诊疗的启发[J].亚太传统医药,2020,16(5):185-187.
[6] 张智海,刘忠厚,李 娜,等.中国人骨质疏松症诊断标准专家共识(2014版)[J].中国骨质疏松杂志,2014,20(9):1007-1010.
[7] 王 贤,曾浩彬,陈茂水,等.整脊手法配合练功治疗神经根型颈椎病的疗效观察[J].广州中医药大学学报,2021,38(08):1661-1665.
[8] 王建俊,倪晶晶,李 瑢,苏日嘎,丛日博,其勒木格,贾欢,田乐.度洛西汀对持续性躯体形式疼痛障碍患者SF-36及TESS评分的影响[J].中国医师杂志,2021,23(1):122-124.
[9] 王晓燕.基于体感交互的静态平衡能力测评研究[D].南京:南京师范大学,2017.
[10] 韩亚军,帖小佳,伊力哈木·托合提.中国中老年人骨质疏松症患病率的Meta分析[J].中国组织工程研究,2014,018(7):1129-1134.
[11] VANDENBROUCKE A, LUYTEN FP, FLAMAING J, et al. Pharmacological treatment of osteoporosis in the oldest old[J]. Clin ical interventions in Aging, 2017, 12: 1065-1077.
[12] 张志毅,段新旺,古洁若,等.欧洲骨质疏松和骨关节炎临床及经济学协会(ESCEO)和中国骨关节炎领域专家联合发表声明:ESCEO膝骨关节炎治疗规则应同样适用于中国患者[J].中国实用内科杂志,2016,36(9):762-772.
[13] 赵伟丞,杨玉铃,陈冠中,等.功能性动作筛检之系统性回顾:信度与伤害预测[J].秀传医学杂志,2013,12(3/4):83-90.
[14] 刘云芳,付亏杰,范 飞,等.功能训练体系治疗慢性非特异性下背痛的疗效观察[J].中华物理医学与康复杂志,2018,40(12):935-938.
[15] 郑 凯,高翔宇,易凡琪,等.运动相关脑震荡对前庭与平衡功能的影响及其康复的综述[J].中国社区医师,2020,36(31):4-5.
[16] AGUIRRE-SIANCAS E E, COLONA-VALLEJOS E, RUIZ-RAMIREZ E, et al. Substance P, proinflammatory cytokines, transient receptor potential vanilloid subtype 1 and COVID-19: A working hypothesis[J]. Neurologia, 2021, 36(2): 184-185.
[17] 杨昆吾,袁普卫,董 博,等.电针对膝骨性关节炎大鼠痛行为及脊髓背角和背根神经节中疼痛相关因子含量的影响[J].针刺研究,2020,45(10):818-822.
[18] KAYA Y, ALKAN ?, K?M?ROGLU A U, et al. Effects of ibuprofen and low-level laser therapy on orthodontic pain by means of the analysis of interleukin 1-beta and substance P levels in the gingival crevicular fluid[J]. Journal of Orofacial Orthopedics, 2021, 82(3): 143-152.
[19] 赵 娟.温针灸对CAG大鼠足三里穴区组织P物质、组胺受体及炎性因子表达的影响[D].长沙:湖南中医药大学,2020.
