比较腹腔镜下结肠癌根治术与传统开腹手术治疗结肠癌的临床疗效
2021-09-23王成书
王成书
结肠癌是临床常见肿瘤疾病,其发病率以及死亡率相对较高[1]。结肠癌发病隐匿,由于其病情早期并不会表现出较为显著的临床症状,很容易进展为局部组织浸润、淋巴结转移,因此死亡率较高。传统临床治疗中,一般都是对患者实行开腹手术治疗,可有效清除病灶组织,但创伤大,增加患者疼痛感受[2]。近年来,随着医学技术迅猛发展,腹腔镜技术以其创伤小、安全性高等优势得到了广泛应用。基于此,本文比较腹腔镜下结肠癌根治术与传统开腹手术治疗结肠癌的疗效,现报告如下。
1 资料与方法
1.1 一般资料 纳入本院2019 年3 月~2021 年1 月收治的86 例结肠癌患者进行本次研究,采用计算机随机法分为观察组及参照组,每组43 例。观察组男女比例23∶20;年龄48~79 岁,平均年龄(61.22±5.93)岁。参照组男女比例22∶21;年龄49~79 岁,平均年龄(61.17±5.94)岁。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。患者均知晓同意本次研究,所有患者均已确诊为结肠癌。排除存在手术禁忌证患者;排除合并肠粘连疾病患者;排除精神障碍严重以及无法正常交流患者;排除临床基本信息不全患者。
1.2 方法
1.2.1 参照组 行传统开腹手术治疗。对患者全身麻醉后辅助其摆放合理体位,开腹后对其腹部情况进行严密探查,并使用纱布条结扎近端肠管,清扫周围淋巴结后对根部血管实行结扎处理,并在切断肠管之后对其进行缝合、固定,夹闭、切断肠管,清除病灶,检查吻合口血运,冲洗腹部之后置入引流管,并关闭腹部。
1.2.2 观察组 行腹腔镜下结肠癌根治术治疗。对患者实行全身麻醉后辅助其保持仰卧体位,在其脐部做一切口并创建气腹,在病灶对应位置确定穿刺孔,切口大小为5~6 cm,通过器械穿刺孔以及腹腔镜对腹腔内情况进行探查,在对肿瘤位置进行确定之后按照现实需求进行游离,并使用布带对回肠、结肠末端进行结扎,剪开腹膜后去除多余脂肪组织,对系膜血管进行分离后将钛夹夹于血管根部,并实行血管结扎和淋巴结清扫。
1.3 观察指标 比较两组患者手术时间、术后排气时间、术中出血量、淋巴结清扫数量、住院时间等临床指标,同时对患者的并发症发生率进行比较和记录,包括吻合口感染、切口感染以及肠梗阻等。
1.4 统计学方法 采用SPSS20.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组临床各项指标比较 两组淋巴结清扫数量比较差异无统计学意义(P>0.05);观察组手术时间(152.14±20.48)min、术后排气时间(2.16±0.94)d、住院时间(6.21±2.03)d 均短于参照组的(162.21±22.31)min、(3.81±1.23)d、(9.22±3.02)d,术中出血量(128.51±30.16)ml 少于参照组的(193.52±55.43)ml,差异有统计学意义(P<0.05)。见表1。
表1 两组临床各项指标比较()
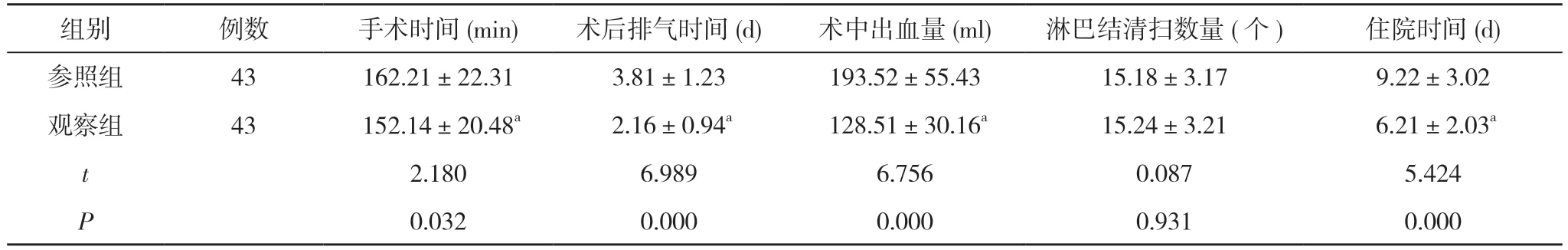
表1 两组临床各项指标比较()
注:与参照组比较,aP<0.05
2.2 两组临床并发症发生率比较 参照组并发症发生率为30.23%(13/43),其中吻合口感染5 例,切口感染4 例,肠梗阻4 例;观察组并发症发生率为6.98%(3/43),其中吻合口感染2 例,切口感染1 例。观察组并发症发生率低于参照组,差异有统计学意义(χ2=7.679,P=0.006<0.05)。
3 讨论
结肠癌是一种临床中非常常见的疾病,发病早期并不会产生较为显著的临床症状,随着病情发展和恶化,部分患者会出现消化不良、腹胀、贫血、乏力以及腹痛等症状,对其身心健康影响较大[3]。传统临床治疗一般都是行开腹手术,该术式能够对患者病灶部位情况进行直观观察,进而切除病灶组织,但患者术后易发生伤口感染等并发症,并发症风险较高[4]。此外,开腹手术创伤大、手术时间长、输血量多,且手术期间很容易破坏组织,因此对患者治疗效果以及术后恢复产生负面影响,降低其生活质量[5]。
随着医学技术的迅猛发展,腹腔镜技术的优势日渐凸显,其适应证和开腹手术大体相同,但随着腹腔镜技术、器械功能、麻醉水平的提高,腹腔镜手术的适应证也产生了明显变化。结肠肿瘤治疗中,因为其手术范围会涉及左右以及上下腹腔,传统手术通常需要在患者腹部做一切口,但是大切口会造成内脏长时间暴露、损伤腹壁,且纱布对内脏的摩擦会提高腹腔粘连风险[6],不利于患者术后肠道功能恢复。而腹腔镜手术具有创伤小、损伤小等优势,能够缩短肠道在机体外的暴露时间,有利于胃肠道功能恢复。
随着手术技术的发展和成熟,腹腔镜下结肠癌根治术中转开腹手术发生率显著降低,但是操作人员经验不足、操作不当所引起的输尿管损伤、肠系膜出血以及髂前血管出血等依旧是术中转开腹治疗的主要因素[7]。腹腔镜下结肠癌根治术和开腹手术的并发症大体相同,但是因为腹腔镜的手术条件具有特殊性,因此其并发症存在一定差异,如长时间气腹手术会引起肺栓塞、深静脉血栓,穿刺套或者气腹针会损伤组织、肠管,术中、术后很容易产生皮下气肿、出血以及肠漏等现象[8],其中最为常见的就是穿刺孔及切口肿瘤种植转移。有研究表示[9],二氧化碳气腹和切口、穿刺口种植并无关联,其产生主要是因为压迫肿瘤、操作不规范所造成的,因此在手术过程中要对套管进行牢固固定,防止操作器械对肿瘤造成压迫,并且对切口进行保护,进而实现对切口种植进行预防的目的。和开腹手术相同,腹腔镜下结肠癌根治术也要严格遵循无瘤根治的基本原则。操作过程中尽可能远离肿瘤,不要挤压、接触肿瘤,并对肿瘤远端肠管进行阻断,确定肿瘤位置,并对原发位置的脏器转移情况进行及时确定。在手术操作过程中,尽量不要引起癌细胞转移;切除范围要包括肿瘤肠袢、区域淋巴结及系膜,因为腹腔镜手术能够对系膜血管进行结扎、清扫淋巴结,所以可以实现以上要求[10]。在腹腔镜手术治疗中,其切除范围明确,能够彻底清除淋巴结,并且有着创伤小、术后恢复时间短等优势,能够进一步提高治疗效果,改善生活化质量。
腹腔镜根治术主要包括腹腔镜下游离术和小切口直视术。在腹腔镜下游离术中,其能够对切口大小进行有效确定,手术视野广阔,不会对其他器官造成损伤,能够在手术后对患者进行及时止血。此外,腹腔镜微创术能够有效改善炎性因子水平,缩短患者术后胃肠功能恢复时间。但是其对手术时机有着较高要求,患者病情进展和恶化,结肠癌程度也会随之加重,其病变会危害结肠以及其他组织,进而造成肿瘤扩散。相比于传统开腹手术,腹腔镜下根治术的治疗效果更为明显。
本次研究结果显示,两组淋巴结清扫数量比较差异无统计学意义(P>0.05);观察组手术时间、术后排气时间、住院时间均短于参照组,术中出血量少于参照组,差异有统计学意义(P<0.05)。观察组并发症发生率低于参照组,差异有统计学意义(P<0.05)。对于结肠癌患者来说,腹腔镜下结肠癌根治术的应用效果更为明显,其可以缩短手术时间,减少术中出血量,能够有效减少并发症,有利于患者恢复。
综上所述,腹腔镜下结肠癌根治术较传统开腹手术治疗效果更为明显,其可以缩短手术时间及住院时间,降低并发症发生率,安全性较高,具有临床推广价值。
