口服泛影葡胺MSCT 对非肿瘤性胸段食管破裂的诊断价值
2021-09-18高修彩刘彩云孙晓忠苗新中徐茳媛
高修彩,刘彩云,孙晓忠,苗新中,孟 冲,徐茳媛
(1.徐州医科大学附属第三医院影像科,江苏 徐州 221002;2.江苏省徐州市肿瘤医院影像科,江苏 徐州 221000;3.江苏省徐州市铜山区人民医院影像科,江苏 徐州 221002)
食管破裂早期诊治(24 h 内)死亡率约13.0%,延误诊治死亡率可达31.0%;其中自发性食管破裂的误诊率达74.3%~84.6%,早期治疗死亡率达36.0%,延误诊治死亡率高达60.0%[1-3]。早期及时准确诊断和制订合理的个体化治疗方案对降低死亡率具有关键作用[4-5],但治疗方案的选择取决于诊断时间,以及食管壁炎性水肿、脓肿,纵隔、胸腔污染严重程度与患者具体情况[6]。食管造影是诊断食管破裂的主要方法,但假阴性率高[7];普通CT 可观察纵隔及肺部情况,但观察食管破口存在局限性;口服泛影葡胺MSCT、三维重建及窗技术既可观察食管壁的完整性、破口位置与累及范围,又可清晰地观察纵隔、胸腔、肺组织细节情况,进而判断是否存在并发症(食管气管瘘、食管纵隔瘘、食管胸腔瘘),采用窗技术还可早期发现食管周围少量积气[8]。因此,笔者采用口服泛影葡胺MSCT 及三维重建和窗技术一站式观察食管破裂及其并发症的影像表现。
1 资料与方法
1.1 一般资料 回顾性分析徐州医科大学附属第三医院从2015 年10 月至2020 年12 月PACS 和医院信息系统(HIS)中临床怀疑胸段食管破裂且无肿瘤病史的98例患者的临床资料,其中男73例,女25例;年龄18~82岁,中位年龄56岁。以胃镜检查发现食管破口或食管造影发现口服对比剂经食管破口外溢为诊断标准。
纳入标准:①因饮酒、暴饮暴食等引起剧烈呕吐或误食异物或复合型外伤后胸腹部剧烈疼痛而临床医师疑诊为胸段食管破裂、无肿瘤病史,且行MSCT检查的患者。②临床资料完整。排除标准:①肿瘤性食管破裂、颈部食管破裂、食管术后吻合口瘘。②MSCT 图像欠清晰、影响观察及临床资料缺如者。
1.2 仪器与方法 使用Siemens Somatom Emotion 16 排CT 扫描仪行胸腹部MSCT 连续扫描。扫描范围:自锁骨上缘至肾门水平。53例可疑胸段食管破裂患者口服60%泛影葡胺后行MSCT 检查(口服泛影葡胺组),在MSCT 检查前5 min 吞服湖南汉森制药公司生产的泛影葡胺(60%)20~100 mL 后,在检查床上翻转体位(3~5 次),使食管内壁均匀涂抹泛影葡胺后行MSCT 检查;45例患者(未口服泛影葡胺组),因拒绝口服泛影葡胺直接行MSCT 检查。采用肺窗、脂肪窗(窗位-100 HU,窗宽400~500 HU)、纵隔窗、骨窗行轴位及多平面薄层重建(层厚、层距分别为1.5、0.7 mm),然后传输至工作站,沿薄层冠状位、矢状位食管管腔中心(口服泛影葡胺者,根据对比剂判断;未口服泛影葡胺者根据管腔内气体或液体判断)走行选点划线(上面包括食管入口,下至十二指肠层面),并根据薄层轴位图像不断调整,得到满意的矢状位、冠状位CPR 图像。
1.3 图像分析 由2 名高年资影像医师双盲法独立观察图像,出现争议时,公开讨论协商处理。口服泛影葡胺组均有足量对比剂通过食管破口内壁周缘,满足诊断要求。食管破裂需符合以下征象:①胸段食管周围发现泛影葡胺外溢,明确诊断胸段食管破裂;②胸段食管周围发现积气及局部脂肪密度增高或同时存在积气积液,且合并相应部位食管壁水肿增厚,提示食管破裂可能。需着重观察与非肿瘤性胸段食管破裂相关的MSCT 征象[3-6]:①胸段食管周围是否存在外溢的对比剂,尤以骨窗或纵隔窗观察为佳。②是否存在食管壁缺损,以脂肪窗食管壁微小缺口更清晰。③是否存在胸腔积液、纵隔积液,或合并纵隔内食管周围脂肪密度升高。④纵隔内食管周围是否存在小气泡、团片状积气,或同时存在胸腔积气。⑤与非肿瘤性胸段食管破裂相关的积液积气,即胸段食管周围积气、积液最大截面长径≥10 mm 认为与食管破裂后食管腔内气体、液体自破口外溢相关。胸段食管破口周围15 mm 范围内的积液、积气认为是食管破口周围积液积气。⑥根据纵隔脂肪密度升高和/或纵隔积液和/或纵隔脓肿、且存在纵隔积气判断可能为食管纵隔瘘;根据单侧和/或双侧气-液胸或食管破口同侧胸腔积液密度不均匀(可能为食物残渣)判断可能为食管胸腔瘘;根据存在胸段食管破裂且食管破裂口同侧相应气管、支气管走行分布区片絮状高密度影判断可能存在食管气管瘘。采用4 级评分法判断食管破裂或其并发症(食管纵隔瘘、食管胸腔瘘、食管气管瘘):0 级,确定不是食管破裂、并发症;1 级,可能不是食管破裂、并发症;2 级,可能是食管破裂、并发症;3 级,确定是食管破裂、并发症。0、1 级认为无食管破裂或并发症,2、3 级认为存在食管破裂或并发症。
1.4 统计学分析 采用SPSS 22.0 统计软件进行数据分析。采用例(%)描述计数资料,以胃镜或食管造影检查或随访结果为金标准,采用ROC 曲线评价口服泛影葡胺组、未口服泛影葡胺组MSCT 的诊断效能。采用非参数检验(Mann-Whitney U 检验)分析对比剂(泛影葡胺)外溢、食管壁缺损、食管破口周围积液积气、与食管破口相关积液积气在2组间的差异。采用二元Logistic多变量回归分析诊断非肿瘤性胸段食管破裂的可靠MSCT 征象。以双侧P<0.05 为差异有统计学意义。
2 结果
2.1 MSCT诊断非肿瘤性胸段食管破裂的结果 98例可疑食管破裂患者中,经胃镜或食管造影证实为非肿瘤性食管破裂36例(36.7%),男27例,女9例,年龄25~82岁,中位年龄63岁;其中自发性、异物性及外伤性胸段食管破裂分别为15例(41.7%)、19例(52.8%)、2例(5.5%)例;胸上段、胸中段、胸下段及食管胃结合处食管破裂分别为8例(22.2%)、11例(30.6%)、17例(47.2%);合并食管气管瘘、食管纵隔瘘、食管胸腔瘘分别为2、21、19例,6例同时存在食管纵隔瘘和食管胸腔瘘(图1)。62例(63.3%)无胸段食管破裂患者经胃镜检查或出院后随访3 个月证实,其中男16例,女46例,年龄18~80岁,中位年龄58岁。

图1 男,62岁,异物性食管破裂、食管纵隔瘘、食管胸腔瘘 图1a CT 冠状位图像示纵隔内外溢的泛影葡胺(白箭)图1b CT 轴位图像示食管微小破口(黑箭),破口旁见少量积气 图1c CT 轴位肺窗图像示右侧液气胸(黑箭),密度不均匀
口服泛影葡胺组53例中,误诊4例,其中误诊为非肿瘤性胸段食管破裂1例,食管纵隔瘘1例、食管胸腔瘘2例。漏诊5例,其中漏诊非肿瘤性胸段食管破裂3例、食管纵隔瘘1例、食管胸腔瘘1例。未口服泛影葡胺组误诊8例,其中误诊食管纵隔瘘2例、食管胸腔瘘3例。漏诊6例,其中漏诊食管纵隔瘘3例、食管胸腔瘘5例,口服泛影葡胺MSCT诊断非肿瘤性胸段食管破裂的效能高于未口服泛影葡胺组(表1)。
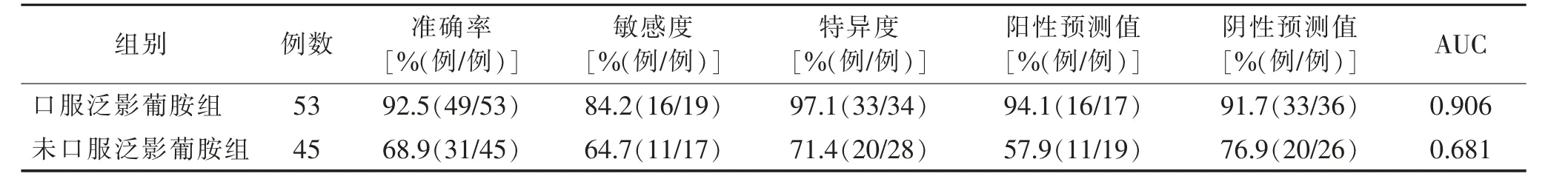
表1 MSCT 对2组胸段食管破裂的诊断效能
2.2 胸部MSCT 征象与食管破裂的相关性(表2,3)食管破裂与无食管破裂组间泛影葡胺外溢、食管壁缺损、食管破口周围积液、食管破口周围积气,以及与食管破口相关的积气、积液情况比较,差异均有统计学意义(均P<0.001);多因素分析显示,泛影葡胺外溢是诊断非肿瘤性胸段食管破裂的可靠征象。

表2 口服泛影葡胺MSCT 征象与食管破裂的单因素分析 例(%)
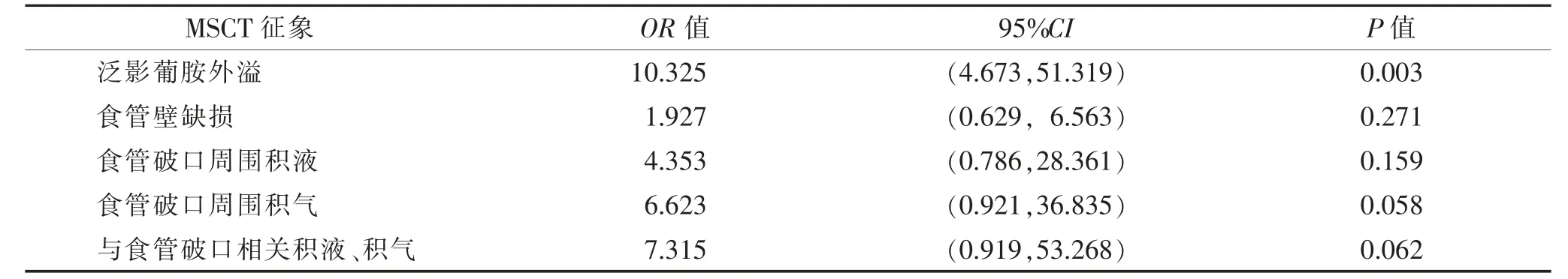
表3 口服泛影葡胺MSCT 征象与食管破裂的多因素分析
3 讨论
食管破裂的治疗较棘手,从理论上讲食管破裂后至确诊时间越长,口腔分泌物、食物、细菌、病毒经食管破口进入周围组织器官内越多[8-9];若合并气管壁穿孔,则形成食管气管瘘,食物、细菌、病毒等通过食管气管瘘口、沿气管支气管蔓延、快速形成严重的肺部炎症,进而导致肺脓肿,最严重者可导致呼吸衰竭;若合并食管纵隔瘘,则细菌、病毒、食物残渣聚集于纵隔内,形成纵隔炎、纵隔脓肿;若侵蚀主动脉,可形成主动脉破裂,患者可在短时间内死亡;若纵隔胸膜破裂,则可形成食管胸腔瘘,口腔分泌物、食物残渣、细菌、病毒进入胸腔内,胸腔负压消失,形成严重脓胸。因此,食管破裂成功治愈的关键是早期正确诊断,而早期诊断常依赖于综合影像学检查。
非肿瘤性胸段食管破裂治疗方案的选择与病因、并发症密切相关。MSCT 及MPR、CPR 可充分清晰显示误食异物的大小、形态、密度,以及异物卡顿食管的位置。食管第二生理狭窄位于主动脉弓压迹处,若异物游离食管壁刺入主动脉,可形成主动脉食管瘘,导致致命性大出血。MSCT 及重建技术、软读片技术还可对食管破裂严重程度进行分级[10]:Ⅱ级,异物穿透食管壁,全身感染症状轻,继发或不继发食管壁轻度感染、食管周围局限性脂肪密度增高,异物与主动脉距离大于5 mm(在骨窗、纵隔窗CPR 图像可准确测量此距离);Ⅲ级,异物穿透食管壁,全身感染症状重,纵隔内明显积气积液,异物与主动脉距离小于5 mm,胸段食管外缺乏浆膜层与外膜层、周围组织结构疏松。食管周围重度感染及取出异物时均可能损伤主动脉,造成隐匿性食管主动脉瘘。
自发性胸段食管破裂应与急性胰腺炎及消化道破裂穿孔相鉴别,口服泛影葡胺MSCT 及三维重建、再结合软读片的窗技术可清晰显示食管破口及邻近食管壁水肿、周围相关的积气积液征象。当患者在暴饮暴食或饮酒后出现胸骨后疼痛及呼吸困难,应与急性心肌梗死、主动脉夹层动脉瘤、主动脉破裂、肺动脉栓塞、急性自发性气胸等疾病相鉴别;口服对比剂MSCT 及软读片窗技术、重建技术可清晰显示纵行破裂的食管破口,重点观察胸下段食管左侧壁(这是食管解剖部位的薄弱区,食管缺乏浆膜层、外膜层,当剧烈呕吐时可急剧增加食管腔内的压力,导致该部位破裂,破口常较大,部分患者可能是全食管破裂,食管及周围组织污染严重,预后差)。化学性物质引起的腐蚀性食管破裂多为迟发性,难以估计损伤严重程度,常形成弥漫的深部糜烂与溃疡,可浸润邻近器官与大血管,一旦形成食管动脉瘘,死亡率极高;车祸、坠落等外伤后,全身伤情重,食管破裂引起的症状往往不易被发现而导致延误诊断;内镜操作不规范引起的食管破裂亦不能被忽略;对于以上病因引起的非肿瘤性胸段食管破裂及其并发症,口服泛影葡胺MSCT 及软读片窗技术、重建技术可快速一站式明确诊断。
本研究发现,诊断非肿瘤性胸段食管破裂的最可靠征象是泛影葡胺外溢;非肿瘤性胸段食管破口周围积气积液、食管破口相关积气积液、食管壁缺损与胸段食管破裂亦具有明显相关性,但多因素分析差异无统计学意义;且MSCT 显示的胸段食管破裂的病因、纵隔感染、肺部感染等对治疗方案的选择也具有重要作用。
综上所述,MSCT 联合软读片窗技术、三维重建技术可准确诊断非肿瘤性胸段食管破裂的病因及相关并发症,口服泛影葡胺可明显提高诊断效能。
