无管化微通道经皮肾镜与输尿管软镜治疗2~3 cm肾下盏结石的比较
2021-09-18巴正陈杨李涛涛宫宇卓栋
巴正,陈杨,李涛涛,宫宇,卓栋
(皖南医学院第一附属医院,弋矶山医院泌尿外科,安徽 芜湖 241001)
目前,经皮肾镜取石术(percutaneous nephrolithotomy,PCNL)仍然是>2 cm的肾结石的首选的治疗方法[1]。传统PCNL的主要缺点是需要使用较大的鞘管,以致较多的并发症,包括出血、邻近器官的损伤、术后疼痛、住院时间长等,但近年无管化微通道经皮肾镜碎石术(tubeless mini-percutaneous nephrolithotomy,TMPCNL)的开展,已大大降低了这些并发症[2]。而且随着内镜技术的进步,输尿管软镜碎石(flexible ureteroscopic lithotripsy,FURL)已不再仅仅局限于<2 cm肾结石的治疗[3],但其在2~3 cm肾下盏结石的疗效仍存争议。本研究回顾性分析2018年10月—2020年9月本院收治90例2~3 cm肾下盏结石患者的临床资料,其中45例行TMPCNL治疗,45例行FURL治疗,比较分析两种方法在处理2~3 cm肾下盏结石的疗效及差异,现报道如下。
1 资料与方法
1.1一般资料 本研究选取弋矶山医院2018年10月—2020年9月收治的结石患者,共纳入90例,根据患者意愿,45例患者行TMPCNL,另45例行FURL,分为TMPCNL组和FURL组。采集所有纳入患者的一般资料,包括性别、年龄、体质量指数(BMI)、糖尿病史、高血压病史、结石直径、 肾积水情况等。两组患者一般资料比较差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患者的一般资料
1.1.1纳入标准 ①B超、CT、KUB 等确诊为肾下盏结石且结石直径为2~3 cm;②年龄18~75岁;③患者及家属签署知情同意书。
1.1.2排除标准 ①合并肾中、上盏结石;②合并泌尿系统畸形,尿路狭窄,肾盂输尿管连接部梗阻;③中、重度肾积水;④合并有恶性肿瘤,既往泌尿系统手术史;⑤术前严重感染难以控制;⑥有心肺系统、血液系统等手术禁忌证。
1.2手术方法
1.2.1TMPCNL组 全身麻醉后,患者在截石位下逆行留置F7输尿管导管。保留气囊导尿管,使导管与之固定,改俯卧位,通过导管建立人工肾积水,在B超引导下选择适当穿刺点完成肾穿刺,拔出针芯,见尿液流出后置入工作导丝。沿导丝扩张通道达F16或F18,建立经皮肾通道,将输尿管镜经以上通道送入肾盂确定结石所在位置、数目等,置入钬激光,设置能量1.0~2.0 J,将结石碎块化或粉末化后自鞘管利用灌注泵水流冲出,较大块碎石可用取石钳取出,探查术野范围内未见有意义结石后,沿导丝置入F7双J管。直视下观察穿刺通道无活动性出血,采用无管化,不放置造瘘管,拔出操作鞘,缝合穿刺切口,并观察3 min切口无渗血,术毕。
1.2.2FURL组 所有患者术前2周常规放置F5双J管。全身麻醉后,患者取截石体位,输尿管镜置入拔除双J管,进镜入肾盂观察输尿管有无狭窄和扭曲,留置斑马导丝,沿导丝置入F12/14输尿管软镜鞘至肾盂附近,沿软镜鞘置入输尿管软镜至肾盂,探查肾盂及肾盏,确认结石情况后,置入200 μm钬激光光纤,将结石自周围向中心以“蚕蚀法”粉末化碎石。用取石网篮取出结石碎块,同时可利用取石网篮或取石钳将下盏较大结石移至中、上盏后继续碎石。为防止粉末化的结石下方仍有结石残留,可适当增加灌水压冲开碎石末,以防遗漏,同时可采用脚高头低位,以利于将结石移至肾盂或较高肾盏方便碎石。镜下仔细检查无明显结石残留后,常规留置F5双J管和导尿管。
1.2.3术后处理 TMPCNL组和FURL组患者出院前均行KUB检查了解碎石情况和双J管位置,两组术后1个月拔除双J管,同时复查KUB检查以评价清石效果(而术前KUB阴性结石,需复查CT),随后门诊定期复查B超或KUB。
1.3观察指标 比较两组手术时间(从进镜开始到退镜结束),术中出血量(术后急诊血常规的血红蛋白与术前血红蛋白的差值),术后住院时间(即术后至出院的时间),一期结石清除率(结石清除标准依据术后KUB或CT未见结石残留或残石<4 mm),总结石清除率以及并发症(迟发性出血、术后高热、脓毒症、胸腔脏器损伤)等指标。

2 结果
2.1两组术后结果比较 两组均顺利完成手术,TMPCNL组均为单通道碎石,术后均未保留肾造瘘管。与FURL组相比,TMPCNL组手术时间较短(P<0.001);FURL组术后血红蛋白下降较少(P<0.001);与FURL组相比,TMPCNL组一期结石清除率高(P<0.05),但两组的总结石清除率比较差异无统计学意义(P>0.05),见表2。TMPCNL组一期有10例结石残留(≥4 mm),其中术后6例经体外冲击波碎石排净,1例行FURL后排净,最后仍有3例有结石残留(≥4 mm),总结石清除率93.33%;FURL组一期有19例结石残留(≥4 mm),9例经体外碎石和5例行二期FURL均排净,2例拔除双J管后出现“石街”,以致输尿管梗阻,予急诊输尿管镜处理后也均排净,最终仍有6例结石残留(≥4 mm),总结石清除率86.67%。
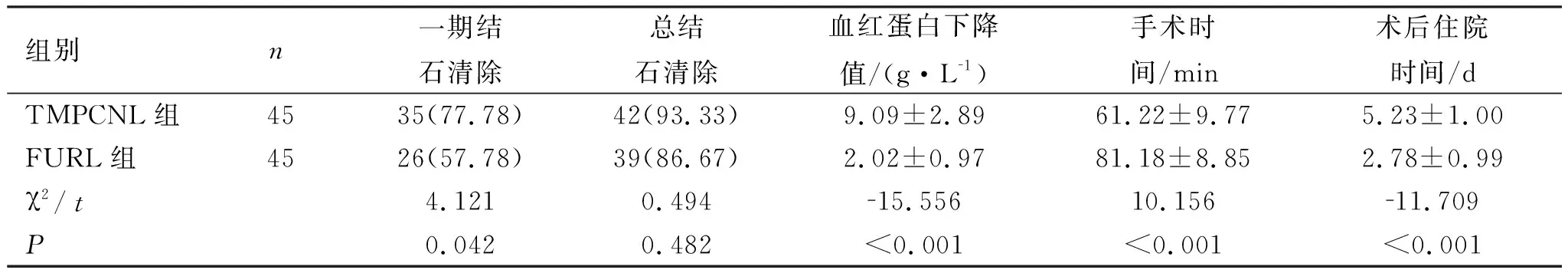
表2 两组患者术后结果比较
2.2两组术后并发症比较 两组术后并发症发生率比较差异无统计学意义(P>0.05)。TMPCNL组有3例出现术后高热,均及时处理,12 h内体温恢复正常,均未进展为尿脓毒症;2例术后第1天出现迟发性出血,其中1例出血较多,考虑活动性出血,急诊行高选择性肾动脉栓塞止血,另1例出血量较少(<300 ml),对症止血制动后痊愈;1例出现胸膜损伤,经胸腔闭式引流后痊愈。FURL组有2例出现术后高热,予以及时处理,体温恢复正常;而有2例继发尿脓毒症,加强抗感染等治疗后痊愈;无患者出现术后出血,见表3。
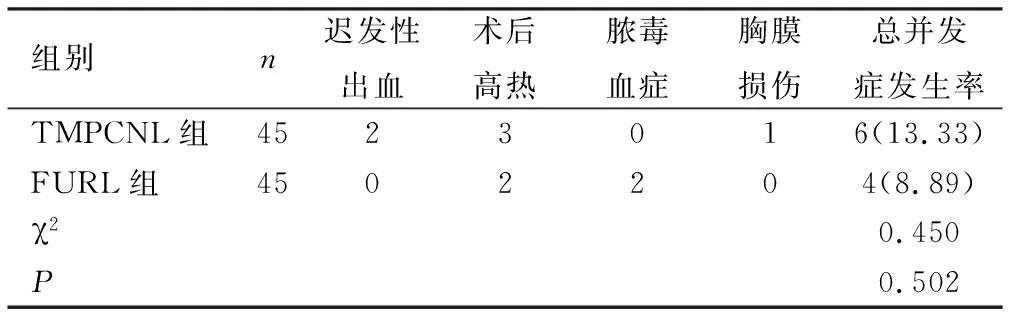
表3 两组患者术后并发症的比较
3 讨论
肾结石是常见的尿结石疾病,其中肾下盏结石约占36%左右[4]。肾下盏的盏颈狭长、迂曲,更易形成尿结晶,其他盏的结石进入肾下盏也不易排出,所以肾下盏结石较为多见,约占有症状需要治疗肾结石的40%[5],而且由于其特殊的空间位置,治疗后结石残留率也较高。肾下盏结石的治疗方式主要有体外冲击波碎石(ESWL)、经皮肾镜碎石(PCNL)、FURL等。CUA指南推荐<1 cm的肾下盏结石可首选ESWL,但李创业等[6]研究发现ESWL治疗后未排出的结石碎片易沉积在肾下盏,结石的复发率高于PCNL治疗。而且随着结石负荷的增大,ESWL治疗肾下盏结石的清除率明显降低,效果不尽人意。
PCNL常作为2 cm以上肾结石的首选治疗方法,Unsal A等[7]研究认为,PCNL治疗1~2 cm的肾下盏结石一期结石清除率达93%,而>2 cm的肾下盏结石,其一期清除率也高达96%。虽然清石率较高,但传统的PCNL穿刺通道较大,容易损伤血管及盏颈,还可能损伤胸腹脏器,术后也常发生尿瘘等情况,在临床上不容忽视。随着技术的不断地发展和创新,PCNL微创化、无管化治疗逐渐被临床医生所认可[8],TMPCNL治疗的结石清除率与PCNL相当,而且一定程度上能减轻患者术后疼痛、缩短住院时间,术后并发症率也相对较少[9]。即便如此,临床上上述并发症也不可避免。
随着软镜技术以及钬激光、取石网篮等辅助设备的发展,使得FURL治疗肾下盏的效率不断提高。而且因其通过人体自然腔道完成手术,创伤小,术后恢复快,逐渐被国内外临床医生用于肾下盏结石的治疗。有研究认为对于1~2 cm的肾下盏结石清石率较高,损伤小,疗效好[10]。FURL治疗<2 cm的肾下盏结石效果与TMPCNL相当[2]。虽近年来不少临床研究将其用于处理2 cm以上的肾下盏结石,且取得了不错的效果,但其在2~3 cm的肾下盏结石的疗效仍存争议。因此,我们通过回顾性研究比较TMPCNL与FURL处理2~3 cm肾下盏结石的差异,以评估两种方法处理2~3 cm肾下盏结石的有效性及安全性。
研究表明TMPCNL的一期结石清除率明显高于FURL,手术时间也相较短[11]。郜小帅等[12]通过Meta分析比较MPCNL和FURL在处理肾下盏结石的有效性及安全性,认为MPCNL和FURL均可用于处理肾下盏结石,但MPCNL清石率高而且手术时间短。本研究也同样发现,TMPCNL组一期结石清除率比FURL组高(P<0.05),但总的结石清除率两组相似,手术时间比FURL短。FURL一期清石率较低的原因,我们认为可能是:结石较大,碎石后大量石屑覆盖在碎块结石表面,容易遗漏;碎石块数量过多,容易移动至各个肾盏,取石网篮取石时容易遗漏,而且较大或较小的碎石不易取出;手术时间长,术后需增加灌洗压力,肾黏膜易出血,加上大量碎石末导致视野不清晰。当然,也可能与肾盏解剖结构有关,有研究认为肾下盏夹角(infundibulopelvic angle,IPA)<30°会降低FURL的碎石成功率[13],但Kilicarslan H等[14]却认为只有肾下盏漏斗部宽度(infundibular width,IW)<5 mm会影响FURL碎石效率,IPA角不能作为其预测因素。因此,我们选择手术方式时不仅要考虑结石的情况,还需评估患者的肾盏解剖结构。至于FURL手术时间长可能与结石较大及 FURL的220 μm钬激光碎石效率较低有关,而且TMPCNL处理结石无须粉末化,缩短了手术时间。也有学者提出“侧卧斜仰截石位”无管化经皮肾镜可避免体位更换,减少手术时间,也可利于术中碎石的冲出[15]。我们体会,在FURL处理肾下盏结石时,可利用取石网篮将下盏的结石移至中盏或肾盂内碎石,可提高FURL的清石效率。然而,我们也发现FURL总体的结石清除率和TMPCNL相当,这也说明FURL治疗后,多期取石也能获得比较满意的碎石结果,但也增加了患者的住院费用。
与TMPCNL相比,FURL的术中出血较少,术后住院时间短,这也与大多研究结果一致[11,16]。至于并发症方面,我们研究发现,TMPCNL组与FURL组总的并发症发生率相似,与金志波等[17]研究结果一致,而颜姚[16]、张宇等[11]却发现MPCNL术后并发症率显著高于FURL,虽总并发症率差异不显著,但FURL组术后出现2例高热,甚至有2例继发脓毒症,及时加强抗感染后痊愈,而TMPCNL组术后出现3例高热,未继发脓毒症。考虑可能因FURL手术时间过长,肾脏持续处于高压,而促使细菌毒素入血所致。因此,无论哪种手术方式,都应严格控制围术期感染,术中感染较重者,建议置管引流后分期手术。TMPCNL组术后发生2例迟发性出血,其中1例较为严重,急诊高选择性动脉栓塞后痊愈,而FURL组患者术后均未出血。TMPCNL术后发生1例胸膜损伤,考虑可能因穿刺肾盏过高过深导致,经过胸腔闭式引流治愈出院。
总之,在处理2~3 cm肾下盏结石上,TMPCNL和FURL均有良好的碎石效果和安全性。TMPCNL一期清石率高,手术时间短,而FURL术中及术后出血少,恢复快,分期FURL也可作为治疗2~3 cm肾下盏结石的一种选择。至于手术的选择,须根据患者的情况,医院的条件及医生擅长的技术等综合制定个体化治疗方案。但本研究因纳入的样本有限,且为单中心回顾性研究,所得结论仍须更深入研究进一步证实。
