中低位直肠癌保肛术后病人排便功能的现状调查与分析
2021-09-16
直肠癌是我国常见的恶性肿瘤之一,在世界范围内其发病率仅次于乳腺癌[1]。我国直肠癌病人中约有2/3~3/4为中低位直肠癌[2]。目前随着医疗技术的提高,肿瘤下缘距离齿状线2 cm以上的病人仍有较大可能获得肛门保存,直肠癌保肛手术的比例达到62%~85%,病人术后5年生存率达到70%[3-4]。尽管保肛手术为病人免去了终生携带肠造口所带来的身体、心理、社会功能的影响,极大限度地保留了肠道的连续性,术后病人的排便功能是否能较大程度保存值得关注。术后据报道80%~90%的病人会出现不同程度的以便急、便频、大便失禁和排便困难等一系列症状为主要表现的排便功能失调,即所谓的低位前切除综合征(low anterior resection syndrome,LARS),给其日常生活带来严重困扰[5-7]。
目前,针对直肠癌保肛术后排便功能现状调查,大多采用问卷调查进行主观指标评价或较小样本的干预性研究[8-9],结合术后肛门排便动力学的客观指标综合评价排便功能少见报道。因此,本研究拟通过调查中低位直肠癌保肛术后病人的排便功能的现状,利用高分辨肛门直肠测压仪评估肛门直肠生理动力学客观指标,结合主观指标综合评价病人的排便功能,进一步探讨其影响因素,为后续进行针对性的康复治疗提供依据。
1 对象与方法
1.1 研究对象 本研究采用便利抽样法选取广州市某三级甲等医院排便障碍专科门诊随访的中低位直肠癌保肛术后病人为研究对象。研究前经本院伦理委员会审核批准,入选病人知情同意。纳入标准:年龄≥18岁;经肠镜或病理检查确诊为中低位直肠癌(肿瘤下缘距齿状线2~8 cm)[10]且外科医生肛门指检预期能保肛;经直肠癌前切除手术治疗(LAR术式),非造口术后或经LAR术式并行临时性造口已还纳(即可经肛门排便)1个月以上[11];能用粤语或普通话交流;理解并同意参与本研究。排除标准:无法用语言或文字沟通者;术前患有其他影响肠道功能的疾病,如克罗恩病、肠易激综合征、溃疡性结肠炎等;伴有其他严重躯体疾病或精神疾病者;意识模糊者。
1.2 方法
1.2.1 调查方法 所有病人均接受问卷调查和高分辨肛门直肠测压仪检测肛门直肠生理动力学。①问卷调查:征得医院同意后,以现场发放和电子链接的形式向符合纳入标准的造口病人发放问卷。其中以电子链接方式发放的问卷采用统一指导语,且设置需完整填写才可提交,请病人填写完整后提交或在家属协助下填写提交;现场发放的问卷用统一的指导语进行解释,并现场回收。2019年1月—2020年6月本次调查共发放180份问卷,其中通过电子链接发放65份问卷,现场发放115份,共回收162份。剔除16份无效问卷,有效问卷为146份,并最终纳入统计分析,回收率为90.00%,有效率为90.12%。②肛门直肠压力测定:肛门直肠压力测定又称肛门直肠测压,是指将压力测定装置置入直肠内,通过装置感受器的压力变化来量化评估肛门内外括约肌、盆底、直肠的功能及其之间协调情况的一种安全、简便、无创、客观的监测技术。可作为研究肛门直肠疾病和排便异常的病理生理学依据[12]。
1.2.2 测量工具
1.2.2.1 一般情况调查表 由研究者在回顾国内外文献[13-15]的基础上自行设计,包括人口学和疾病相关资料两方面的内容。人口学资料包括年龄、最高学历、婚姻状况、职业状态、家庭人均月收入、医疗费用支付方式、职业状态等。疾病相关资料包括:肿物下缘至肛缘距离、手术方式、最近一次手术时间(根治术手术或回纳手术)、术后并发症、有无放化疗等。
1.2.2.2 中文版LARS评分表 丹麦学者Emmertsen等[16]于2001年—2007年向1 143例接受根治性低位前切除术病人发放有关肠功能的问卷,最终有961例应答者组成的全国大队列分析和验证得到主要包括排气失禁、稀便失禁、排便频率、里急后重感和排便急迫感5个项目的LARS评分表,总分42分。根据评分把病人分为3个等级,无LARS(0~20分)、轻度LARS(21~29分)、重度LARS(30~42分)。Juul等[17]在2014年进一步验证了LARS评分表在国际范围内的趋同/区分效能和可靠性。国内曹兰玉等[18]于2013年对该量表进行汉化,并以40例病人为对象,对该量表的结构效度、内容效度和重测信度进行了初步评价,结果显示信效度良好;阎晶晶等[19]应用中文版LARS评分表评估了108例低位前切除术后病人排便失调的严重程度,研究发现该量表敏感性为93.8%、特异性为76.7%,具有良好的信效度,用于评估直肠癌低位前切除术后病人排便失调的严重程度高效、可信。因此,本研究采用中文版LARS评分表评价直肠癌保肛术后病人的排便功能。
1.2.2.3 肛门直肠测压 采用美国Sandhill公司生产的固态肛门直肠高分辨测压设备(产品型号InSIGHT PHNS-A)为病人进行肛门直肠测压,主要测量指标为肛管静息压、直肠静息压、肛管最大收缩压、肛管最大收缩时间、直肠初始感觉阈值、直肠便意感觉容量、直肠最大耐受容量、直肠顺应性、肛管高压带等。由受过相关培训、拥有5年以上结直肠肿瘤外科护理经验的主管护师进行统一测量。
1.2.3 统计学方法 应用SPSS 20.0统计软件进行统计分析,病人的人口学和疾病相关资料采用均数、标准差、中位数及构成比进行描述;中文版LARS评分表得分及严重程度根据数据分布情况采用均数、标准差、百分比描述。通过单因素分析、Logistic回归分析中低位直肠癌保肛术后病人LARS严重程度是否受病人性别、年龄、肿物下缘至肛缘距离、有无放化疗、手术方式、有无手术后并发症等因素的影响。以P<0.05为差异有统计学意义。
2 结果
2.1 人口学与疾病相关资料 本研究146例中低位直肠癌保肛术后病人中男90例,女56例,年龄为22~83(57.87±12.49)岁,术前肠镜结果显示肿瘤下缘距肛缘距离为2~8(5.20±1.40)cm。其他相关资料详见表1。

表1 中低位直肠癌保肛术后病人人口学与疾病相关资料(n=146)
2.2 中低位直肠癌保肛术后病人排便功能
2.2.1 LARS发生情况 146例病人中发生排便功能障碍,即LARS评分表提示为轻度和重度LARS的病人共112例(76.71%),其中轻度LARS的病人60例(41.09%),重度LARS的病人52例(35.62%)。LARS评分表显示,146例病人的每日排便次数为(5.31±4.61)次,其中27.59%的病人每日排便次数为4次及以上,提示中低位直肠癌保肛术后病人总体排便次数较多。中文版LARS评分表各项调查结果情况见表2。

表2 中文版LARS评分表各条目调查结果情况(n=146)
2.2.2 肛门直肠生理功能 本研究146例中低位直肠癌保肛术后病人肛管静息压、肛管最大收缩压、直肠初始感觉阈值、直肠便意感觉容量、直肠最大耐受容量、直肠顺应性等指标详见表3,与正常人群[12](无肛门直肠病变、无肛门排便障碍)相比,各项指标比较差异具有统计学意义。

表3 两组病人肛门直肠测压各指标值比较
2.2.3 中低位直肠癌保肛术后病人排便功能影响因素分析
2.2.3.1 影响中低位直肠癌保肛术后病人排便功能的单因素分析 单因素分析结果显示:术前放化疗、肿物下缘距肛门距离、预防性造口是中低位直肠癌病人保肛术后排便功能的影响因素(P<0.05)。见表4。
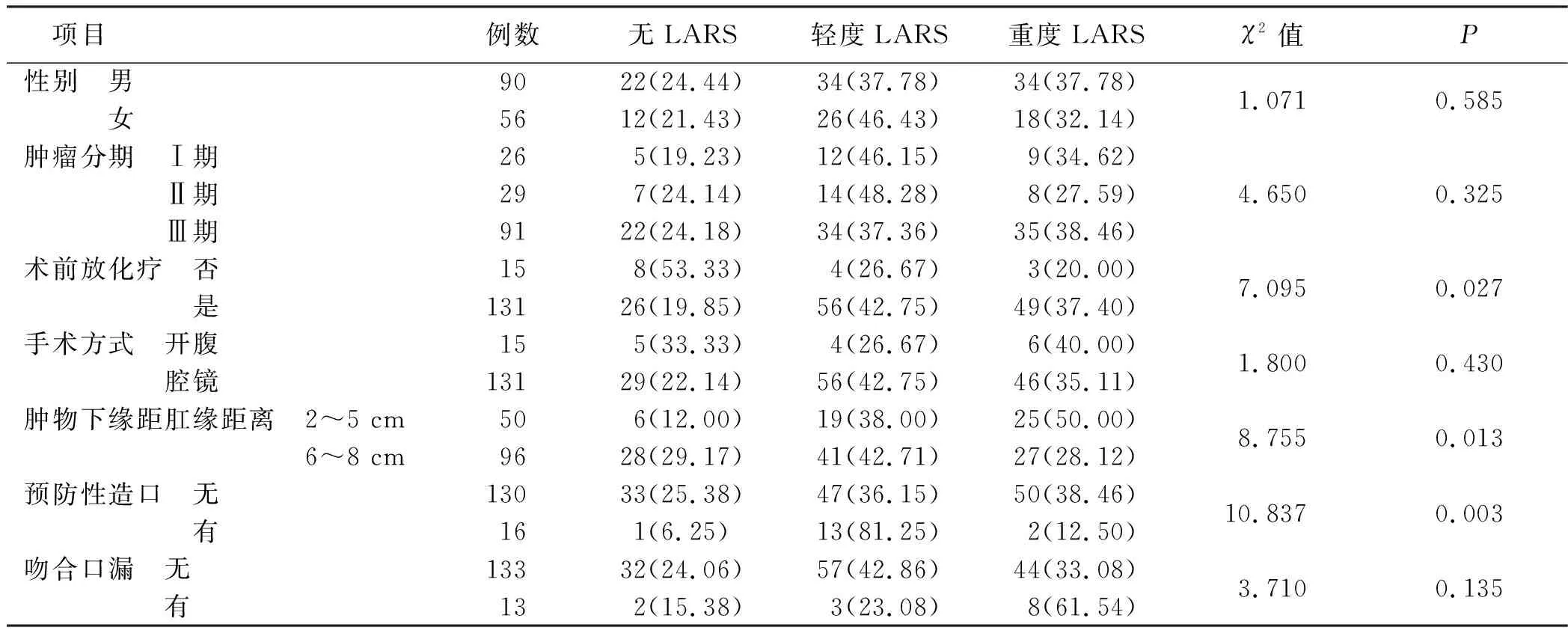
表4 影响中低位直肠癌保肛术后病人排便功能的单因素分析(n=146) 单位:例(%)
2.2.3.2 影响中低位直肠癌保肛术后病人排便功能的多因素Logistic回归分析 以中低位直肠癌保肛术后病人是否发生LARS为因变量,以单因素分析中有统计学意义的因素为自变量进行Logistic回归分析。结果显示,术前是否接受放化疗、肿物下缘至肛缘距离是中低位直肠癌保肛术后病人排便功能的独立影响因素(P<0.05),见表5。

表5 影响中低位直肠癌保肛术后病人排便功能的多因素Logistic回归分析
3 讨论
3.1 中低位直肠癌保肛术后的病人普遍存在排便功能障碍 本研究结果显示,146例病人中LARS评分问卷提示为轻度和重度LARS的共112例,占比76.71%,其中重度LARS的病人约占35.62%,提示绝大多数病人术后存在排便功能障碍,其中相当部分的病人排便功能障碍较为严重。从排便障碍的具体表现上看,病人每日排便次数平均超过5次,近5%的病人每日排便次数超过7次,近30%的病人伴有较严重的里急后重和排便急迫感,提示中低位直肠癌术后病人普遍存在排便次数较多、里急后重、排便急迫感等排便问题。国外多项研究显示,直肠癌保肛术后肛门功能障碍发生率超过80%,并且严重排便功能障碍的病人比例约为20%~50%[20-21]。国内佟伟华[22]的研究显示,直肠癌切除术后LARS的发生率为77.4%,与本研究结果接近,但高于李雪峰[23]报道的66.6%和罗丽丹等[24]报道的64.9%。这可能与病人具体治疗方式,如手术方式的选择、新辅助治疗等有关。此外,由于本研究所使用的LARS评分表的评定完全依赖病人本人的主观感受决定,因此也不能排除病人个人原因导致的LARS评分及LARS发生率的差异。尽管本研究中,保肛术后病人排便功能障碍的发生率与其他研究报道的有所差异,但与其他研究结果一致的是,术后病人普遍存在不同程度的排便次数增多、排便急迫等排便问题。排便次数增多导致肛门周围持续受粪水刺激,反复擦拭摩擦易使病人肛周皮肤局部疼痛、破损甚至出血。破损的肛周皮肤继续受粪水刺激、摩擦将进一步加重局部疼痛,病人痛苦不堪,严重影响正常生活。持续性的潮湿状态易引发二次感染,加重病人痛苦。因此,对直肠癌保肛术后排便次数较多的病人,应指导其正确的肛周皮肤清洁、保护的方法,做好日常防护,建议采取轻柔点式冲洗、吸干水分的方法替代擦洗法,破损的皮肤可采用造口保护粉促进愈合。
3.2 中低位直肠癌保肛术后病人的肛门直肠功能有所下降 本研究结果显示,中低位直肠癌保肛术后病人的肛门直肠各项生理指标均明显低于正常人群,提示保肛术后病人的肛门直肠功能有所下降。其中直肠便意容量主要反映直肠感觉功能,直肠顺应性则反映直肠弹性。直肠感觉过敏、顺应性下降常与急迫感、排便次数增多有关[12]。中低位直肠癌保肛根治术常需切除接近齿状线的部分直肠[25],引起直肠大便感受器受损,直肠的存储功能消失,黏膜排便反射失代偿,导致病人直肠容量变小,感觉异常。吻合口距肛缘越近,其发生率越高。既往研究发现,排便感觉障碍相比排便失禁,对病人生活质量影响更常见、更严重[26]。排便急迫常使病人感觉便意强烈难忍、坐立不安,需要立即如厕,从而导致正在进行的工作或活动被迫暂停。多数病人为避免排便急迫所带来的尴尬和不适感而主动减少社交活动,被迫长居家中;即使外出,也常需提前了解厕所信息确保频繁如厕,久而久之易产生焦虑、抑郁情绪。研究发现,生物反馈训练可有效改善直肠癌保肛术后排便次数多、急迫感等症状[27],其他训练如便意训练、盆底肌肉训练在一定程度上也有助于排便功能的恢复[28]。提示在中低位直肠癌保肛术后应尽早指导病人针对性地开展训练,有条件者可尝试生物反馈治疗。
3.3 术前接受放化疗、肿物位置是中低位直肠癌保肛术后病人排便功能的独立影响因素 本研究结果显示,术前接受放化疗、肿物下缘至肛缘距离2~5 cm的中低位直肠癌病人在保肛术后更易发生排便功能障碍,与国内陈鑫等[8,23]的研究结果较为一致。放化疗不同程度破坏了肠道正常的保护屏障,导致肠道炎症、周围组织粘连和纤维化、直肠神经丛及盆腔自主神经损伤、直肠肛管的顺应性下降等,严重者可出现肠穿孔、腹腔内脓肿形成。研究证实在术后5年,接受放化疗的病人排便功能障碍发生率和严重程度均高于单纯手术者[29]。另有研究表明,LARS的发生与吻合口愈合过程发生炎症反应强度以及放化疗导致的局部炎症相关[30-31]。杀灭致病菌、缓解局部炎症水肿、调节肠道自主神经功能可能是治疗LARS的途径。此外,肿物下缘至肛缘距离越近,手术切除的范围必然扩大,术中损伤肛门括约肌及盆腔自主神经的可能性也越高,而保留的直肠长度缩短,直肠容积减小,储便及控便能力下降,这些都可导致病人术后出现排便次数增多、排便感觉障碍等问题。
值得注意的是,有研究认为,在保肛术后随着时间的推移,LARS的症状会逐渐减轻,尤其是术后6个月后LARS的评分较之前明显下降,考虑与肛门括约肌的功能缓慢恢复有关[32]。与此结果不同的是,本研究在进行LARS发生的影响因素分析时发现,不同病程即术后恢复时间的病人,术后LARS的发生情况无差异。这可能与本研究中65.75%(96/146)的病人为术后6个月以上且术前接受过放化疗,肛门直肠功能较差、术后恢复缓慢的病人有关。本研究还发现,是否预防性造口的病人术后发生LARS的比例差异无统计学意义,与相关研究结果不符[33],可能与本研究纳入的行预防性造口病人数量较少有关。另一种可能的解释为,预防性肠造口可有效减少术后吻合口漏的发生,但预防性造口的使用可能会引起新直肠失用性肠炎,造口还纳后同样影响排便状况[29]。此种说法仍需进一步研究证实。
综上所述,中低位直肠癌保肛术后病人普遍存在不同程度的排便功能障碍,肿物距肛门位置低、术前放化疗是导致病人术后发生排便问题的高危因素。临床工作中对病人术后出现的排便问题,如排便次数增多、排便急迫等症状,针对性地进行康复治疗和症状的自我管理,以降低排便问题所带来的影响,提高生活质量。
