两种麻醉复合用药在OSAHS 患者纤支镜引导经鼻气管插管中的效果比较
2021-09-16崔松勤黄红芳黄赛赛黄雪莲
崔松勤,黄红芳,芮 骁,黄赛赛,黄雪莲
(南通大学附属医院麻醉科,南通 226001)
气管插管失败导致的急性呼吸道梗阻是阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apneahypopnea syndrome,OSAHS)患者围术期死亡的首要原因[1-2]。OSAHS 术后出血及心血管、呼吸系统并发症的发生与全身麻醉下困难气管插管有关[3-4]。清醒气管插管可有效避免此类事件的发生[5]。因此,OSAHS 患者临床麻醉时常采用清醒气管插管[6]。理想的清醒气管插管术要求在不影响患者呼吸、循环功能的前提下提供镇静、镇痛。目前常采用舒芬太尼复合右美托咪定(dexmedetomidine,DEX)和地佐辛复合DEX 辅助纤维支气管镜(fiberoptic bronchoscopy,FOB)引导下经鼻气管插管[7-8],两种方法各有利弊,而舒芬太尼复合DEX 用于OSAHS 患者的FOB 引导经鼻气管插管鲜见报道。本研究拟比较OSAHS 患者在DEX 复合舒芬太尼或地佐辛辅助表面麻醉下FOB引导经鼻气管插管的效果,为临床应用提供参考。
1 资料与方法
1.1 一般资料 在气管插管全身麻醉下择期手术OSAHS 患者60 例,女4 例,男56 例;年龄18~65 岁,平均(41.32±14.92)岁;美国麻醉医师协会(American Society of Anesthesiologists,ASA)分级为Ⅱ~Ⅲ级;Mallampati 气道分级为Ⅲ~Ⅳ级。无心、肝、肺、肾功能异常,无药物过敏史及长期服用镇静药物史。将60 例患者按照随机数字表法分为局麻组(C 组)、舒芬太尼+DEX 组(SD 组)和地佐辛+DEX 组(DD 组),各20 例。本研究经过南通大学附属医院医学伦理委员会批准,患者或其家属知情同意并签署知情同意书。
1.2 麻醉方法 患者入室后监测心率(heart rate,HR)、脉搏血氧饱和度(pulse oxygen saturation,SpO2),面罩吸氧,氧流量5 L/min,开放外周静脉通路,静脉注射戊乙奎醚0.5 mg+地塞米松10 mg,左桡动脉穿刺置管监测有创动脉血压,连续监测脑电双频指数(bispectral index,BIS)。加强型气管导管(男7.0 mm,女6.5 mm)和纤维支气管镜管外部涂敷无菌石蜡油,将气管导管套入镜管。3 组在静脉注射生理盐水0.1 mL/kg、舒芬太尼0.1 μg/kg 或地佐辛0.1 mg/kg的同时,C 组泵注生理盐水1 mL/kg、SD、DD 组静脉泵注DEX 1 μg/kg,10 min 内泵完。同时予2%利多卡因行鼻腔咽喉表面麻醉。给药后由同1 位技术熟练的麻醉医师在FOB 引导下行经鼻气管插管。气管插管后1 min 静脉注射咪达唑仑0.05 mg/kg、丙泊酚1 mg/kg、顺苯磺酸阿曲库铵0.4 mg/kg、舒芬太尼0.3 μg/kg,然后行机械通气,潮气量为6~8 mL/kg,频率10~12 次/min,吸呼比1∶2。给予静脉持续泵入丙泊酚3~6 mg/(kg·h)、瑞芬太尼10 μg/(kg·h)麻醉维持。顺苯磺酸阿曲库铵0.3 mg/(kg·h)维持至手术结束前30 min。
1.3 观测指标(1)患者入室(T0)、辅助药物泵注结束(T1)和插管成功即刻(T2) HR、SpO2、平均动脉压(mean arterial pressure,MAP)及BIS 值。(2)各时点Ramsay评分:1 分,患者焦虑或烦躁不安;2 分,安静合作,定向准确;3 分,仅对指令有反应;4 分,浅睡眠状态,可唤醒;5 分,入睡,对呼唤反应迟钝;6 分,深睡,对刺激无反应。2~4 为镇静满意。(3)患者耐受度评分:1分,头手抗拒性摆动,不能耐受;2 分,表情痛苦,勉强耐受;3 分,轻微皱眉,能耐受;4 分,无反应,耐受良好。3~4 分为耐受良好,1~2 分为耐受不良。(4)FOB暴露声门后行气道阻塞评分:1 分,可直视开放的气道;2 分,需头后仰延伸颈部才可开放气道;3 分,需托下颌才可开放气道。(5)插管时间。(6)术后随访患者对插管满意度评分:3 分为好,2 分为一般,1 分为差。(7)不良反应:SpO2下降<95%、心率上升或下降>20%、MAP 上升或下降>20%的发生情况。
1.4 统计学方法 采用SPSS 23.0 软件进行数据处理,计量资料以表示,组间比较采用单因素方差分析,计数资料及不良事件发生率比较采用χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 3 组患者一般资料的比较 3 组患者的性别、年龄、体质量指数(body mass index,BMI)、Mallampati气道分级及ASA 分级比较差异均无统计学意义(均P>0.05),见表1。
表1 各组患者一般资料比较(n,)
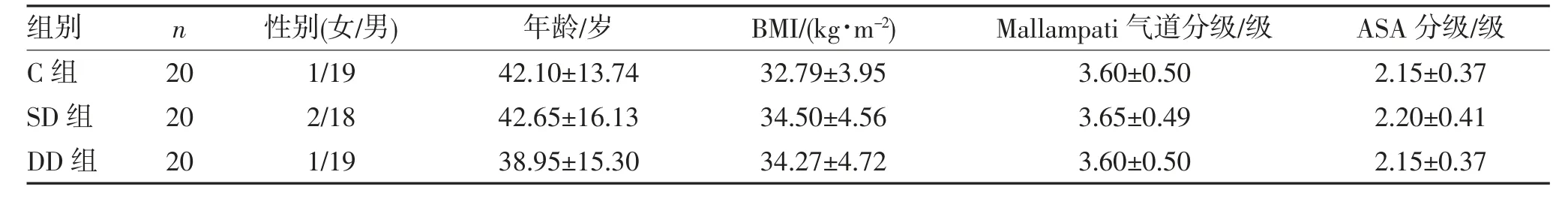
表1 各组患者一般资料比较(n,)
2.2 3 组患者生命体征及BIS 值的比较 T0时3 组患者差异无统计学意义(P>0.05)。SD、DD 组在T1、T2时点HR、MAP、BIS 值低于C 组(P<0.05);与SD 组和DD 组在T1、T2时点HR、MAP、BIS 值差异均无统计学意义(均P>0.05);3 组患者SpO2在T0、T1、T2时点差异均无统计学意义(均P>0.05),见表2。
表2 3 组患者各时间点HR、MAP、SpO2、BIS 的比较()
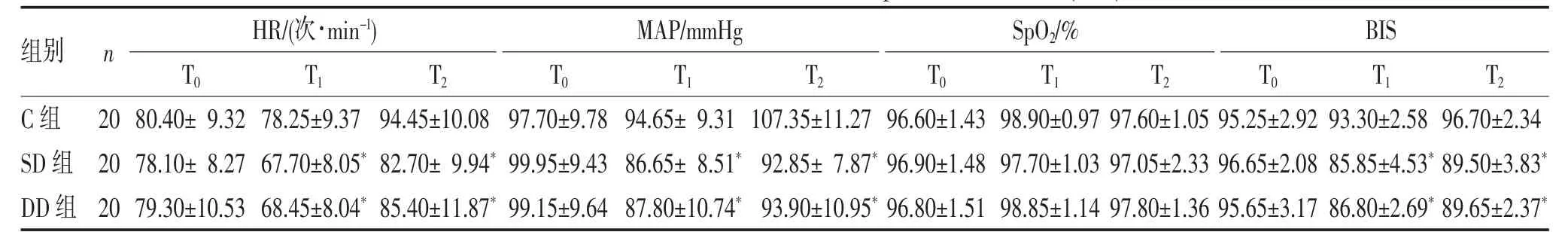
表2 3 组患者各时间点HR、MAP、SpO2、BIS 的比较()
注:与C 组比较,*P<0.05。
2.3 3 组患者气道阻塞评分及不良反应的比较 与C 组比较,SD 组气道阻塞增加(P<0.05),DD 组气道阻塞差异无统计学意义(P>0.05)。与C 组比较,SD、DD 组插管后MAP 及HR 变化率减少(P<0.05);与C组比较,SD 组呼吸抑制率增加(P<0.05),DD 组呼吸抑制率差异无统计学意义(P>0.05),见表3。

表3 3 组气道阻塞评分及不良反应的比较(n,%)
2.4 3 组患者Ramsay 镇静评分、插管耐受度、满意度评分及插管时间的比较 与C 组相比,SD、DD 组镇静评分增加、气管插管耐受性增强,患者插管满意度增加,气管插管时间缩短(P<0.05);SD 组与DD 组在镇静评分、气管插管耐受度、患者满意度及气管插管时间方面差异均无统计学意义(均P>0.05),见表4。
表4 3 组患者Ramsay 镇静评分、插管耐受度、满意度评分及插管时间比较()

表4 3 组患者Ramsay 镇静评分、插管耐受度、满意度评分及插管时间比较()
注:与C 组比较,*P<0.05。
3 讨论
根据专家的共识,对所有OSAHS 患者不论施行的手术与矫正OSAHS 有关与否均应视为困难气道,强调麻醉前气道评估及精心设计气道管理方案。OSAHS 患者的全身麻醉首选清醒经鼻气管插管,完善的表面麻醉及患者的配合是清醒插管成功的关键。由于生理反射及恐惧心理,在FOB 引导下经鼻气管插管操作过程中往往面临血流动力学的剧烈波动及患者的强烈抗拒。而理想的清醒插管应是患者的气道通畅、能保持自主呼吸、血流动力学稳定,提供患者足够的舒适度及一定的遗忘作用,患者配合良好。故为气道困难的OSAHS 患者实施手术提供良好的气管插管条件是临床麻醉工作的重点及难点。
研究[9]表明,静脉注射舒芬太尼可有效地抑制困难气道患者气管插管诱发的心血管不良反应。地佐辛激动κ 受体产生中枢性镇痛和镇静作用,有效抑制气管插管所引起的应激反应[10]。但是,这两种阿片类药大剂量使用时均有一定的呼吸抑制作用,小剂量时镇静作用不强,FOB 引导下经鼻气管插管操作患者难以忍受。DEX 具有特殊的镇静、镇痛及减少唾液分泌的作用,可减少气管插管过程中患者体动及咳嗽的发生,显现出良好的耐受性且对呼吸几乎无抑制作用[11]。因此,本研究选择这两种药物分别联合使用DEX。参照文献[7,12-13]并结合预试验的结果选择舒芬太尼的剂量为0.1 μg/kg,地佐辛为0.1 mg/kg,DEX 为1 μg/kg,DEX 输注速率过快可导致循环不稳定,因此本研究选择10 min 静脉泵注。本研究结果显示插管成功即刻,SD、DD 两组患者心血管反应发生率均较C 组降低,镇静评分、插管耐受度及满意度评分较C 组增加,插管时间缩短,说明这两种组合用药方式均可有效抑制OSAHS 患者FOB 引导下经鼻气管插管引起的伤害性刺激。SD、DD 组镇静评分、插管耐受度、满意度评分及插管时间几乎无差异,但DD 组气道阻塞评分和呼吸抑制的发生率明显少于SD 组,可能与下列因素有关:(1)OSAHS 患者由于长期睡眠呼吸暂停,伴有慢性缺氧、CO2蓄积,常合并心脑血管系统疾病,对镇静催眠类药物耐受性极差,小剂量即可导致中枢性呼吸抑制;(2)舒芬太尼是μ 受体激动剂,对μ1受体较μ2受体有更高的选择性,所以与芬太尼相比有镇痛时间更长、呼吸抑制时间较短等特点[14],但不同剂量的舒芬太尼联合DEX 上述作用势必不同,可作进一步研究;(3)地佐辛是κ 受体激动剂、μ 受体拮抗剂,镇痛作用强,镇痛效果与吗啡等效,临床观察其效果甚至略强于吗啡但呼吸抑制较轻,具有封顶效应[15],且研究[16]表明地佐辛复合DEX 对FOB 引导下经鼻气管插管等伤害性刺激的抑制产生相加作用,二者复合应用可减少不良反应的发生[8]。
综上所述,DEX 联合舒芬太尼或地佐辛均可有效降低OSAHS 患者FOB 引导下经鼻气管插管的心血管反应、使患者插管耐受性和满意率增加、缩短插管时间。与DEX 联合舒芬太尼比较,DEX 联合地佐辛较少引起呼吸抑制,可提供更好的气管插管条件。
