直视人流系统对宫腔术后子宫内膜的影响
2021-09-16汪邦兰
薛 莉,汪邦兰
人工流产作为女性非意愿妊娠的补救措施已成为普遍现象,我国目前的人工流产率以及重复人工流产率处于较高水平,研究[1]显示2016年人工流产率可达28.13‰以上,并且呈现低龄化趋势。人工流产给女性带来的并发症越来越被关注,研究[2]表明有人工流产史以及流产次数≥2次对妇女再次妊娠结局以及分娩具有十分重要的影响。适当的子宫内膜生长是胚胎着床成功的先决条件,而异常变薄的子宫内膜会降低妊娠率,国外研究[3]认为在自然或人工流产中进行的刮宫术是子宫内膜变薄的一个重要原因。目前人工流产有三种方式:无痛传统人工流产、无痛B超引导下人工流产以及无痛直视系统下人工流产,研究[4]表明,无痛直视人流技术相比较另外两种方式,可减少出血量、子宫穿孔、宫腔粘连以及缩短月经恢复时间等并发症,明显提高安全性。但是直视系统下人工流产对术后子宫内膜的影响报道较少,本研究拟评价直视系统下人工流产对妇女子宫内膜厚度的影响,现作报道。
1 资料与方法
1.1 一般资料 本研究已获本院伦理委员会批准,并与病人本人签署知情同意书。选择 2019年初次妊娠B超提示胚胎停止发育的行人工流产者100例,ASA 分级Ⅰ级,年龄18~35岁,孕次G1P0,停经时间55~75 d,体质量指数(BMI)19~24 kg/m2,无语言交流障碍,发育正常,无精神失常,根据计算机随机生成数字顺序,再以数字的奇偶性随机分为超声引导人工流产组(B组)和直视人流系统组(V组)2组,每组50例。2组病人年龄、BMI、停经时间比较差异均无统计学意义(P>0.05)(见表1),具有可比性。

表1 2组病人一般资料的比较
1.2 方法 V组:进入宫腔观察吸引手术系统,确认病人信息。病人取膀胱截石位,常规消毒铺巾,给予静脉麻醉,检查子宫位置、大小、倾屈度及附件情况,更换无菌手套,放置阴道窥器暴露宫颈,再次消毒宫颈、宫颈管及阴道穹窿,宫颈钳钳夹宫颈前唇或后唇,用探针依子宫方向探测宫腔方向及深度,逐号扩张宫口,根据宫腔大小选择一次性摄像吸引管吸管,连接一次性摄像吸引管,检查图像是否正常,连接负压吸引器,一次性摄像吸引管缓慢进入宫腔,360°旋转镜头观察宫腔情况,确定孕囊位置,在镜头直视下对孕囊附着处子宫壁进行负压定点吸引,按孕周及宫腔大小给予负压(一般控制在400~500 mmHg),孕囊吸出后,折叠橡皮管,一次性摄像吸引管保留予宫腔内,将吸引管于橡皮管连接处断开,释放负压后重新连接橡皮管,给予负压(一般控制在200~300 mmHg)在镜头直视下对宫腔内进行顺时针方向吸引1~2周,清理宫腔及蜕膜组织,感宫壁粗糙提示组织吸尽,折叠橡皮管,取出一次性摄像吸引管。术后再次进入宫腔,观察宫腔是否吸净,如有残留的蜕膜可进行定点吸引。
B组:病人取膀胱截石位,常规消毒铺巾,给予静脉麻醉,检查子宫位置、大小、倾屈度及附件情况,更换无菌手套,放置阴道窥器暴露宫颈,再次消毒宫颈、宫颈管及阴道穹窿,宫颈钳钳夹宫颈前唇或后唇,用探针依子宫方向探测宫腔方向及深度,逐号扩张宫口,将特制可视阴道探头套上一次性胶套并常规聚维酮碘消毒。把探头固定于配置好的窥阴器上,插入探头及窥器置于阴道穹窿部位,找到较好的成像位置。根据宫腔大小选择吸引管,将吸管连接到负压吸引器上,缓慢送入宫底部,遇阻力略向后退。按孕周及宫腔大小给予负压,一般控制在400~500 mmHg,在B超引导下按顺时针方向吸引宫腔1~2圈。感宫壁粗糙B超提示宫腔线清晰宫腔内未见明显异常回声,提示组织吸净,结束手术。
1.3 观察指标 (1)基本资料收集,包括年龄、BMI、停经时间;(2)术中情况,包括手术时间(吸引管进入宫腔开始计时至手术操作结束所用时间)、麻醉时间(麻醉开始至麻醉结束所用时间)、术中出血量(以纱布过滤去除吸引瓶中组织后计算)、人流综合征(在实施人工流产手术中,有少数妇女出现恶心、呕吐、头晕、胸闷、气喘、面色苍白、大汗淋漓、四肢厥冷、血压下降,心律不齐等,严重者还可能出现昏厥、抽搐、休克等一系列症状)、术中穿孔(器械进入宫腔突然出现“无底”感觉,或其深度明显超过检查时子宫的大小);(3)术后情况,包括子宫内膜厚度(人工流产术后10 d复查B超,测得子宫内膜厚度)、人工流产不全(术后流血超过2周,血量过多,或出血停止后又有多量出血,B 超提示子宫内有增强回声,再次刮宫后病理检查,提示绒毛残留)、宫颈粘连(术后40 d月经未恢复,期间伴或不伴腹痛,B超提示宫腔分离或有弱回声,行宫颈探查有阻力突破感,并见月经血流出)、闭经(术后随访90 d月经未恢复)、术后月经量采用与病人孕前水平比较进行调查(正常、增多及减少)。
1.4 统计学方法 采用t检验、χ2检验及秩和检验(Mann-WhitneyU检验)。
2 结果
2.1 2组病人术中情况比较 2组均无人流反应综合征及术中穿孔发生,2组病人手术时间和麻醉时间比较差异均无统计学意义(P>0.05),但V组术中出血量较B组明显减少,差异有统计学意义(P<0.01)(见表2)。

表2 2组病人术中情况比较
2.2 2组术后情况比较 术后10 d超声测量子宫内膜厚度,V组明显厚于B组,差异有统计学意义(P<0.01);人流不全和宫颈粘连2组比较差异无统计学意义(P>0.05);术后出血天数比较,V组低于B组,差异有统计学意义(P<0.01)(见表3)。

表3 2组病人术后情况比较
2.3 2组术后月经恢复情况比较 V组病人术后月经恢复时间明显短于B组;V组术后月经量较B组正常的比例明显增加,差异有统计学意义(P<0.01和P<0.05)(见表4)。
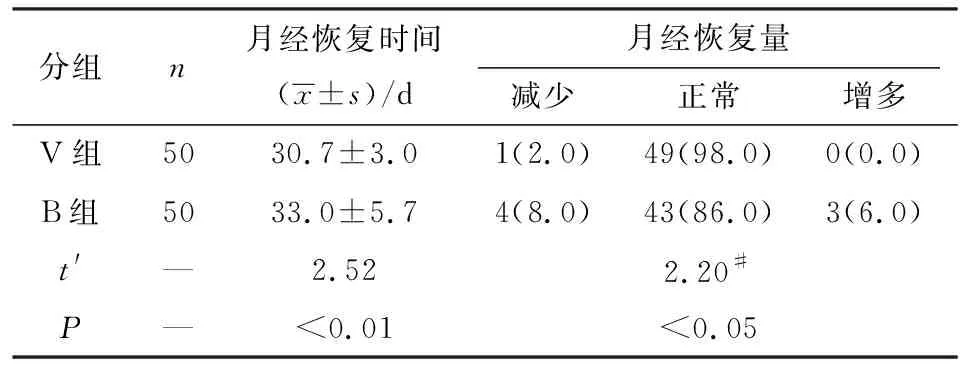
表4 2组病人术后月经恢复情况比较[n;百分率(%)]
3 讨论
本研究中2组病人年龄、BMI、停经时间、手术时间、麻醉时间差异均无统计学意义,手术均为同一组人操作,麻醉由高年资主治医师完成,均衡了上述因素对试验结果的影响。
人工流产的方式目前可分为药物流产和人工流产,然而人工流产给孕龄妇女带来严重的伤害不容忽视,研究[5]表明,与要药物流产相比较,人工流产容易导致女性宫腔感染、宫腔粘连、甚至影响再次妊娠和分娩,增加妊娠期风险,与没有人工流产史相比甚至可能会降低怀孕率[6]。人工流产的方式目前除了传统的盲探负压吸宫术,超声引导下人流吸宫术以及直视人流手术系统的应用,让接受人工流产的妇女术后并发症得到大大的减少。研究[7]表明,超声引导下人工流产,相较与传统人工流产手术效果好,缩短手术时间以及减少出血,促进月经恢复。但是,B超为间接影像,图像不清晰,无法直接探视宫腔,同时受到子宫位置的因素,以及超声医生的技术限制,难以准确进行人工流产手术,存在风险,而直视人流手术系统无需膨宫,操作简单,短期培训后可独自完成,视频图像清晰,可准确定位孕囊位置以及大小[8],更易于操作。
本研究结果表明,V组术后10 d子宫内膜厚度明显厚于B组。人工流产可以导致子宫内膜变薄,但是其具体机制目前不明确。有研究[9]指出,采用刮宫术人工流产与子宫内膜变薄呈明显的负相关,可能是子宫内膜变薄的原因之一;亦有研究[10]认为刮宫术后由于子宫内膜由于感染或者血管损坏,子宫内膜纤维化导致子宫内膜的不足,但是该研究未使用超声测量。MIWA等[11]研究显示,薄型子宫内膜病人超声示子宫桡动脉阻力指数高,血管数量少,故刮宫引起的子宫肌层血供减少可能导致子宫内膜变薄。除此之外,子宫内膜再生被认为是由子宫内膜干细胞控制的,它主要位于基底层[12],因此,从理论上讲,过度用力的刮宫操作会对子宫内膜干细胞造成直接的物理损伤,从而使子宫内膜变薄。本研究中V组由于是在直接可视的条件下进行刮宫,可定点吸出孕囊后降低负压,减少对非孕囊附着处子宫壁的损伤,操作准确,动作轻柔,减少了物理损伤,从而减少对子宫内膜基底损伤,避免盲目刮宫,从而减少对子宫干细胞的损伤,术后子宫内膜厚度明显厚于B组以及术后月经恢复时间明显缩短,这同样可能是V组术中出血量明显减少以及术后出血天数明显缩短的原因,这与以往研究[8,13-14]一致。
本研究2组术中均未出现人流反应综合症以及子宫穿孔,术后人流不全以及宫颈粘连发生情况2组差异无统计学意义,这与侯春梅等[8]的研究不同,可能的原因是由于本研究选择的病人的孕次均为G1P0,而侯春梅等的研究孕次没有做限制,同时样本量不同,从而导致术后情况出现不一致。
研究发现,V组月经量正常的比例较B组更高。成人干细胞负责维持组织内稳态,干细胞分化和自我更新之间的平衡对支持组织再生至关重要,子宫内膜的厚度可在周期内自我更新,循环再生子宫内膜的变化提示环境因素可以在月经期间激活干细胞,子宫内膜间充质干细胞,在月经期间表现出更强的自我更新能力[15]。因此,由于V组对子宫内膜损伤小,对子宫内膜基底部干细胞损伤小,术后内膜厚度较厚,所以月经恢复时间较短,月经量正常的比例会更高。 本研究也存在一定局限性,样本量较小,未做更长期的内膜厚度观察,以及更为复杂病理状态下的观察,未来将进一步改善方法,增加样本量,继续观察人工流产后再次妊娠的相关情况,进一步深入研究。
综上所述,相对于传统人流方式,直视人流系统对子宫内膜损伤明显减小,术中出血减少,术后出血时间及月经恢复时间明显缩短,子宫内膜厚度增加,并且不增加手术和麻醉时间、子宫穿孔、宫颈粘连、人流反应综合征的发生率,可安全用于人工流产。
