超声引导下清宫术联合子宫动脉栓塞术治疗剖宫产后瘢痕妊娠的临床疗效观察
2021-09-15刘柳苑叶思兰陈俏凤
刘柳苑,叶思兰,陈俏凤
(1兴宁市妇幼保健计划生育服务中心医技科 广东 兴宁 514500)(2兴宁市妇幼保健计划生育服务中心妇科 广东 兴宁 514500)
剖宫产后瘢痕妊娠(cesarean scar pregnancy, CSP)[1]属于近年临床较为常见的一种妊娠,尤其是近年剖宫差率增高和二胎政策开放后,CSP发生率也有所增高。指孕妇存在剖宫产史,再次妊娠时,胚胎着床位置在子宫下段切口瘢痕部位。此类异位妊娠发生后,若不及时干预,会诱发严重并发症,如子宫破裂、不规则出血等。因CSP症状和表现存在差异,早期诊断的难度较大。以往在确诊后多采用人工流产术治疗,此方式易导致术中大出血、子宫穿孔,甚至为挽留孕妇生命,需将子宫切除。因此,确保治疗安全的状况下,给予保留子宫的治疗方式得到了患者的认可和青睐。已有报告证实超声引导下清宫术、子宫动脉栓塞术对剖宫产后瘢痕妊娠效果明显[2]。但因目前此点暂未形成定论,仍有大量学者对此点存在争论。现本研究共纳入80例剖宫产后瘢痕妊娠患者分组论述此点。
1 资料及方法
1.1 一般资料
回顾分析我院2019年1月—2021年1月收治的剖宫产后瘢痕妊娠患者80例,按其治疗方式分为对照组40例及观察组40例。纳入标准:①各患者均接受B超检查,满足《剖宫产术后子宫瘢痕妊娠诊治专家共识(2016)》[3]中剖宫产后瘢痕妊娠的判定标准;②各患者均签订同意书接受此次研究;③患者病历资料齐全。排除标准:①存在精神、认知障碍者;②癌症晚期患者;③合并心脑血管性疾病者;④器官功能异常者;⑤依从性、配合度差,或拒绝接受此次治疗者;⑥中途脱离研究者。对照组:患者孕次1~4次,平均为(2.30±1.20)次,年龄24~39岁,平均为(29.35±1.21)岁,剖宫产史:25例患者有1次剖宫产史,10例有2次剖宫产史,5例有≥3次剖宫产史;观察组:孕次1~4次,平均为(2.32±1.21)次,年龄24~38岁,平均为(29.37±1.20)岁,剖宫产史:25例患者有1次剖宫产史,8例有2次剖宫产史,7例有≥3次剖宫产史。各患者基本资料对比无统计学意义(P>0.05)。
1.2 方法
对照组接受超声引导下清宫术治疗,术前接受各项常规检查,术前3 d,每日早晚口服50 mg米非司酮,首次服用后,注射50 mg/2 mL甲氨蝶呤。术时,用1.5 g头孢呋辛做麻醉诱导,按照孕囊大小确定人流吸管,将大部分妊娠组织吸出后,用6号吸管将残留物吸出。控制吸引器压力为200~300 mmHg。B超检查无残留后,将导尿管放置至宫腔中,球囊与瘢痕部位对准,注入5~10 mL 0.9%氯化钠溶液,压迫止血。
观察组接受超声引导下清宫术联合子宫动脉栓塞术治疗,子宫动脉栓塞术:股动脉置管,穿刺方式为Seldinger’s技术,确保导管选择性进入子宫动脉,注射造影剂,显示病灶血管造影状况。栓塞前,注射甲氨蝶呤25 mg至子宫动脉,子宫动脉用明胶海绵颗粒做栓塞处理。术后12 h平卧,穿刺点需加压包扎处理,术后7 h右下肢禁止活动,密切观察下肢皮肤温度、颜色、穿刺部位是否出血。术后,密切监测足背动脉波动、下肢皮肤温度和触觉。术后3~5 h实施超声引导下清宫术,手术方式与对照组一致。
1.3 指标判定
记录中转开腹例数、大出血例数、子宫切除例数、住院时间、清宫术中出血量、人绒毛膜促性腺激素(human chorionic gonadotrophin,HCG)恢复正常水平时间等。
1.4 统计学方法
采用SPSS 22.0统计学软件分析数据,t检验计量资料,表示为(±s);χ2检验计数资料,表示为率(%),若P<0.05,则差异有统计学意义。
2 结果
2.1 治疗疗效
观察组大出血率2.50%、中转开腹率5.00%低于对照组大出血率22.50%、中转开腹率27.56%,组间数据差异有统计学意义(P<0.05);观察组子宫切除率0.00%低于对照组的2.50%,但数据差异无统计学意义(P>0.05)。见表1。
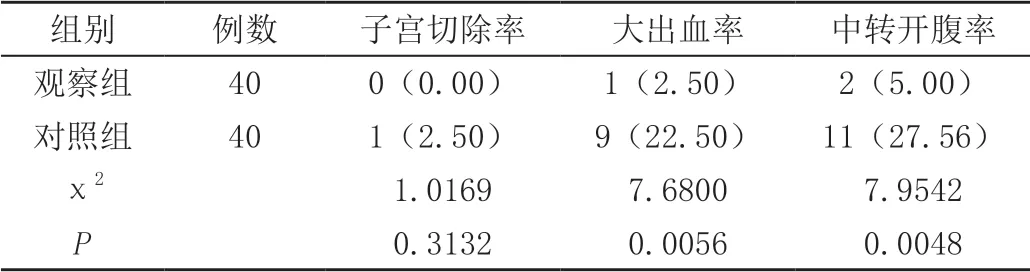
表1 比较治疗疗效[n(%)]
2.2 术后指标
观察组清宫术中出血量、HCG降至正常水平时间、住院时间均低于对照组,组间数据差异有统计学意义(P<0.05),见表2。
表2 比较术后指标(±s)
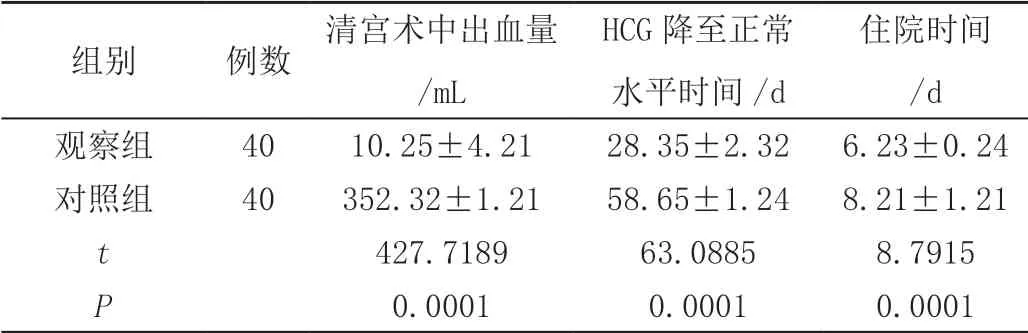
表2 比较术后指标(±s)
住院时间/d观察组 4010.25±4.2128.35±2.326.23±0.24对照组 40352.32±1.2158.65±1.248.21±1.21 t 427.718963.08858.79150.00010.00010.0001 P组别 例数 清宫术中出血量/mL HCG降至正常水平时间/d
3 讨论
临床较为特殊的一种异位妊娠则为剖宫产后瘢痕妊娠,因此疾病各患者症状不一,治疗方式较多[4-5],但目前仍然缺乏有效安全的治疗方式。且现对剖宫产后瘢痕妊娠的处理方式暂未达成共识。一旦确诊后,则需终止妊娠,去除病源,减少出血量,保留子宫和生育能力,确保患者生命安全。目前临床常用超声引导下清宫术、介入治疗后清宫术、局部病灶切除术等[6-7]。本研究结果显示,观察组清宫术中出血量、HCG降至正常水平时间、住院时间均显著低于对照组(P<0.05),提示超声引导下清宫术联合子宫动脉栓塞术治疗剖宫产后瘢痕妊娠,可缩短住院时间等。笔者分析原因为:剖宫产瘢痕妊娠组织的供血主要来源于子宫动脉下行支[8-10],因此,闭塞子宫动脉下行支后,妊娠组织则会出现缺血性坏死。栓塞使用的明胶海绵颗粒,可让血小板快速聚集,出现血栓,不破坏毛细血管网的状况下,阻塞动脉管腔,且子宫也可在其他血流支得到供血。此外,本研究结果还显示,观察组大出血率2.50%、中转开腹率5.00%显著低于对照组的22.50%、27.56%(P<0.05),提示超声引导清宫术联合子宫动脉栓塞术的疗效理想,显著降低出血量、中转开腹率。其原因为,子宫动脉栓塞术后实施超声引导下清宫术,具备创伤性小、安全性高等优势。同时,清宫术在超声协助下,可协助手术者准确定位病灶位置,重点吸刮病灶[11],指导操作者吸刮深度和力度,降低手术难度和子宫穿孔率。
综上,临床治疗剖宫产后瘢痕妊娠可考虑将超声引导下清宫术、子宫动脉栓塞术两种手术方式联合使用,可显著降低中转开腹率和术中出血量,并对术后恢复有促进效果。
