128层螺旋CT对临床急腹症的诊断价值分析
2021-09-15胡文英
张 艳,胡文英
(山西省中医院医学影像科 山西 太原 130012)
急性腹痛是一常见的临床表现,常有许多潜在的病因,严重的可危及生命,因此对急腹症病例的快速准确诊断通常是治疗的关键。临床上通过采集详细病史、查体,结合实验室检查结果可以缩小鉴别诊断的范围,但往往急腹症的确诊和治疗方面需要影像学检查。急腹症的影像学检查主要包括腹部平片、超声检查、计算机体层摄影(CT),传统的腹部平片在评估大多数腹痛患者的诊断价值有限,超声的缺点是易受腹腔内气体、胃肠道内容物等的影响,对于泌尿系结石、胆总管结石、肠梗阻等急腹症的诊断准确率不高,但超声在妇产科急腹症中准确率高[1]。临床上复杂的急腹症患者,无论是超声检查,还是腹部平片,对病情做出全面而准确的诊断都存在困难[2]。多层螺旋CT的优点是扫描速度快,分辨率高,扫描范围大,同时结合三维重建技术可以清晰显示病变情况及周围组织的解剖关系等,提高了急腹症的诊断准确性,近年来更多地用于急腹症的检查。本研究对急腹症的CT诊断效能进行分析,旨在为急腹症提供最佳的诊断方法,现做报道如下。
1 资料与方法
1.1 一般资料
回顾性收集我院2020年1月—12月诊治的102例急腹症患者,其中女性45例,男性57例,年龄分布在20~67岁。
纳入标准:患者因腹部疼痛症状就诊;患者均接受CT扫描,后经临床确诊。
排除标准:有意识障碍、有严重肝肾功能损伤者;妇科急腹症者;合并其他部位的恶性肿瘤者;对造影剂过敏者。
1.2 方法
采用美国通用电气公司GE64排128层螺旋CT扫描,扫描范围:膈顶到耻骨联合。常规螺旋扫描层厚5 mm,管电压120 kV,管电流350 mAs。根据患者实际情况选择是否进一步增强扫描,如临床初诊中怀疑为胆系及输尿管结石或其他炎症时,进行平扫;如临床初诊怀疑为腹部肿瘤、血管栓塞、动脉瘤时,行增强扫描。CT增强扫描:使用碘含量300 mg/mL的非离子型对比剂碘海醇,剂量为1.5 mL/kg,注射速率为2.5 mL/s,注射对比剂后20~25 s行动脉期扫描,50~60 s行静脉期扫描。重建层厚为0.625 mm,传到后处理工作站进行分析,主要的重建技术包括多平面重组、曲面重建。统计影像诊断结果,并与临床确诊进行对比分析,得出CT诊断符合率。
图像评价:由2名及以上的主治影像医师参照双盲法进行阅片,图像常规分别用窄窗(窗宽220,窗位35)和宽窗(窗宽400,窗位40)观察,意见不一致时通过协商得到最终诊断结果。怀疑胃肠道穿孔的病人,在阅片时添加肺窗及脂肪窗进行阅片(肺窗:窗宽1200 HU,窗位-600 HU,脂肪窗:窗宽600 HU,窗位-80 HU)。
1.3 观察指标
统计急腹症患者的CT诊断结果,并与临床治疗、手术与病理结果进行对照,计算CT的诊断准确率。
2 结果
临床证实的急腹症102例,其中CT明确诊断98例,诊断准确率为96.1%,与临床确诊结果相比差异不显著(χ2=4.080,P=0.130>0.05),见表1。
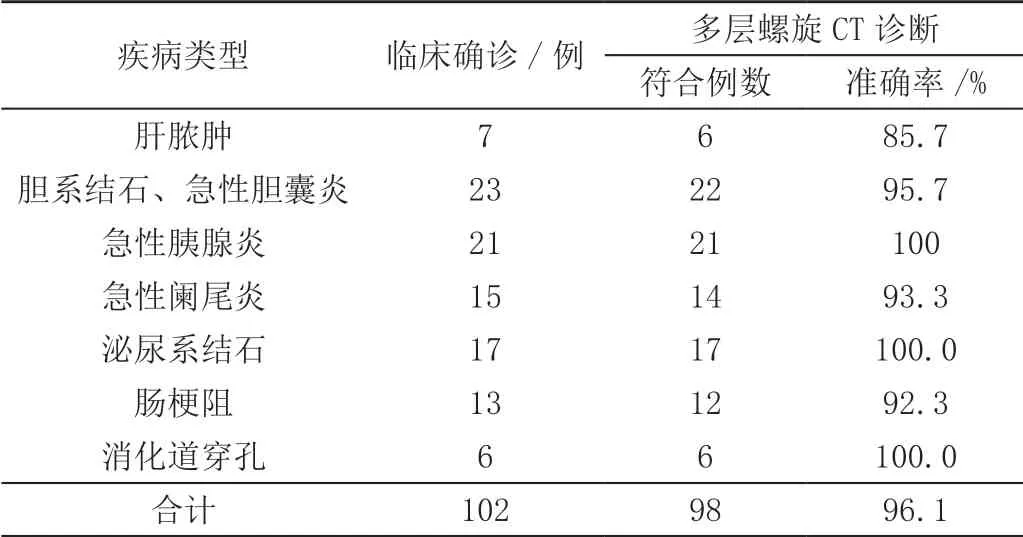
表1 102例急腹症患者CT诊断符合率情况
3 讨论
急性腹痛在门诊是一种常见的临床表现,常见引起急腹症的疾病包括急性阑尾炎、消化道穿孔、急性胰腺炎、肠梗阻等,具有起病急、病情危重、变化快等特点,需要及时准确诊断并采取相关措施[3]。急腹症的发病率逐年升高,再加上一部分急腹症患者由于临床表现复杂,或是合并其他的疾病时,单纯通过询问病史、参考实验室检查无法得出正确的诊断[4]。多层螺旋CT的优点包括扫描速度快、图像质量高、覆盖范围大、层厚薄等优点,能快速、全面地为急腹症患者提供准确的影像诊断,具有较高的诊断符合率[5]。多层螺旋CT有强大的后处理功能,多平面重组、曲面重建技术能够任意方向旋转图像,从不同角度观察病变,提高了疾病的定位、定性诊断准确性。有学者研究对于怀疑消化道穿孔的患者,增加变窗技术分析,上腹部阅片是用宽窗(窗宽1500 HU,窗位-500 HU)、肝窗(窗宽175 HU、窗位55 HU),中腹部、盆腔观察时选取腹窗(窗宽350 HU、窗位40 HU)及脂肪窗(窗宽600 HU,窗位-80 HU)做为最合适的变窗技术,能更好地显示腹腔内的游离气体,提供更多的CT征象,有助于疾病的早期发现和准确诊断[6]。
本次研究结果显示,经手术病理及临床证实确诊为急腹症的患者有102例,其中肝脓肿7例,急性胰腺炎21例,胆系急腹症23例,消化道穿孔6例,肠梗阻13例,泌尿系急腹症17例,急性阑尾炎15例,经CT准确诊断共98例,CT诊断准确率为96.1%,与临床确诊结果相比差异不显著(P>0.05),表明螺旋CT对急腹症的诊断具有较高的准确率。进一步分析可知,多层螺旋CT三维重建技术能多方位观察病变,明确诊断。同时宽窗和窄窗相结合,可以显示更多的CT征象,为临床提供更准确的诊断,尤其是对于胃肠道穿孔的患者通过窗宽窗位的调节,能发现腹腔内的少量游离气体,降低漏诊率。
肝脓肿的患者临床上常有不同程度的发热,伴有肝区疼痛,如果脓肿穿破至胸腔或腹腔,还会引起脓胸或腹膜炎,会危及病人的生命。主要的CT表现为肝实质内密度不均匀的低密度灶,边缘不清晰,增强扫描示病灶边缘及分隔有明显强化,部分病灶周围正常的肝组织有一过性的异常强化[7]。本研究中一例误诊病人为CT表现不典型,后随访并结合其他影像学检查,临床证实为肝内胆管细胞癌。
急性胆囊炎的CT主要特征为胆囊体积增大、壁增厚,胆囊周围渗出。胆囊结石、胆管结石在CT上分为高密度结石、混杂密度结石、等密度以及低密度结石,等密度的结石阴性结石容易漏诊[8]。CT在诊断胆道系统阳性结石检出率高,但对于阴性结石的检出率低,本研究中一例假阴性病例为胆总管阴性结石,CT未能检出,后经MRCP确诊,有学者研究表明MRCP在诊断胆总管阴性结石的检出率要明显高于CT[9]。但MR扫描时间长,对于病情危急的患者有一定的局限性。
急性胰腺炎是由胰腺内蛋白酶升高导致胰腺的自身消化作用所致,患者常见的临床表现是腹痛、恶心等,主要病因是胆道疾病、过度饮酒等,CT是急性胰腺炎的主要影像学检查方法,早期明确诊断对临床治疗有重要的作用[10]。CT表现为整个腺体或局部体积增大,密度减小,胰腺周围脂肪间隙的水肿、肾前筋膜增厚,部分患者有胰腺周围积液。CT增强扫描对坏死性胰腺炎以及胰周血管并发症的评估有重要的价值[11]。
肠梗阻是急腹症的常见病因,肠梗阻的CT表现主要为,肠管明显扩张积气,部分伴积液,小肠内径大于3 cm,结肠内径超过6 cm为诊断标准,肠壁异常强化。肠梗阻部位以上肠管扩张,以下肠管凹陷,在减压肠和扩张肠之间出现一个过渡区,CT进一步明确诊断梗阻的性质,鉴别肿块、炎性、粘连等病因[12]。我们的结果表明,对于怀疑有肠梗阻的患者,冠状面、矢状面可以作为横切面的有用补充,多平面重组、曲面重建对肠梗阻的准确诊断有重要的意义。
输尿管结石患者临床常以肾绞痛就诊。CT能清楚显示输尿管结石的部位、数量、大小,以及继发梗阻性肾积水、输尿管积水。徐磊等学者研究表明对于尿路结石的诊断,CT平扫结合冠状位重建的敏感性与CT尿路成像(CTU)相比没有差异,但敏感性远高于IVU及超声检查,同时CT平时结合冠状位重建的辐射剂量明显低于CTU,可以作为泌尿系统结石的首选影像学检查方法,也可作为常规随访[13]。
消化道穿孔的病因有创伤性破裂、上消化道溃疡、消化道炎症及感染、消化道肿瘤等,其中胃十二指肠溃疡最常见[14]。消化道穿孔CT表现为单发或多发的腹腔内游离气体,相应穿孔的消化道管壁增厚伴周围脂肪间隙渗出,临床可根据CT显示游离气体量来选择最佳的治疗方案。怀疑消化道穿孔的患者,多采用立位腹部X片检查,如果腹腔内游离气体较少且气体没有达到膈下缘时,立位腹部平片会导致漏诊,CT不仅能发现游离的小气泡,还能进行定性诊断,根据游离气体的分布位置、腹盆腔积液及腹腔炎性病变来鉴别消化道穿孔的具体部位,提高疾病的诊断准确率[15]。图1,男性,40岁,上腹部疼痛1 h,腹部CT显示胃窦胃壁增厚,周围见气体及炎症包裹,诊断为胃窦溃疡并穿孔,经手术证实。本研究中CT重建技术,可以明确诊断消化道穿孔的位置,结合CT变窗技术(宽窗、肺窗、脂肪窗),能发现游离在脏器之间的少量气体、小气泡,清晰显示腹腔周围脂肪间隙渗出性改变,为临床治疗提供依据。

图1 患者腹部CT影像图
急性阑尾炎CT表现主要为或阑尾管腔增粗、管壁增厚,直径超过0.6 cm,厚度超过0.3 cm,阑尾周围有炎性病变、积液等。CT扫描能确定阑尾的位置、阑尾病变及周围组织的情况,给外科手术方式的选择提供指导。其中有1例患者为高位阑尾,阑尾在脐水平线上方,靠近肝脏的下缘。有1例复杂急腹症,术前诊断为阑尾炎、肠扭转、肠梗阻、腹膜炎,术后得到证实为阑尾炎引起的其他并发症,如图2。本研究中1例假阳性病例术后证实为Mekel憩室炎。
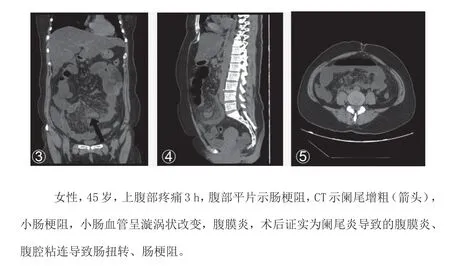
图2 患者腹部CT影像图
综上所述,多层螺旋CT对临床急腹症的诊断准确度高,可以在短时间内对急腹症进行定位、定性诊断,有助于临床制定治疗方案,决定采用何种手术方法或保守方法,对急腹症的诊断具有重要的临床价值。
