初产妇剖宫产率升高的影响因素分析
2021-09-14尚翠玲赵敏段予新任静朝贾淑会
尚翠玲,赵敏,段予新,任静朝,贾淑会
(1.新乡医学院第三附属医院 生殖医学科,河南 新乡 453003;2.新乡市妇幼保健院 产科,河南 新乡 453003;3.新乡医学院 公共卫生学院,河南 新乡 453003)
自从1996年10月子宫下段剖宫产手术由以色列M. Stark教授引入北京大学第一医院至今,在全国范围迅速推广。在1996—2015年这20 a时间里,中国孕产妇死亡率从1996年的108.7/10万下降到2015年的21.8/10万[1],新生儿死亡率从1991年的33.1‰下降至2018年的3.9‰[2],这些都与剖宫产手术的引进及产科技术的进步分不开。但随着剖宫产率的攀升,产妇、婴儿死亡率不降反升。近30年来,国际医疗界推荐的剖宫产率为10%~15%, 当人群中剖宫产率高于10%时,剖宫产率的升高或降低将与母婴死亡率不再相关[3]。由于剖宫产术造成子宫肌壁薄弱,妊娠和分娩风险增加,为降低剖宫产术后再次妊娠阴道试产(trial of labor after cesarean section,TOLAC)并发症发生风险,最主要的是要合理、科学地评估每次剖宫产的指征,尤其是首次剖宫产术的指征[4]。既往研究者不断改进产科技术,以期降低剖宫产率,但临床上部分产妇入院时已存在各种产科合并症,阴道试产机会减少。本研究对孕期多种因素进行分析,以期了解这些因素对剖宫产率的影响,从而通过控制这些因素,降低首次剖宫产率。
1 资料与方法
1.1 资料来源回顾性分析2019年1—6月在新乡市妇幼保健院进行阴道试产的共计851例初产妇临床资料,根据分娩结局分为试产成功组(719例)和试产失败组(132例)。纳入标准:初产妇,有阴道试产愿望,年龄为20~35岁,孕周为37~40+6周,头先露。排除标准:有产科合并症、并发症(巨大儿、小于胎龄儿、过期妊娠、早产、妊娠期高血压疾病、妊娠糖尿病等);头盆不称;有子宫手术史;有精神疾病。
1.2 资料收集方法组织统计小组,对病历数据进行收集统计,一组统计试产成功组,另一组统计试产失败组。统计数据包括:产妇年龄、孕周、身高、产前体质量指数(body mass index,BMI)、是否城市居民、孕期增重、受教育程度、是否规范孕期保健、孕后是否坚持工作、是否参与日常家务劳动、新生儿体质量等。
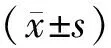
2 结果
2.1 影响初产妇试产结局的单因素分析试产成功组与试产失败组产妇年龄、孕周、产前BMI、孕期家务劳动情况、孕期保健情况、新生儿体质量相比,差异有统计学意义(P<0.05),两组孕期增重、居住地、孕期工作情况、受教育程度相比,差异无统计学意义(P>0.05)。见表1。
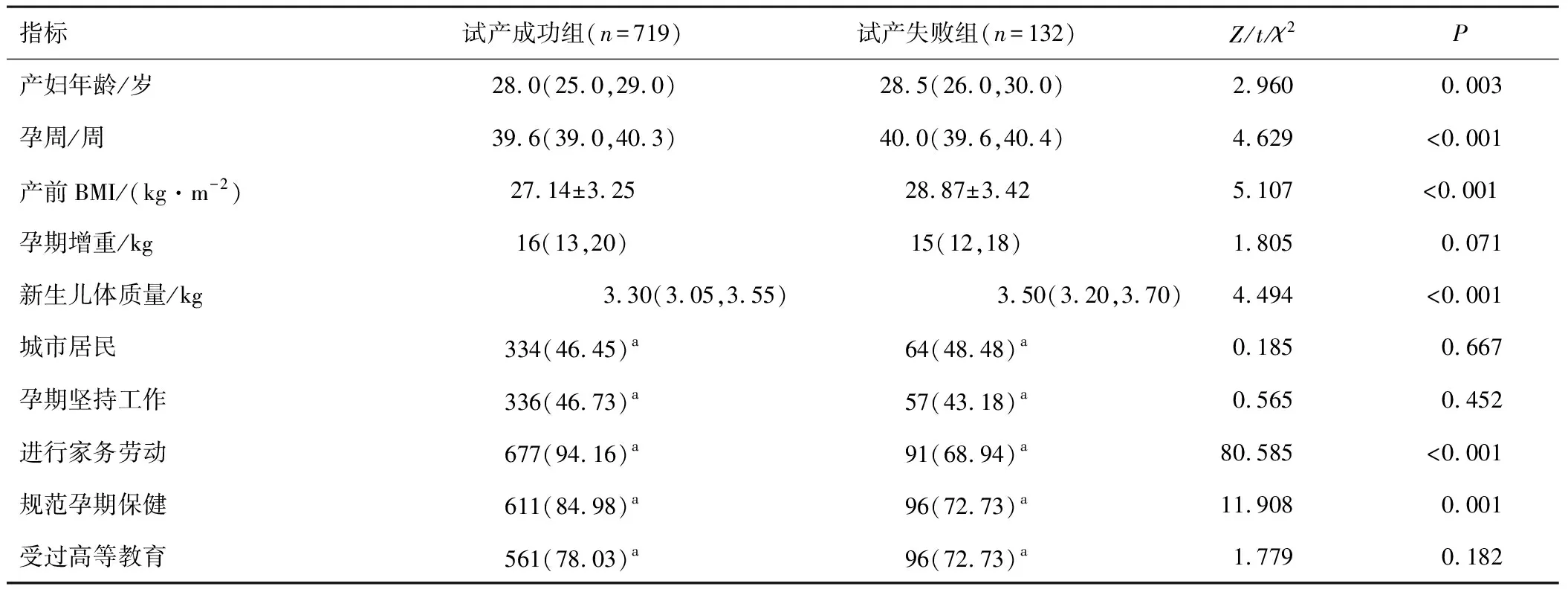
表1 影响初产妇分娩方式的单因素分析
2.2 影响初产妇试产结局的多因素分析参考单因素分析结果、文献、专家意见,以产妇年龄、孕周、产前BMI、孕期增重、孕期家务劳动情况、孕期保健情况、受教育程度、新生儿体质量为自变量,以试产结局为因变量,进行多因素logistic回归,赋值情况见表2。结果显示,产妇年龄、孕周、产前BMI、孕期增重、孕期家务劳动情况、新生儿体质量是阴道试产失败转剖宫产的影响因素,其中年龄、孕周、产前BMI、新生儿体质量较大是阴道试产失败的危险因素,孕期增重较大和进行家务劳动是阴道试产结局的保护因素(P<0.05)。见表3。

表2 logistic逐步回归模型赋值表
3 讨论
近几十年来超高的首次剖宫产率为二胎分娩带来极大隐患,目前瘢痕子宫已逐渐上升为剖宫产的第1位指征[5]。随着剖宫产率的升高,瘢痕子宫的近、远期并发症也逐渐引起产科医生重视,瘢痕子宫再妊娠的风险也逐渐暴露,为降低瘢痕子宫产妇比率,既往产科医务工作者已做出许多努力,以期降低剖宫产率,但多在产妇临产时才进行干预,不但母婴风险高,效果有限,而且经济负担重。本研究希望通过了解影响初产妇试产结局的相关因素,在备孕时及妊娠早期即进行干预,避免产科高危并发症及合并症,降低产时风险,降低剖宫产率。
本研究显示,初产妇年龄每增加1岁,剖宫产风险增加0.112倍。Tessmer-Tuck等[6]报道,分娩年龄<30岁的孕妇剖宫产术后再次妊娠更容易经阴道分娩,与本研究结果一致。大龄产妇随着年龄的增长,剖宫产率远高于年轻产妇,可能是随着年龄的增大,机体功能相对下降,骨盆可塑性减小,耐力下降等[7]。产妇的子宫肌纤维功能减退,易致宫缩乏力,致产力不足。盆底肌弹性下降,致产道扩张能力受限。产道腺体分泌能力下降,易致产道滞涩。以上原因可共同导致产程延长、头盆不称、胎儿窘迫等,增加阴道试产失败及剖宫产概率。另外,随着年龄的增长,易并发高血压、糖尿病等,致阴道试产机会减少,增加高龄产妇的剖宫产率。
本研究显示,新生儿体质量每增加1 kg,剖宫产风险增加0.001倍。国外文献报道,若既往无阴道分娩史,新生儿出生体质量与经阴道分娩的成功率有关[8],与本研究结果一致。胎儿体质量过大时,发生头盆不称的风险升高,产时胎头下降、内旋转均受限,内旋转受阻易致胎儿持续性枕后位、枕横位风险增加,导致相对头盆不称风险增加,以上均可致胎头不能很好地贴合子宫下段,反射性诱发宫缩加强,后续宫缩乏力风险增加,最终致产程延长、胎儿窘迫、剖宫产风险增加。因此,应严格控制孕期营养摄入在合理范围内,合理控制胎儿体质量,以避免增加剖宫产风险。
本研究显示,妊娠足月后,孕周每增加1周,剖宫产风险增加0.609倍。随着孕周延长,如果胎盘功能良好,则巨大儿风险高,剖宫产风险增加;如果胎盘功能减退,则胎儿宫内窘迫风险高,剖宫产风险亦增加[9]。
产前BMI每增加1 kg·m-2,试产失败风险增加0.222倍。有研究显示初产妇宫颈松弛度随着孕前BMI的增加而降低,肥胖产妇阴道分娩难度及产时并发症风险增加,可能使剖宫产率升高[10]。产前BMI过大,产道脂肪组织过厚,软产道狭窄,致产时胎头下降受阻,剖宫产风险增加。在BMI较高的人群中,阴道试产失败的风险较高,提示孕期体质量控制对于顺利分娩的重要意义[11]。
孕期每增重1 kg,剖宫产风险降低11.4%。孕期体质量增加量是妊娠期间母婴营养的重要指标,对胎儿生长状况的评估具有重要意义[12]。孕期适当增加体重,可增加产妇及胎儿对产程的耐受能力,在产程中为产力提供能量来源。但孕期增重与剖宫产风险之间并非始终保持负相关关系,孕期增重过度或不足,均可增加不良母婴结局的风险[13-14],但具体的关系,有待于在以后的研究中继续探究。
孕期进行家务劳动的初产妇剖宫产风险是不进行家务劳动者的11.7%。据报道,过去有95.55%~97.55%的产妇于临产时为枕前位[9],现在部分孕妇因某些因素自妊娠后就辞职养胎,日间多以半卧位及卧位为主,造成胎儿枕横位、枕后位居多,增加剖宫产风险。适当活动有利于胎儿以枕前位衔接,减少头盆不称的发生,降低剖宫产率。
综上所述,产妇年龄、孕周、产前BMI、孕期增重、孕期家务劳动情况、新生儿体质量是阴道试产失败转剖宫产的影响因素。为降低初产妇剖宫产率,可以鼓励已婚女性尽早生育,孕前合理控制体重,孕后合理膳食,合理控制孕期增重,孕期适当进行家务劳动,最大化地为临产后争取阴道分娩机会,降低首次剖宫产率,最终减少瘢痕子宫产妇数量。
