机器人辅助腹腔镜膀胱癌根治术后不同尿流改道围手术期及术后并发症的Meta分析
2021-09-14杜跃林游成宇韦堂墙张小军王安果
杜跃林,游成宇,王 辉,韦堂墙,张小军,王安果
(川北医学院附属南充市中心医院泌尿外科,四川南充 637000)
膀胱癌是泌尿外科常见肿瘤之一,其发病率居恶性肿瘤第10位,男女性发病率分别为9.6/10万、3.2/10万,但女性膀胱癌恶性程度常高于男性[1-2]。按照浸润深度,膀胱癌分为非肌层浸润性膀胱癌和肌层浸润性膀胱癌,治疗肌层浸润性膀胱癌的标准方式是膀胱癌根治术,主要包括开放(open radical cyste-ctomy,ORC)、传统腹腔镜(laparoscopic radical cystectomy,LRC)及机器人辅助腹腔镜(robotic-assisted radical cystectomy,RARC)3种,RARC因为其在手术并发症、术中出血量以及住院时间等方面显示出的优势得到了广泛关注[3-4]。3种手术方式术后患者生活质量相当[5]。如何进一步降低RARC并发症,进而提高患者术后生活质量成为了研究热点。近来,有关RARC术后体内尿流改道(intracorporeal urinary diversion,ICUD)的研究活跃在前沿[6-9]。更有研究通过RARC-ICUD与RARC术后体外尿流改道(extracorporeal urinary diversion,ECUD)的对比发现,RARC-ICUD安全可行,且疗效与ECUD相当[10]。
1 资料与方法
1.1 文献检索全面检索EMBASE、Cochrane Library、PubMed、中国生物文献数据库、中国知网、万方、维普等数据库。中文检索词:膀胱癌、膀胱恶性肿瘤、机器人、尿流改道;英文检索词:bladder neoplasm,bladder cancer,robot-assisted radical cystectomy,urinary diversion。文献语种限定为中文或英文。上述检索完成后再对入选文献的参考文献进行二次手工检索作为补充。
1.2 纳入及排除标准纳入标准:①比较膀胱癌RARC术后ICUD与ECUD的研究;②研究结局指标为围手术期结局,主要包括手术时间、术中失血量(less estimated blood loss,EBL)、术中输血、住院时间(length of stay,LOS)以及并发症。排除标准:①重复发表、综述、会议、学位论文、经验、个案报道等文献;②低质量文章、缺少全文、必要数据不全的文献;③相似报道纳入质量较高且内容更全面者。
1.3 质量评价及数据提取采用预先制定表格进行数据提取,基线主要包括纳入文献基本信息、年龄、身体质量指数(body mass index,BMI)、美国麻醉医师协会分级标准(American Society of Anesthesiologists Scores,ASA)以及尿流改道方式。结局指标主要包括:手术时间(min)、EBL(mL)、术中输血以及住院时间(d)。另外,按照Clavien分级标准将并发症划分为主要并发症(Clavien grade Ⅲ-Ⅴ)与次要并发症(Clavien grade Ⅰ-Ⅱ)[11],并对术后30 d和90 d的总并发症、主要及次要并发症进行数据提取。文献质量评价:对纳入的研究采用NOS量表(Newcastle-Ottawa Scale)质量评分标准进行文献质量评价,评分结果≥7为高质量研究[12]。纳入研究偏倚风险按照ROBINS-I(the risk of bias in non-randomized studies-of interventions tool)偏倚风险评估工具进行偏倚风险评估[13]。
上述步骤由两名研究者独立完成文献检索、文献质量的评价及数据提取,并进行交叉核对,如遇到分歧,通过双方讨论或者第三方介入判断。
1.4 统计学分析使用Stata 16软件进行Meta分析。对连续性变量采用均数差(mean difference,MD)为效应指标,二分类变量采用比值比(odds risk,OR)作为效应指标,两者均给出其各自95%可信区间(confidence interval,CI),检验水准取α=0.05。纳入研究的异质性检验采用χ2检验(检验水准为0.1),并结合I2对异质性进行定量分析,若检验结果为P≥0.1,I2≤50%,使用固定效应模型进行Meta分析;反之,则表明研究间异质性强,使用随机效应模型进行Meta分析,采用Stata 16软件进行敏感性分析以评价研究结果的稳定性。另外,按照术后尿流改道方式不同,对RARC术后体内回肠膀胱尿流改道进行亚组分析。
2 结 果
通过仔细阅读文章,共16篇研究符合纳入标准,采用NOS量表质量评分标准进行质量评价,并排除3篇低质量文献,最终共13篇[14-26]高质量研究纳入Meta分析。文献筛选流程图及结果见图1,纳入文献基本信息及质量评分见表1。纳入研究进行偏倚风险评估结果显示纳入研究具有较高的偏倚风险,其结果见表2。

表1 纳入文献的基本信息及质量评分(纳入文献中干预措施均为RARC-ECUD/RARC-ICUD)

表2 发表偏倚风险评估结果
2.1 手术时间共11篇[15-25]文献对手术时间进行比较,异质性结果显示各研究间异质性显著(I2=93.4%),采用随机效应模型,合并结果表明两种手术方式在手术时间上差异无统计学意义(MD:-6.45,95%CI:-35.20~22.30,P=0.66,图2)。
2.2 术中失血量10篇[14,16-21,23-25]文献描述了两种手术方式术中EBL的差异,合并结果表明两种手术方式在EBL上差异有统计学意义(MD=99.28,95%CI:62.59~135.98,P<0.000 01,表3)。
2.3 术中输血率共7篇[14-15,17,19,21-22,25]文献比较两者术中输血率,合并结果表明两种手术方式在输血率方面差异有统计学意义(OR:1.80,95%CI:1.09~2.95,P=0.02,表3)。
2.4 住院时间12篇[14-19,21-26]文献比较了两种手术方式术后LOS,异质性结果显示各研究间异质性显著(I2=91.1%),采用随机效应模型,Meta分析结果显示两者在LOS方面差异无统计学意义(MD=0.36,95%CI:-0.81~1.54,P=0.55,表3)。
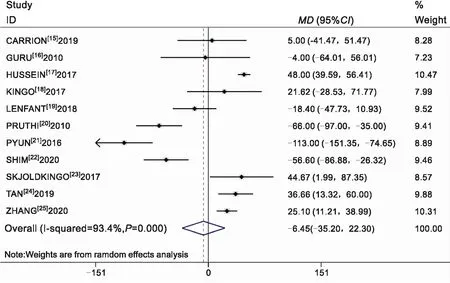
图2 两种方式手术时间的Meta分析结果

表3 两种手术方式之间围手术期结果比较的Meta分析结果
2.5 并发症合并分析结果表明两种手术方式术后30 d在总并发症发生率、主要并发症发病率及次要并发症发病率3个方面差异均无统计学意义(P>0.05);而术后90 d总并发症发生率和主要并发症发生率差异无统计学意义(P>0.05),但在次要并发症发生率方面差异存在统计学意义(P<0.05)。各项分析纳入研究样本构成情况、异质性及合并分析结果见表4。

表4 两种手术方式手术并发症发生情况比较的Meta分析结果
2.6 亚组分析对体内回肠膀胱尿流改道进行亚组分析结果显示,两种手术方式在手术时间及EBL两个方面差异有统计学意义(P<0.05),在术中输血率及LOS两个方面差异无统计学意义(P>0.05)。各项分析纳入研究样本构成情况、异质性及合并分析结果见表5。

表5 对体内回肠膀胱尿流改道进行亚组分析结果
3 讨 论
因为术后切口小、疼痛少、漏尿发生率低和液体丢失量少等优点,ICUD疗效得到了广泛的关注[6,27-28]。本文对13个研究进行了荟萃分析,分析结果显示,ICUD组术中出血量少于ECUD组,术中输血率以及术后90 d并发症发生率更低。
手术时间方面,分析结果表示存在显著异质性,亚组分析显示体内尿流改道方式是主要异质性来源之一。这一点得到了LENFANT等[19]的证实。敏感性分析结果显示经验及学习曲线也是异质性来源。另外,HUSSEIN等[17]的研究证明了术中是否进行淋巴结扩大清扫术也是其异质性来源之一。另一方面,亚组分析结果显示ICUD组手术时间比ECUD组短32.45 min,但是由于手术操作者经验的差异及学习曲线的影响,使得结果缺乏临床意义。TAN等[24]通过对同一个手术者前30例患者与后29例患者手术时间的比较证实了这一点(P=0.004)。此外,DELL’OGLIO等[29]通过多变量线性回归分析认为手术者经验与手术时间有关,且呈非线性关系(P=0.003)。
荟萃分析结果显示ICUD组EBL比ECUD组少99.28 mL,但这一结果临床意义不大,除非术中出血量达到输血标准。因此,我们对术中输血率进行了合并分析,结果表明ICUD组较ECUD组减低了80%的术中输血率。这与ICUD组气腹的建立以及术中清晰视野有关[24]。在临床上,低的输血率能降低潜在危险,比如输血反应、过敏反应等[30]。另外,目前研究表明输血与膀胱癌复发及死亡率有关,因此,低输血率在临床上得到了广泛重视[31]。
住院时间方面,合并分析结果示两组之间差异无统计学意义,且存在显著异质性,亚组分析提示体内尿流改道方式使其异质性主要来源。纳入研究中两项研究结果显示ICUD组LOS较短,并认为这与肠切除术后并发症较少有关,尤其是胃肠道并发症[22,25]。另一方面,这可能与ICUD具有更好的功能结局有关。因为术后患者排尿需要得到腹部压力辅助,ICUD经腹伤口较小,保证了腹部肌肉解剖完整性,进而促进排尿功能恢复。BALBAY等[32]研究发现ICUD在术后尿失禁发生率方面更有优势,间接证明了这一点。
合并分析结果显示两者在术后90 d并发症发生率差异有统计学意义。一部分纳入研究对各系统相关并发症进行分析发现,以胃肠道并发症和泌尿系感染多见[15,25-26]。另外,一些研究通过单变量及多变量分析发现术后并发症的预测因素包括年龄、BMI、ASA、术前化疗、腹部手术史以及术中输血等[17,26]。同时,HUSSEIN等[17]研究表明ICUD术后并发症明显低于ECUD组,并ICUD具有很大发展潜力。
另一方面,目前关于两种手术方式术后肿瘤学结局存在好坏参半的结果。CARRION等[15]研究表明两者在生存及肿瘤结果上无差异,但HUSSEIN等[17]认为两组在远处复发、疾病特定生存率以及无复发生存率存在显著差异。我们认为术后肿瘤结局与肿瘤大小、分期和切缘阳性率等密切相关,因此,这需要进一步研究证实。此外,目前研究表明,回肠膀胱术与原位新膀胱结果并不完全相同,这也需要我们进一步探讨[33]。遗憾的是目前缺乏研究对两种方式远期生活质量比较的报道,但MASTROIANNI等[34]比较RARC-ICUD与ORC术后生活质量发现两种方式在生活质量方面差异无统计学意义。同样的,一项Meta分析结果也显示RARC-ECUD和ORC在生活质量上差异无统计学意义[35],因此,有关ICUD和ECUD在生活质量方面的区别,仍需要进一步研究。
本文仍有局限性:首先,纳入研究全为分析性研究,缺乏高质量随机对照研究;其次,偏倚及异质性较高;另外,纳入研究缺乏对肿瘤结果、功能结果、成本效率以及生活质量的比较。
综上所述,RARC-ICUD安全可行。与RARC-ECUD相比,RARC-ICUD术中出血更少,术中输血率更低,术后90 d并发症发生率更低。但本文存在一定局限性,仍需要高质量多中心大样本的随机对照试验论证我们的结论。
