客观结构化临床考试(OSCE)在麻醉科住院医师评估中的应用
2021-09-13龚亚红于春华黄宇光
阮 侠,李 旭,龚亚红,于春华,谭 刚,黄宇光
(中国医学科学院 北京协和医学院 北京协和医院 麻醉科, 北京 100730)
医学(medical sciences)是一门实践性极强的学科,麻醉学(anesthesiology)更加强调理论与实践并重。一名优秀的麻醉医生不仅需要具备内科医生全面认识疾病及评价重要脏器功能的能力,还需要具备外科医生的快速决断和动手能力,被称之为“外科系统中的内科医生”[1]。如何客观、全面的评价麻醉科住院医生的各项临床能力是目前住院医师规范化培训(standardized training of residents)中面临的重要课题。
OSCE(objective-structured clinical examination)是客观结构化临床考试的简称,是由英国Harden博士于1975年率先提出的一种临床综合能力的评价方法,其基本思想是“以操作为基础的测验(performance based testing,PBT)”,即在模拟临床场景下,使用模型、标准化病人(standardized patients,SP)甚至患者来测试医学生的临床能力,是一种知识、技能和态度并重的综合能力评估方法[2]。
本研究拟构建麻醉学OSCE系统并将其应用于高年资住院医师的考核,研究OSCE在考查麻醉科住院医师各项临床能力中的有效性。
1 对象与方法
1.1 研究对象
2018年9月及2019年9月共计44名北京协和医院麻醉科第三年住院医师接受OSCE,其中,男生9人,女生35人。
1.2 方法
1.2.1 制定OSCE框架:参考现行的《北京地区住院医师规范化培训细则(2013版)》[3]中麻醉科住院医师培训基本要求,经OSCE考核小组讨论,筛选第三年麻醉科住院医师需掌握的基本知识和基本技能,通过模拟口试、模型操作、SP麻醉访视的方式建立6站式的OSCE体系对住院医师进行标准化考核(表1)。
1.2.2 站点设置与考核流程:OSCE由北京协和医院临床技能考试中心负责组织实施,每名住院医生根据排定的顺序依次进入各考站考核。每站设置考官2名,考官均由北京协和医院麻醉科资深教学老师担任。
第1站:模拟口试。考官多次接受美国麻醉口试培训,掌握口试测试的临床病例选择类型及考官提问的范围、深度和灵活性,考核小组综合《麻醉医生面试病例集锦》[4]和北京协和医院麻醉科经典病例,建立北京协和医院麻醉口试病例题库。考官从题库中选取4道病例题进行修改、补充、润色,作为备选题目,每名学生从4个病例中随机抽取1个进行口试测试,每位考生有5 min阅读病例时间,然后由两名考官共同对考生进行20 min的口试考核。问题涵盖术前评估、术中管理和术后随访多个方面。考官提问可不限于病例包含的问题,可以根据考生的回答追加临床场景进行提问。
第2~5站:操作技能。参考《北京地区住院医师规范化培训细则(2013版)》,选择麻醉医师必须掌握的4项基本操作技能,包括气管内插管术、椎管内麻醉穿刺术、深静脉置管术和心肺复苏术。通过模型操作的方式,对住院医师的操作前准备、操作流程和操作期间注意事项进行考查(表1)。

表1 OSCE站点设置及考核要点Table 1 OSCE stations setting and assessment points
第6站:麻醉访视。通过对SP进行麻醉前访谈的方式考查住院医师询问病史、麻醉相关体格检查、评估患者病情并制定麻醉计划、告知麻醉相关风险并获取知情同意书的能力及相关的沟通交流技巧。SP来自北京协和医学院标准化病人库,SP均曾接受严格系统的通过表演模拟患者及对学生的表现进行合理评价的培训。考核小组在考试前与SP交流,详细介绍麻醉医师的工作性质和特点,所扮演病例的既往病史、拟行手术、患者对手术的担心顾虑及麻醉前医患交流的评分要点,并通过场景模拟的方式,使SP熟悉病例特点及麻醉前的医患交流方式,并通过预演改善SP评分与考官评分的一致性。
1.2.3 评分表制定:根据表1中所列各站点考核要点及麻醉科高年资住院医师应具备的相应能力水平,经考核小组讨论制定并不断完善各个考站的评分表,每站成绩100分。除麻醉访视站同时拥有SP评分表和考官评分表外,其余站点均仅有考官评分表。考试前对所有考官进行统一的评分标准培训,以确保其评分质量。
1.3 统计学分析
将每名考官对住院医师的评分取平均值后作为该站点考生得分。取第2~5站成绩平均值作为住院医师操作技能成绩。比较住院医师模拟口试、操作技能、麻醉访视3项成绩的差异及相关性。
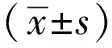
2 结果
2.1 OSCE各项成绩间的比较
共44名住院医师参加考试,平均成绩均合格(100%)。比较住院医师模拟口试、操作技能、麻醉访视3项成绩发现,操作技能成绩显著高于模拟口试和麻醉访视成绩(P<0.01),模拟口试成绩显著低于麻醉访视成绩(P<0.01),各站成绩均与平均成绩呈显著性正相关关系(r>0.7)(表2)。
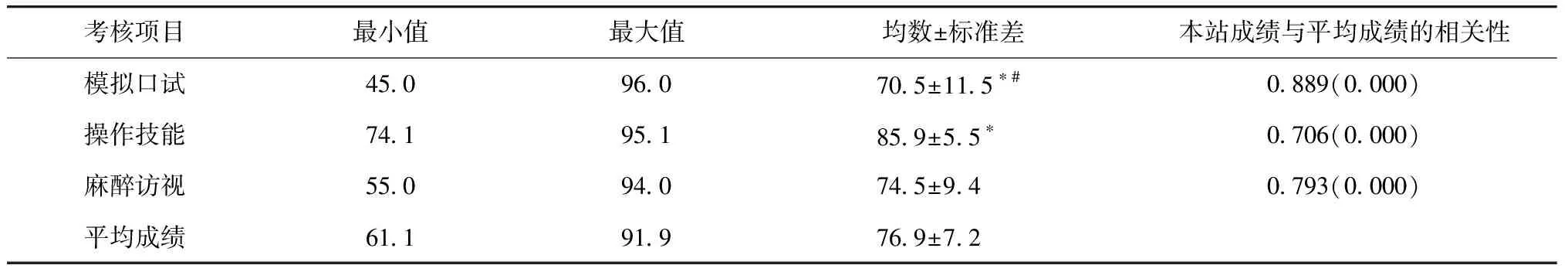
表2 OSCE各项成绩的差异及与总成绩的相关性Table 2 Scores of OSCE and their correlation with total scores[r(P)]
2.2 OSCE各项成绩相关性分析
分析OSCE各项成绩的相关性显示模拟口试与操作技能,操作技能与麻醉访视,模拟口试与麻醉访视成绩间均存在中等程度的正相关关系(r=0.3~0.6)(表3)。

表3 OSCE各项成绩间的相关性
3 讨论
根据2013年12月原国家卫生计生委等七部委发布的《关于建立住院医师规范化培训制度的指导意见》精神,我国逐步建立健全住院医师规范化培训制度。而在培训结束时,如何对住院医师的临床能力进行考核逐渐成为研究热点[5]。目前麻醉科住院医师规范化培训的一阶段考核包含理论考核及临床技能考核两个部分。笔试理论考核重点评估住院医师对知识的记忆和再认识,但对临床医师需要具备的发现问题、分析问题、解决问题能力的评估效果非常有限。临床技能考核通常侧重于临床技能操作及与操作相关的简单提问,同样无法真正测试出住院医师在临床实际工作中的临床判断、临床思维和沟通协调能力。
OSCE考核方式自提出后经过逐步完善,对传统考试模式中存在的弊端全面优化,能够更加科学高效地对住院医师的临床能力进行分析和评估,其专业性与可行性得到国内外专业领域中广大专家的高度认同[6-7]。本中心通过多年探索尝试将OSCE与由SP参与的麻醉访视和考查住院医师诊断处理临床病例能力的模拟口试相结合,对住院医师的动手能力、沟通能力、应急反应和对医学知识的综合判断能力进行全面考查,突破了传统考试方式的局限性。通过将评价结果及时反馈给住院医师,有助于其了解自己的优势劣势,改善住院医师学习的主动性和目的性,提高培训效果。
在本研究中,住院医师的操作技能考试成绩最高,模拟口试成绩最低,提示经过3年的规范化培训,住院医师能够熟练掌握麻醉相关操作技能,但根据病例情境做出临床反应判断的能力仍有待提高,崭新的考试方式导致住院医师适应不佳、无法有效地与考官进行沟通交流等也是模拟口试成绩偏低的可能原因,需要在未来的培训中加强模拟口试相关练习。进一步分析考试成绩的相关性可以发现,各站考试成绩间及与总成绩间均存在相关性,提示规培过程中住院医师包括医学知识、动手能力、沟通能力、应急反应和医学知识综合判断能力在内的各方面临床能力存在相辅相成的正相关关系。
本研究的OSCE体系还有很多方面有待进一步改善提高。包括各考站难度调整,完善细化评分细则,将考核对象逐步拓展到其他年级住院医师以构建形成性的评价体系,探索该OSCE在其他医院及其他地区的应用等。尽管如此,通过本中心的探索研究可以发现,OSCE能够多方面评价麻醉科住院医师的临床能力,是麻醉科住院医师考核的有效方式。
