35例胎儿宫内窘迫致不良后果医疗损害鉴定的回顾性分析
2021-09-10兰江维宋建文
兰江维 宋建文
摘要:目的 探讨胎儿宫内窘迫致不良后果医疗损害司法鉴定案例的特点,通过检案中发现常见的医疗过错行为,引起临床医务人员的重视。方法 统计分析南方医科大学司法鉴定中心自2010-2017年期间共35例胎儿宫内窘迫医疗损害司法鉴定案例。结果 35例宫内窘迫医疗损害司法鉴定中,医方的诊疗行为未构成医疗侵权的有3例,构成医疗侵权的有31例,其中原因力大小属轻微因素4例,属次要因素10例,属同等因素7例,属主要因素10例。结论 发生胎儿宫内窘迫后如处理不当容易引起不良后果,产生医疗纠纷,经过回顾分析医疗纠纷案例,医务人员在临床诊治时应密切关注是否存在高危因素、是否进行充分及有效胎监、胎监发生异常后是否及时终止妊娠等。
关键词:医疗损害司法鉴定; 胎儿窘迫; 新生儿窒息; 侵权责任法
【中图分类号】R714.5 【文献标识码】A 【文章编号】2107-2306(2019)01-004-04
Abstract: Objective: To discuss forensic examination of medical injury in fetal distress cases,and to analyze how to avoid the fault behavior in clinical gynecology and obstetrics diagnosis.Method:35 cases of fetal distress that were assessed by our center for medical injury from 2010 to 2017 were analyzed. Result: In the 35 cases, 3 ended in non-medical tort and 32 ended in medical tort. Among the 32 cases, 4 cases belonged to slight factor ,10 belonged to secondary factor,7 belonged to same factor,10 belonged to main factor。
Conclusion: fetal distress is one of the main indications of cesarean section at present. We should pay close attention to the existence of high-risk factors, the adequacy and effectiveness of fetal monitoring, and the timely termination of pregnancy after abnormal fetal monitoring.
Keywords: Forensic Examination of Medical Injury; fetal distress; Neonatal asphyxia; Tort Liability Act
胎儿窘迫(fetal distress)指胎儿在子宫内因急性或慢性缺氧危及其健康和生命的综合症状。胎儿窘迫主要发生在临产过程,以第一产程末及第二产程多见,也可发生在妊娠后期。其发病率各家报道不一,一般在10.0%-20.5%。产前及产时胎儿窘迫是围产儿死亡的主要原因[1]。围产期胎儿发生死亡,往往容易引发医疗纠纷。本文收集了本鑒定中心2010-2017年期间受理的胎儿窘迫致胎儿相关不良后果的医疗损害司法鉴定案例35例并进行统计分析,基于《侵权责任法》和最近颁布的《医疗纠纷预防与处理条例》总结并归纳临床妇产科在围产期诊治胎儿窘迫中容易发生的医疗过错行为的特点,以期引起临床医务人员的关注,同时能给法医在进行医疗损害司法鉴定时提供参考。
1材料与方法
1.1材料来源
案例选自南方医科大学司法鉴定中心2010年1月-2017年12月间受理的关于胎儿窘迫致不良后果的医疗损害司法鉴定案例,共35个。每个案例鉴定资料均完整,包括委托函、医患双方陈述意见、病历资料、会诊记录、鉴定文书等,部分案例还包括医疗事故技术鉴定记录、影像学胶片、尸检记录以及组织学检验记录等。所有案例诉讼已结束且司法鉴定意见均被委托机构采纳。
1.2方法
所有案例根据《侵权责任法》和《医疗纠纷预防与处理条例》,遵循医学科学原理和法医学因果关系准则,按照我国现行医疗卫生管理法律、法规、部门规章及通用医疗常规、诊疗规范,结合病历,主要从医疗机构在产前是否尽到注意义务、是否充分知情告知、分娩过程中医疗行为是否规范、胎儿窘迫的诊断和治疗方案是否及时和规范、新生儿复苏抢救措施是否充分等方面来综合分析案例是否构成过错行为,并推定过错行为与不良后果之间是否存在因果关系及原因力大小。
1.3医疗过错行为与不良后果之间因果关系的判定原则
对于医疗过错行为在损害后果中的原因力大小划分,本文参照《广东省高级人民法院关于人民法院委托医疗损害鉴定若干问题的意见(试行)》第十七条规定:“医疗过错行为通常情况下会导致损害后果的,应认定医疗过错行为与损害后果具有因果关系,”医疗过错行为在损害后果中的原因力大小可分为:全部因素、主要因素、同等因素、次要因素、轻微因素、无因果关系共六个等级。
2结果
2.1胎儿窘迫的高危因素
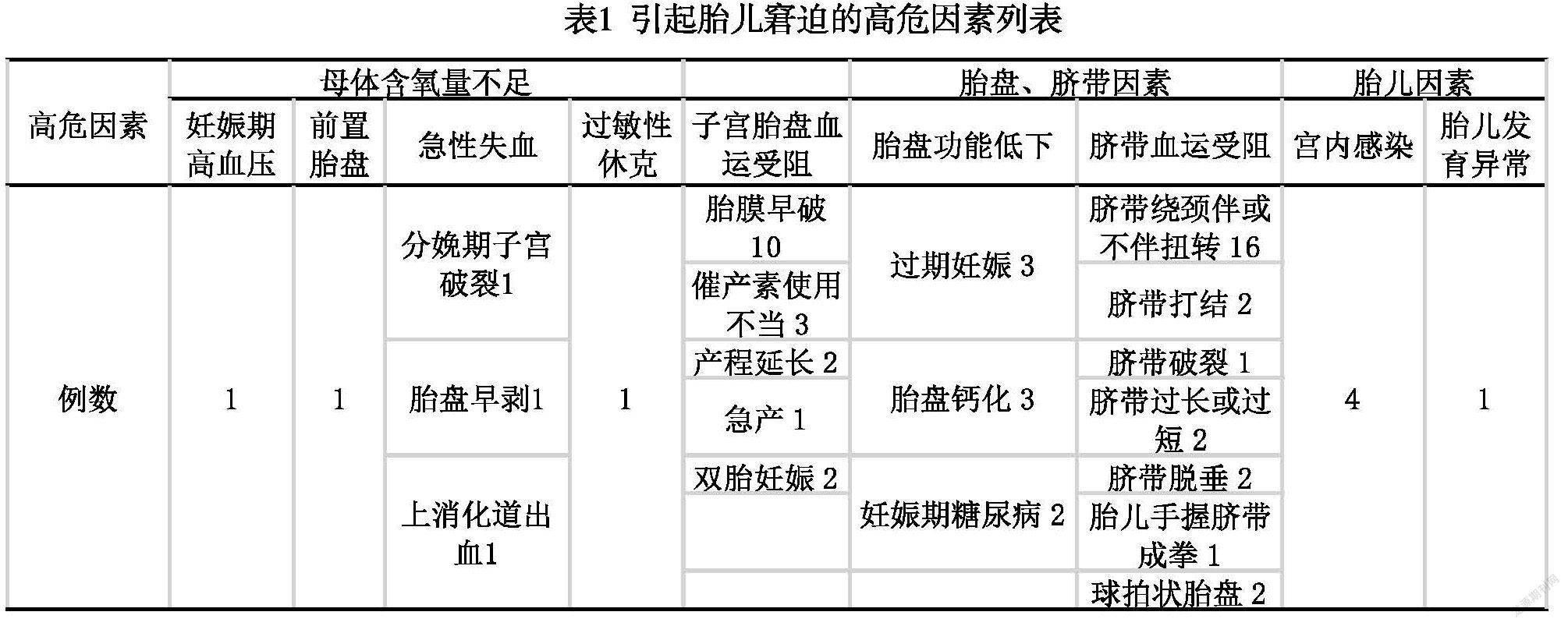
本文35例胎儿窘迫致不良后果的医疗损害司法鉴定中,孕产妇年龄分布在16-38岁之间,平均年龄27岁,其中年龄≥35岁4例,年龄≤18岁2例,妊娠期合并症3例,各种原因致急性失血3例,过敏性休克1例,催产素使用不当3例,产程异常3例,双胎妊娠2例,胎膜早破10例,胎盘因素8例,脐带因素20例,宫内感染4例,胎儿生长受限1例,具体高危因素统计见表1。
2.2胎儿窘迫的结局
35例中,胎死宫内4例,胎儿出生后死亡18例(其中1例死亡发生与胎儿窘迫无关),出生后存活13例,存活案例均因不同程度宫内缺氧致新生儿缺血缺氧性脑病(HIE)后遗脑瘫、发育迟缓、智力低下等后遗症。
2.3医疗过错行为的情况
本文35例胎儿窘迫致不良后果的医疗损害司法鉴定案例中,有3例案件均涉及2家医院,累计38次被告,因病历书写违规致诊疗过程不清、胎儿窘迫原因不明1次,无过错3次,产前及产时发生过错20次,产前、产时、产后均发生过错者14次。因医方未能尽到充分注意义务所导致的医疗侵权占绝大多数,其中过错行为主要集中在以下三个方面:①对可能存在的高危因素关注不足;②未能进行充分有效的胎监;③对胎监异常结果关注不足致未能及时终止妊娠。2.4胎儿窘迫发生的医院级别及过错因果关系
2.4 医院级别与过错原因力大小关系
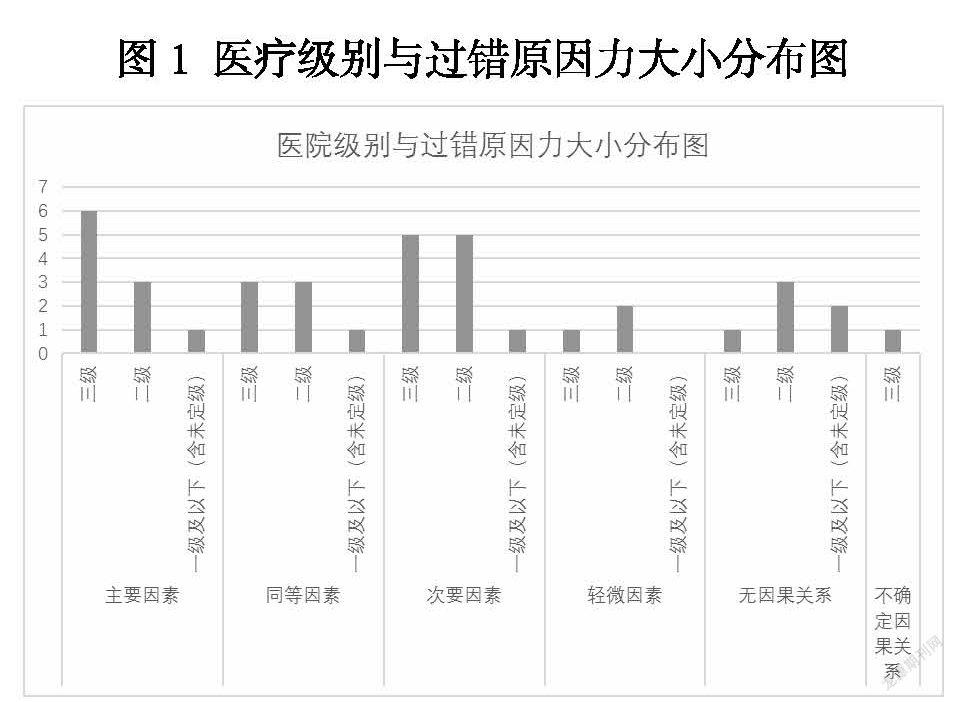
本文35例鉴定中,被告医院共计32家(其中3家医院被告2次,包括2家三级医院及1家二级医院),5家医院属一级及以下医疗单位(含未定级),二级医院16家,三级医院17家。经本中心鉴定,10家医院存在过错行为,其过错行为是导致不良后果的主要因素,7家为同等因素,11家为次要因素,3家为轻微因素,5家诊疗行为与后果之间无因果关系,1家因病历记载不清未评定原因力大小。具体医院级别与过错原因力大小分布统计见图1。
3讨论
《侵权责任法》第五十七条规定:“医务人员在诊疗活动中未尽到与当时的医疗水平相应的诊疗义务,造成患者损害的,医疗机构应当承担赔偿责任。”这里的“诊疗义务”包括“医疗风险注意义务”。医疗风险注意义务是医疗过程中的一种法定义务,是确保医疗行为合法性的重要依据之一。医疗风险注意义务包括一般注意义务和特殊(高度)注意义务。一般注意义务强调普适性,是所有医务人员在诊疗过程及其相关活动中均须遵守、履行的要求与义务。高度注意义务更关注特殊性(具体性),具体地说,审查医务人员有无尽到高度注意义务,应当重视以下环节:①疾病的诊断;②疾病诊疗计划的制定;③护理过程与用药及各种注射环节;④手术或者各种有创检查(治疗)阶段;⑤麻醉过程;⑥输血(包括其他血制品)过程;⑦转医(包括会诊)环节;⑧院内感染防范环节;⑨医患沟通及知情告知方面;⑩后续随访观察[2]。
对于入院待产的产妇,要求医务人员在每一诊疗环节的具体措施操作实施过程中均应给予特别的注意,包括但不限于了解产妇产检史、制定合理分娩计划、根据诊疗规范合理处置临产与产程、不良后果预见及回避。
3.1对可能存在的高危因素关注不足
急性胎儿窘迫多发生在分娩期;慢性胎儿窘迫常发生在妊娠晚期,但在临产后常表现为急性胎儿窘迫。母体血液含氧量不足、母胎间血氧运输及交换障碍、胎儿自身因素异常,均可导致胎儿窘迫。胎儿急性缺氧系因母胎间血氧运输及交换障碍或期待血循环障碍所致[3]。
本次统计中一产妇足月后因阵发性上腹部疼痛入院待产,入院血压为145/96mmHg,医方考虑为胃痉挛。虽然胃痉挛可以引起上腹部疼痛,但是针对孕晚期上腹痛的孕妇,除了考虑消化道的原因,更应结合该孕妇妊娠期高血压的症状,鉴别诊断是否存在子痫前期和HELLP综合症,并进行相应的持续监测和检查。妊娠期高血压,发生率约5%-12%,该疾病严重影响母婴健康,是孕产妇和围生儿病死率升高的主要原因[3]。因医方对已经存在的妊娠期高血压问题关注不足,未重视孕妇可能存在引起胎儿窘迫的高危因素,影响了对产妇病情的判断和处理,可以认定医方存在过错行为。
本文35例案件中,产前检查提示存在各种高危因素的23例,仅2例对产妇或家属进行了可能发生胎儿窘迫的详细告知及充分关注,说明医务人员普遍对胎儿窘迫高危因素关注不足,对存在的风险评估不充分,在医务人员具有注意能力又有义务对可能发生的后果进行充分关注并预防的情况下,未能尽到充分注意义务,在医疗损害侵权责任鉴定中,便可认定存在过错行为。医务人员未能关注这些高危因素,往往会影响后续的医疗行为,有些会因此而产生直接不良后果,构成医疗侵权。
3.2未能进行充分有效的胎监
在本文35例胎儿窘迫案件中,产前、产后发现的异常因素中脐带因素占20例,占比高达57%,而脐带绕颈、缠绕、过短在分娩前往往无临床征象,当进入产程后则出现胎儿心率异常、产程延长[4]。
胎儿心率改变是胎儿宫内窘迫最易监测到的临床表现,也是临床诊断的主要依据之一。故临产后的胎心监护是有效的监测手段。在进入分娩期后,产妇在宫缩时,因子宫收缩可降低子宫胎盘循环血量,进而影响母儿间血气交换。听取胎心只能发现明显的胎心率异常或在减速过程延续至2次宫缩间的迟发减速,而电子胎心监护能检测胎儿瞬时的变化,分娩期全程电子胎心监护可以随时观察并记录分娩过程的胎儿状况和宫缩强弱,一旦发生异常情况,就可以及时处理,有利于减少新生儿窒息,减低不良后果发生率。并且,电子胎心监护能储存产妇的胎监结果和宫缩状况,在医疗纠纷案件中作为证据使用,可以证明医方是否及时发现胎心异常并予以及时处理,避免责任不明。
本文32家被告医院中未能进行充分有效胎监的医院多达15家,其中包括医嘱中有电子胎心监护但不能提供胎监图者,这些医院均具备电子胎监条件,在此种情况下,仍然采取间隔听取胎心的方式监测胎心变化情况,并且听取胎心频率未达临床诊疗规范所要求的频率。而研究证明[5、6],间隔听取胎心并不能完全替代电子胎监,无法早期有效发现胎儿情况变化。而对产妇进行连续的电子胎心监护能有效的判断胎儿宫内是否缺氧,对于选择分娩方式和时机有非常重要的作用[7]。在醫疗损害鉴定中,未能进行充分有效胎监可以认定存在过错,即使医嘱显示进行了充分胎监,但在不能提供胎监图的情况下,仍然可以认定医方无证据证明其尽到了充分关注义务,存在过错。
3.3未能及时终止妊娠
根据《NICHD指南》将胎心监护图形分为三类,其中I类胎心监护图形不提示胎儿宫内缺氧及酸中毒,这类孕妇只需常规监护即可。III类胎心监护图形提示胎心周期性变异减速,与胎儿酸中毒密切相关,此类孕妇与新生儿缺血缺氧脑病、中枢性脑瘫以及新生儿酸中毒的发生明显相关,III类胎心监护图形一旦出现,需马上采取相应的临床处理措施,如尽早结束分娩。II类图形则需进一步评估、监测及进行必要的临床干预,直至转为I类胎心监护图形。如果疏于监护和干预,则有进一步发展为III类图形的可能,因此,出现II类图形的时候,医疗工作者需要高度警惕。因此,能正确、合理使用胎儿监护仪,临产后严密观察异常胎心图形,是降低胎儿宫内窘迫致不良后果的关键。当胎心监护出现胎心晚期减速、变异减速、基线缺乏变异者,均表示胎儿宫内窘迫,应及时采取措施,处理胎儿窘迫。
在本文35例案件中,胎心监护出现异常提示胎儿宫内窘迫时,医方未能根据胎心异常结果给予及时处理者占17例,出现异常后予以吸氧、更换体位、药物干预改善缺氧或考虑终止妊娠的仅15例,其中7例医方虽考虑终止妊娠但不能及时终止妊娠,耗时最长者从发现胎心异常至胎儿娩出长达60分钟,耗时最短者亦有30分钟。胎儿宫内窘迫的手术是紧急手术,应分秒必争,在作出决定后5-6分钟应做好手术准备,10-12分钟内娩出胎儿,能减少死产、重度窒息、缺氧远期损害等不良后果[8]。全部案件中,仅1例案件在发生胎儿宫内窘迫后及时施行了剖宫产终止妊娠,但因产妇发生的急性重型胎盘早剥的病情凶险,胎儿娩出后仍有重度窒息,最终死亡。
3.4告知义务
《医疗纠纷预防和处理条例》第十三条规定了医务人员的告知义务,包括说明病情和医疗措施。该条例第二十三条进一步补充了医疗机构在发生医疗纠纷应当告知解决医疗纠纷的合法途径、病历资料封存、查阅及尸检的规定的义务。根据最高人民法院《关于审理医疗损害责任纠纷案件适用法律若干问题的解释》第十一条规定,除诊疗行为有无过错、诊疗行为与损害后果之间是否存在因果关系以及原因力大小两点可以作为申请医疗损害鉴定的事项之外,医疗机构是否尽到了说明义务、取得患者或者患者近亲属书面同意的义务亦可以单独作为申请医疗损害鉴定的事项。即根据上述条文,鉴定机构在进行医疗损害鉴定时,可以针对是否进行充分告知进行评定,而无需评定告知与不良后果之前是否存在因果关系。上述的法规进一步提示在医疗过程中医方履行知情告知义务的重要性,一旦违反规定,未履行该义务,可以直接构成侵权。既往对于判定医方履行知情告知义务与人身损害后果之间的因果关系时存在困难,既要考虑知情同意对医疗行为的决定性作用,也要考虑“合理患者”的一般选择。目前最高人民法院将知情告知义务单列未医疗损害项目,区别医疗技术处理过程对患者人身的损害,有利于司法鉴定。
3.5 其他
一般来说,医疗机构级别越高,代表该机构技术力量更为雄厚、管理更加完善,相比低级别医疗机构而言,对于疑难复杂或突发疾病的诊治应更得力,在诊疗过程中发生的过错行为应当更少。但根据前文统计发现,并非如此,在原因力大小属主要因素的10家医院中,三级医院达6家,占比高达60%,同等因素中占42.9%,次要因素45.5%,仅在轻微因素和无因果关系中占比略低于较低级别医院。分析可能与以下原因有关,其一,多数患者就医第一选择为高级别医院,致高级别医院收治量远远大于低级别医院;其二,较低级别医院在遇到疑难复杂或者突发病例,往往因为技术力量不足通常会选择及时转诊,以至于患者在较低级别医院中停留时间较短,发生过错行为的机会减少,反之较高级别医院发生过错行为的机会大大增加。
4 结论
胎儿窘迫是新生儿窒息的主要原因,对于分娩期发生的急性胎儿窘迫,应做到早发现、早诊断、及时正确处理,以避免发生医疗侵权。首先应高度关注胎儿窘迫的高危因素,其次,产妇临产后,应密切监测胎心变化,有条件的情况下更应使用电子胎心监测,最后,在发现胎心变化时,应及时进行必要处理,如经临床干预后胎心未见恢复应及时选择合适阴道助产方式或剖宫产终止妊娠。
参考文献
[1]华克勤,丰有吉主编.实用妇产科学[M].第3版.人民卫生出版社,2013:123-124.
[2]司法部司法鉴定科学技术研究所,上海市法医学重点实验室编著.医疗纠纷的鉴定与防范[M].第1版.科学出版社,2015:85-87.
[3]谢幸,苟文丽主编.妇产科学[M].第8版.人民卫生出版社,2013:64,118-120.
[4]丛梅.脐带异常与胎儿窘迫临床分析[J].中国现代医生, 2007,45(8):47-48.
[5]陶秀英,穆傲霜,张秀平.分娩期电子胎心监护的临床应用[J].中国误诊学杂志,2009,9(13):3090.
[6]邹芳铭.分娩期电子胎心监护的临床应用[J].现代诊断与治疗,2014,25(07):1572-1573.
[7]郭晓辉,杨斌,陈美一,等.第二产程中胎心电子外监护和母体心率联合检测的临床价值[J].中国实用妇科与产科杂志,2005, 21(9):555-556.
[8]顾美皎,戴钟英,魏丽惠主编.临床妇产科學[M].第2版.人民卫生出版社,2011:355.
(南方医科大学法医学院 广东 广州 510515)
