小肠胶囊内镜在不明原因消化道出血中的临床应用价值
2021-09-08徐玲玲通讯作者王小云倪景斌
胡 臻,凤 辉,徐玲玲(通讯作者),王小云,龚 镭,倪景斌,孙 斐
(1 无锡市第二人民医院消化内科 江苏 无锡 214000)
(2 江南大学附属医院消化内科 江苏 无锡 214000)
不明原因消化道出血是指常规的消化道内镜检查(包括上消化道内镜与结肠镜)和X 线小肠钡剂检查或小肠CT不能明确病因的持续或反复发作的出血[1]。近年来,随着小肠胶囊内镜(SBCE)及小肠镜的发展,小肠不再是内镜医生的盲区,小肠疾病得以被越来越多的认识,而较大一部分不明原因消化道出血(OGIB)被证实为小肠出血。SBCE 凭借其安全、无创、简便、全小肠检查率高等特点,已成为OGIB 的一线检查手段。但SBCE 对OGIB 的总体诊断率差异较大(35%~77%)[2],本文分析了64 例OGIB 行SBCE 检查的病例,旨在探讨影响SBCE 检查对OGIB 诊断率的相关因素,及SBCE 在OGIB 中的临床应用价值,报道如下。
1.资料与方法
1.1 一般资料
选取2016 年4 月—2021 年1 月64 例无锡市第 二人民医院拟诊为不明原因消化道出血的患者。所有患者检查前均签署知情同意书。根据SBCE 结果是否为阳性检出将患者分为确诊组和未确诊组,各32 例,其中男性37 例,女性27 例;年龄15 ~85 岁,平均年龄(58.14±17.40)岁;显性出血56 例,隐性出血8 例;平均血红蛋白浓度(96.77±30.67)g/L。其中有1 例患者出现胶囊滞留,经小肠镜取出,余63 例患者未出现误入气管、胶囊滞留等并发症。所有患者在接受SBCE 前均排除吞咽困难、消化道狭窄及梗阻、妊娠等禁忌证。两组患者一般资料比较差异无统计学意义(P>0.05)。纳入标准:临床表现为呕血、黑便、血便或大便隐血试验阳性,经胃镜、结肠镜、小肠CT 等检查未能找到出血灶,或上述检查发现不能解释消化道出血,临床考虑OGIB 者。排除标准:胃肠镜发现可解释消化道出血,完善SBCE 检查仅为了排除小肠出血者。收集所有患者的临床资料。
1.2 方法
检查前12 h 开始禁食,检查前1 d 晚上20:00 及21:00分别服用聚乙二醇电解质散溶液1 000 mL,检查当天早上05:00 再次服用聚乙二醇电解质散溶液1 000 mL,07:30 服用二甲硅油散溶液30 mL,08:00 开始接受SBCE 检查(以色列Given Imaging 公司诊断系统,Pillcam SB2/SB3 胶囊内镜)。2 h 内胶囊内镜若未能顺利进入十二指肠,则在胃镜下送入十二指肠。胶囊内镜进入小肠2 h 后患者可进食清流质,4 h 可进食低渣半流质饮食。检查过程中嘱患者适当走动,避免靠近强磁场区域。检查结束后由取下传感器设备,上传图像,由2 名医师进行阅片诊断。
1.3 统计学方法
应用SPSS 19.0 统计软件,计量资料以均数±标准差(x-± s)表示,两组间比较采用t检验;计数资料以率[n(%)]表示,两组间比较采用χ2检验。P<0.05为差异有统计学意义。
2.结果
2.1 小肠病变检出情况分析
64 例OGIB 患者中,阳性检出40 例,阴性24 例,检出率为62.50%,见表1。

表1 OGIB 患者胶囊内镜阳性检出结果
2.2 影响OGIB 病变检出率的因素分析
2.2.1 两组OGIB 患者临床资料比较 根据SBCE 结果是否为阳性检出将患者分为确诊组和未确诊组,对两组年龄、性别、急性/慢性出血、大便隐血情况、显性/隐性出血、是否服用NSAIDs、血红蛋白、检查时机(≤7 d/>7 d)、检查时机(≤3 d/>3 d)、胃转运时间、小肠转运时间等指标进行比较,两组中检查时机(≤7 d/>7 d)比较差异有统计学意义(P<0.05),见表2。
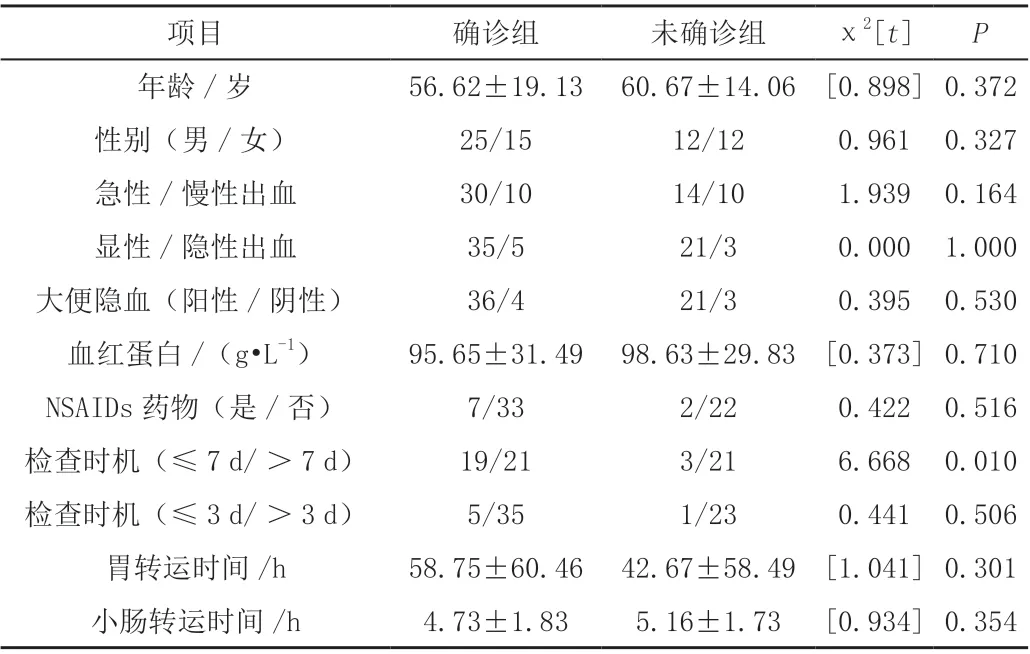
表2 两组OGIB 患者临床资料比较
2.2.2 影响因素的多因素非条件Logistic 回归分析 按能否明确出血病因分为二分类反应变量,对两组患者的多种因素进行非条Logistic 回归分析方法构建预测模型,结果显示,检查时机(≤7 d/>7 d)是其影响因素,提示检查时机(≤7 d/>7 d)的不同对发现出血病因具有临床意义,见表3。
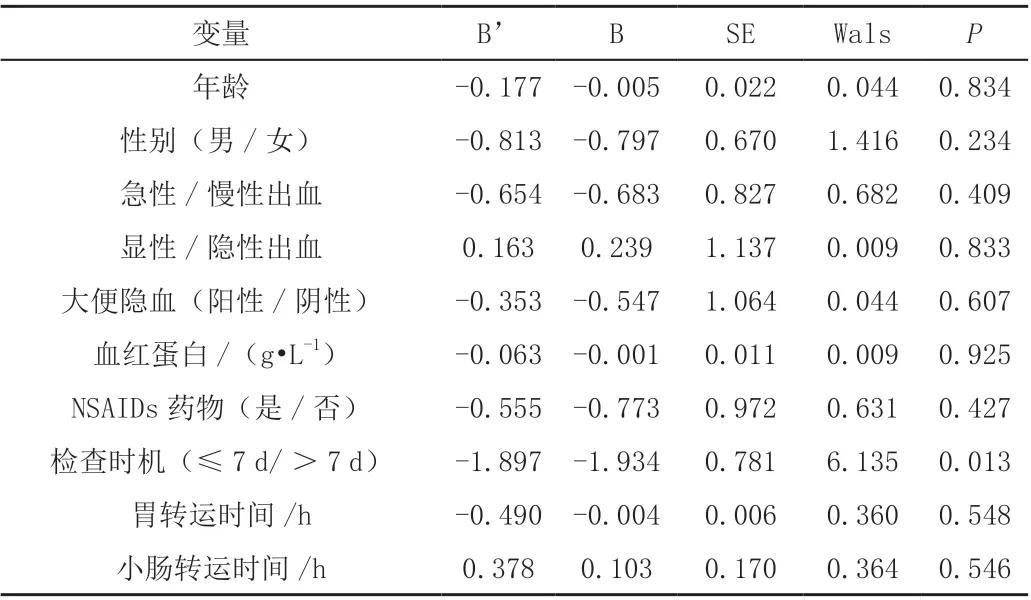
表3 OGIB 患者影响因素的二元多因素非条件Logistic 回归分析
3.讨论
OGIB 约占消化道出血的3%~5%,其中70%以上的出血部位来源于中消化道,其病因诊断一直是临床难题,国内外指南均推荐SBCE 作为上下消化道检查阴性、怀疑小肠出血患者的首选检查方式[2-3]。SBCE 的优势为无创简便、安全性高、可完成全小肠检查,缺点主要在于无法直接观察黏膜面、行内镜下活组织检查及治疗。因此在临床上,SBCE 检查与小肠镜检查是相辅相成的,在病因初筛方面,SBCE 有着更大的优势。
SBCE 的主要并发症为胶囊内镜CE 滞留,文献报道在疑似小肠出血患者中,CE 滞留率约为2.1%[4]。共纳入了64 例OGIB 患者,其中有1 例发生CE 滞留,行经口小肠镜取出,最终诊断为克罗恩病伴肠腔狭窄,患者无不良结局。其余63 例患者未出现胶囊滞留、误入气管等并发症。置入心脏起搏器患者为SBCE 检查的相对禁忌证,但近年来文献报道在置入心脏起搏器患者中,SBCE 检查并未出现负面事件[5-6]。64 例患者中,有2 例患者为置入心脏起搏器状态,检查过程中未观察到CE 对心脏起搏器存在干扰、起搏器功能障碍,也未观察到CE 图像丢失等情况。
SBCE 对OGIB 患者病变检出率有较大的差异,我们将能够解释消化道出血的SBCE 阳性发现定义为阳性检出,如血管畸形、多发糜烂/溃疡、占位、小肠憩室、活动性出血等,单发小糜烂/小溃疡或灶性淋巴管扩张等不定义为阳性发现。本检出率为62.5%,低于部分文献的报道,考虑可能与阳性定义较严格有关。一直以来,如何提高检出率也是临床医生尤其关注的问题,既往有较多文献分析了不同因素对病变检出率的影响,如显性/隐性出血[7]、检查时机[7]、肠道准备情况[8]、患者失血量[9]等。在检查时机的选择上,国内外学者普遍认为尽早完善SBCE 检查有助于提高检出率,ApostolopoulosP 等[10]的一项前瞻性研究发现,急诊胶囊内镜检查总体诊断率高达91.9%。但急诊胶囊内镜在临床上的应用仍有一些问题需要探讨,如患者行肠道准备是否容易加重出血或诱发再次出血;过早检查肠腔内往往存在活动性出血,其是否会影响病灶性质的观察而导致患者需要重复检查或完善其他进一步的检查等。国内关于胶囊内镜检查时机目前尚未达成共识,研究较多的为48 h 内、3 d 内、7 d 内以及14 d 内。将患者最后一次出血距SBCE 检查的时间间隔定义为检查时机,对比检查时机7 d 内及大于7dOGIB 患者的检出率,结果发现,检查时机在7 d 以后,病灶检出率较7 d 内明显下降,差异有统计学意义(P<0.05)。将检查时机进一步分析,我们发现检查时机3 d 内、大于3 d,两组间差异无统计学意义(P>0.05)。同时,结合本中心临床实际经验,早期由于患者病情未稳定,或胃镜、肠镜、小肠CT 等其他检查尚未完成,大部分患者可能无法做到在3 d 内完成SBCE 的检查,我们认为,检查时机在7 d 内是较为合适的选择。当然,临床上也有第1 次SBCE 检查阴性的OGIB患者,对于这部分患者来说,若再次出现消化道出血,急诊胶囊内镜则是更好的选择。有研究[7]表明,显性出血较隐性出血有更高的检出率,在本文中,未发现两者有显著差异,考虑与病例数量较少有关,有待后续进一步研究。
小肠出血的病因主要包括血管病变、克罗恩病、NSAIDs 相关性小肠病、小肠憩室、小肠肿瘤等。Lepileur 等[11]的一项大样本、多中心的研究发现,发病率最高的为血管病变、溃疡及肿瘤。其中40 岁以下的年轻患者中,克罗恩病及小肠肿瘤发病率较高,而60 岁以上老年患者血管病变及肿瘤性病变更为多见[12]。在64 例不明原因消化道出血患者中,明确病因的有40 例,最常见的病因为多发糜烂/溃疡(30%),包括克罗恩病、CMUSE、非特异小肠溃疡,其次为血管病变(25%),与文献报道不完全一致,可能与单中心资料,且样本量仍偏少有关。SBCE 检查对消化道占位的敏感性也较高,共发现了4 例小肠占位(间质瘤1 例、血管瘤2 例、巨大黏膜-黏膜下息肉1 例)、1 例胃占位(间质瘤伴活动性出血)、2 例结肠占位。发现的2 例结肠占位均为高龄患者,一般情况较差,肠镜检查过程中无法耐受,未达回盲瓣,因此进一步行SBCE 检查,分别发现回盲部、升结肠占位,提示CE 检查(包括结肠CE 检查),对于高龄、无法完成侵入性内镜检查的患者来说,可作为寻找出血原因的一个较好的选择。此外,发现的1 例胃间质瘤伴活动性出血的患者,住院前外院已行胃肠镜检查,未发现病灶,因此入院后未复查胃镜,进一步行SBCE 检查,发现责任病灶在胃腔。根据不明原因消化道出血诊治流程[1],推荐在完善小肠检查之前,进行重复胃肠镜检查,本病例因未重复胃镜检查,因此在小肠检查前未能发现病灶,在今后工作中应进一步重视。Meckel’s 憩室在人群中的发生率约为2%~4%,但SBCE 诊断Meckel’s 憩室敏感性不高[13],通过SBCE诊断了2 例小肠憩室,另外有1 例17 岁的OGIB 患者,胶囊内镜下仅发现两枚非特异性溃疡,无法解释消化道出血,后患者因再次消化道出血进一步行小肠镜检查,最终诊断为Meckel’s 憩室。结合文献报道,我们认为对于高度怀疑小肠憩室出血的患者,应尽可能选择小肠镜检查,提高憩室检出率。
综上所述,SBCE 检查对OGIB 的病因诊断有重要意义,小肠溃疡性病变及血管性病变为本中心最常见的出血原因,在出血1 周内完成SBCE 检查在临床上可操作性强、可提高病灶检出率。
