早期评估营养状况对脊髓损伤患者康复治疗的影响
2021-09-07王杰马炳全郭红丽李鹏
王杰,马炳全,郭红丽,李鹏
(郑州大学第一附属医院 康复医学科,河南 郑州 450052)
脊髓损伤(spinal cord injury,SCI)后,人体成分发生剧烈变化,如肌肉组织减少、脂肪增加、新陈代谢率降低等,机体持续分解代谢,能量需求增加,进食量减少,体质量减轻[1-2]。早期康复治疗前忽略患者的营养状况,会增加营养不良的风险[3-4]。评估营养需求和供应情况及适当的营养支持对早期SCI患者很重要,而营养问题长期被忽视,是现今我国SCI早期治疗中常见的问题。筛查营养不良风险是给予患者及时、合理营养支持的基础。营养筛查工具的使用也是营养保健中的重要一步。目前已经开发了许多营养筛查工具来评估住院患者的营养状况。本研究使用营养不良通用筛查工具(malnutrition universal screening tool,MUST)和脊柱营养筛查工具(spinal nutrition screening tool,SNST)评估在郑州大学第一附属医院康复医学科住院的SCI患者的早期营养状况,通过观察入科时和康复治疗4周后功能性结局的变化以及住院期间常见并发症的情况,分析SCI合并瘫痪患者的营养状况与早期康复治疗的相关性。
1 资料和方法
1.1 研究对象选取2016年6月至2020年6月郑州大学第一附属医院康复医学科收治的120例SCI患者为研究对象。(1)纳入标准:①创伤性SCI,经MRI确诊;②瘫痪,但神志清楚,配合检查、评估和康复治疗;③18岁以上;④病程≤1个月。(2)排除标准:①认知障碍、意识障碍或既往有精神疾病史;②合并其他严重疾病难以配合康复锻炼或影响康复;③既往有营养不良病史。本研究已经郑州大学第一附属医院科研和临床试验伦理委员会批准。患者签署知情同意书。
1.2 营养评估方法由MUST和SNST量表评估营养风险。由培训合格的医生分别采用以上2种量表进行营养不良风险筛查,在入科24 h内完成。(1)MUST量表包括体质量指数(body mass index,BMI)、体质量丧失分数、急性疾病影响分数3个部分,每部分的评分为0~2分。总分为以上3个部分的评分之和,总分等于0为营养不良低风险(将患者纳入L1组),评分≥1分为营养不良高风险(将患者纳入H1组)。(2)SNST评估8条标准:近期体质量变化史、BMI、年龄、SCI水平、合并症、皮肤状况、食欲和进食能力。每个标准的评分为0~5分。总分反映了营养不良风险,总分0~10分为营养不良低风险(将患者纳入L2组),总分≥11分为营养不良高风险(将患者纳入H2组)。
1.3 收集资料(1)临床特征:年龄、性别、SCI平面、损伤程度、美国脊髓损伤协会(American Spinal Injury Association,ASIA)损伤量表评分,包括运动功能评分(AMS)和感觉功能评分(ASS)。(2)在患者入住康复科48 h内,由经过培训合格的医生分别采用改良Barthel指数(modified Barthel index,MBI)、脊髓独立性评定(第3版)(spinal cord independence measure-Ⅲ,SCIM-Ⅲ)量表及ASIA损伤量表评估功能状态,康复治疗4周后再次进行上述指标的评估。(3)记录患者住院期间压力性损伤、尿路感染、下肢静脉血栓、坠积性肺炎等并发症发生情况。
2 结果
2.1 一般资料纳入120例SCI患者,其中男91例,女29例,年龄19~84岁,平均(40.50±14.73)岁。根据神经损伤平面将患者分为四肢瘫痪(C2~T1)和截瘫(T2~L5)。根据ASIA分类量表将患者分为运动完全(ASIA分类A或B)和运动不完全(ASIA分类C或D)。运动完全性四肢瘫痪19例(15.8%),运动不完全性四肢瘫痪24例(20.0%),运动完全性截瘫41例(34.2%),运动不完全性截瘫36例(30.0%)。
2.2 营养风险根据MUST评分将患者分为L1组(65例,54.2%)和H1组(55例,45.8%)。根据SNST评分将患者分为L2组(61例,50.8%)和H2组(59例,49.2%)。MUST评估营养不良高风险的患者占比与SNST比较,差异无统计学意义(χ2=2.087,P=0.149)。不同损伤水平及程度的SCI患者的营养分布情况见表1。

表1 不同损伤水平及程度的SCI患者的营养分布情况[n(%)]
2.3 营养不良与早期康复的关系
2.3.1按MUST评分分组 H1组康复治疗后MBI得分、SCIM-Ⅲ得分均低于L1组(P<0.05);H1组康复治疗前后AMS总分差值、ASS总分差值与L1组比较,差异无统计学意义(P>0.05)。见表2。
2.3.2按SNST评分分组 H2组康复治疗后MBI得分、SCIM-Ⅲ得分均低于L2组(P<0.05);H2组康复治疗前后AMS总分差值、ASS总分差值与L2组比较,差异无统计学意义(P>0.05)。见表3。
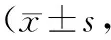
表2 L1组和H1组患者康复治疗前后功能评分差值比较分)
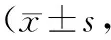
表3 L2组和H2组患者康复治疗前后功能评分差值比较分)
2.4 并发症
2.4.1按MUST评分分组 L1组压力性损伤伴下肢深静脉血栓1例,尿路感染4例,下肢深静脉血栓5例;H1组压力性损伤伴下肢深静脉血栓2例,坠积性肺炎伴下肢深静脉血栓2例,下肢深静脉血栓9例,尿路感染4例。H1组并发症发生率[30.9%(17/55)]较L1组[15.4%(10/65)]高(χ2=4.118,P=0.042)。
2.4.2按SNST评分分组 L2组压力性损伤伴下肢深静脉血栓1例,尿路感染4例,下肢深静脉血栓4例;H2组压力性损伤伴下肢深静脉血栓2例,坠积性肺炎伴下肢深静脉血栓2例,下肢深静脉血栓10例,尿路感染4例。H2组并发症发生率[30.5%(18/59)]较L2组[14.8%(9/61)]高(χ2=4.269,P=0.039)。
3 讨论
MUST的信度与效度较好,操作简单,故欧洲临床营养与代谢协会建议将其用来评估社区和住院患者的营养风险。MUST是比较适合用来评估住院患者营养风险的工具,而SNST是一种SCI特定疾病营养评估量表,是唯一针对成年人的SCI特定营养筛查工具[5-9]。Wong等[10]发现SNST是一项有效且可靠的营养筛查工具,SNST与MUST的一致性好,但SNST的敏感性和阴性预测值更高,MUST的特异性更高。
在本研究中,MUST和SNST对早期SCI患者营养不良风险的检出情况无明显差异,二者对SCI早期康复治疗患者均具有适用性。这与既往研究结果[10-11]基本一致。使用MUST时,完全运动损伤的患者被评估为营养不良的可能性更高,而使用SNST时,四肢瘫痪的患者被评估为营养不良的可能性更高[11]。本研究结果表明,不同营养风险患者的神经功能恢复情况无明显差异,但营养不良高风险患者接受康复治疗后MBI得分、SCIM-Ⅲ得分均较低风险组低。与运动和感觉的恢复情况比较,功能状态评估结果与营养状态更相关的原因可能为营养筛查工具还评估了其他的医学问题,如年龄、损伤平面、疾病情况、其他合并症、并发症等,而这些因素影响患者的康复治疗进程,进而影响功能状态的恢复。
尽管MUST和SNST的作用在许多研究中得到验证,但其为针对西方患者开发的工具,应用于中国SCI患者可能有不足之处。将来需要通过大规模研究来开发适合中国SCI患者特征的营养筛查工具。
总之,约45.0%的SCI合并瘫痪患者存在营养不良的风险。营养不良会影响早期康复治疗效果,导致并发症增加。必须确保在患者入院后立即使用营养评估工具判断患者的营养状况,便于早期进行营养支持。
