原发性鼻腔-鼻窦砂粒体型脑膜瘤1例报道并文献复习
2021-09-06伍琴琴汤勇丛林海杨一兵张帆殷家志王锐邓雯杨晶
伍琴琴,汤勇,丛林海,杨一兵,张帆,殷家志,王锐,邓雯,杨晶
(昆明医科大学第一附属医院 耳鼻咽喉科,云南 昆明 650000)
1 临床资料
患者,女,50岁,因“渐进性右侧鼻塞1年余”入院。伴间断性头痛及嗅觉减退,视力无下降。查体:右侧鼻根部稍隆起,右侧鼻腔见淡红色新生物,质硬,肿物光滑,表面可见血管,鼻腔内其他结构无法窥及,鼻中隔被压迫偏至左侧下鼻甲。增强鼻窦CT示:右侧鼻腔、筛窦内见不规则占位病变,呈实性改变,肿物密度不均,边界清,实性部分增强明显强化(图1)。MRI示:右侧鼻腔及筛窦内见类圆形混杂信号占位,边界基本清楚,T1呈等/稍低信号,T2呈混杂信号,囊性部分高信号,实性部分低信号,弥散囊性部分呈高信号(图2)。术前诊断为“右侧鼻腔筛窦肿物性质待查”,充分备血后在全麻鼻内镜下行右侧鼻腔筛窦肿物切除术,切开肿物,外壳为骨性,内容物呈砂粒状,电凝下逐步切除肿物,病灶上至颅底,向外到达鼻腔外侧壁及眶纸板,向后至蝶窦前壁,完全切除肿瘤直至术腔骨壁光滑,妥善止血,可见眶内侧壁及颅底骨壁完整。术中出血量约1 300 mL,血气分析结果提示THbc 8.1g/L,输注2U的悬浮红细胞,术后组织行病理检查(图3),免疫组化结果EMA(+)、Vim(+)、PR(+)、KI-67(约1%+)、GFAP(+)、CD68(-)、CK广(-)、S-100(-)、Syn(-)、Cga(-)、CD34(-)、BCL-2(-)、STAT6(-)、SOX-11(-)、P53(-)。最终确诊为砂粒体型脑膜瘤(WHO I级)。术后患者鼻塞及头痛症状消失,术后2个月复诊见鼻腔术区黏膜上皮化完成,鼻腔无粘连,复查鼻窦CT暂未见肿物复发(图4)。
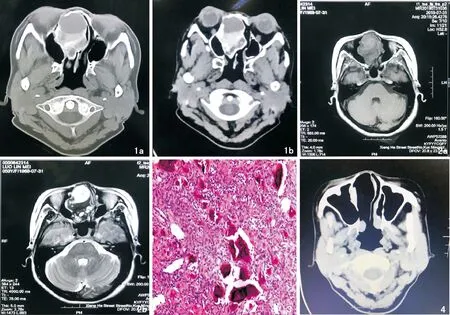
图1 术前CT 1a:右侧鼻腔、筛窦内见不规则占位,其内密度不均,呈囊实性改变,边界清;1b:增强扫描可见实性部分明显强化 图2 术前MRI 2a:T1呈等/稍低信; 2b:T2呈混杂信号 图3 组织病理检查图 (HE ×40) 图4 患者术后复查鼻窦CT提示鼻腔呈术后改变,未见肿物复发和器官内[2]。原发性异位脑膜瘤的诊断必须具备:①发生的解剖部位无脑膜组织;②颅内或脊髓内无脑膜瘤病灶;③病灶内出现典型脑膜瘤结构[3]。诊断为原发性异位脑膜瘤首先要先排除颅内脑膜瘤的远处转移或颅外扩散。在无脑膜覆盖的组织器官处发现有类似于脑膜瘤的病理改变者,在完善影像学检查并结合临床表现后排除正常位置的脑膜瘤则很容易作出诊断。
2 讨论
2.1 病因
原发于颅内的脑膜瘤较常见,具有多种形态生长模式,临床上易被发现及诊断[1]。但原发于鼻腔鼻窦或鼻咽部的异位脑膜瘤则罕见,任何年龄发病率相当,性别无明显差异,以单发多见。Winkler在1904年首次提出异位脑膜瘤的概念,是一种形态和结构与脑膜瘤相同但位于正常的无脑膜覆盖的组织
2.2 临床表现
原发于鼻腔鼻窦的砂粒体型脑膜瘤临床表现通常无特异性,容易误诊,因而不能得到及时的诊断和治疗。本文中报道的患者起初主要症状为间歇性鼻塞,未引起重视,随着病变进一步增大,直至出现持续性鼻塞、右侧鼻根部稍隆起方才引起患者注意而就诊。患者症状的严重程度取决于肿瘤所在的部位和大小以及对周围组织侵袭和破坏程度,肿物生长到一定程度后会出现压迫症状,若眼窝受压会导致眼球突出或视力下降;若肿瘤进入颅内压迫脑组织会引起颅内压增高,出现昏迷、头痛等症状。
2.3 辅助检查
原发于鼻腔鼻窦的异位脑膜瘤临床症状和体征无特异性,肿物发生部位不同、大小形态多样,故影像学表现也不尽相同。HRCT可判断肿物所在位置、周边组织侵犯程度及骨质破坏情况。魏文洲等[4]认为CT平扫显示鼻腔或鼻窦区域肿物呈较高混合密度阴影,病变周围有圆形钙化、肿瘤内出现条纹状不规则钙化、增强病灶出现明显强化时应高度怀疑脑膜瘤。高旭宁等[5]曾在文章中提到当病灶内出现钙化时多提示砂粒体型脑膜瘤或纤维母细胞型,砂粒体型脑膜瘤典型的CT表现为肿物为边界较清楚的圆形或类圆形影,可均匀一致也可呈较高混杂密度影,可有包膜,钙化较常见。MRI是评估软组织最理想的方法,砂粒体型脑膜瘤在T1WI表现为稍低或等信号,T2WI为等信号、稍高信号和稍低信号,信号混杂[6]。砂粒体主要是由附着在呈漩涡状排列的胶原纤维上的钙化球的连续生长聚集发生矿化而形成的,当瘤体被砂粒体组织占据大部分时,可动性氢质子随之减少,T1WI和T2WI信号减低,当瘤内砂粒体处于不同时期时其信号也相应的呈现多样性[7]。
2.4 病理学特征
异位脑膜瘤的镜下特点复杂,良恶性间的界限比较模糊[8]。砂粒体型脑膜瘤表现为梭形细胞形成的漩涡状排列,其中心透明变性,透明物质钙化后,形成同心层砂粒[9]。本例患者病灶镜下可见瘤细胞大小一致,细胞之间界限不清,核卵圆形,染色质细,肿瘤形成不规则钙化和砂粒体结构。异位脑膜瘤免疫表型与颅内脑膜瘤一样,绝大多数病例EMA、vimentin呈阳性,Ki-67增殖指数低[10]。
2.5 鉴别诊断
砂粒体型脑膜瘤应与以下疾病相鉴别:①纤维性结构不良:镜下见纤维组织增生的背景上有大量完整或不完整旋涡状钙化小体-沙粒体及骨化小灶[11];②骨化纤维瘤:为结实均匀的砂样物质结构,似装满沙砾的乒乓球状肿物,光镜检查可见排列疏松的细长形和梭形的纤维间质,其中散在骨样组织的骨针、骨岛、骨小梁或钙化的骨小梁及类骨样组织[12];③牙质骨化纤维瘤:多为表面光滑的灰白色状圆形肿物,质韧,无包膜,镜下常见组织中有散在砂粒样物[12];④还应与癌、嗅神经母细胞瘤、血管纤维瘤、副神经节瘤等良恶性肿瘤相鉴别,最终鉴别的金标准诊断取决于组织病理学特征和免疫组化结果[13]。
2.6 治疗
原发于鼻腔鼻窦的异位脑膜瘤对放疗和化疗均不敏感,手术是最有效的治疗方法,对于局限性的鼻腔和鼻窦异位脑膜瘤手术切除较容易,若手术切除彻底,复发也较少[9]。尽可能地将肿瘤整体切除,若病变较大或侵犯到重要结构而难以整体切除肿瘤时应尽量在不损伤周围重要结构的条件下分次切除肿瘤。对于扩散到颅内的患者或颅内脑膜瘤侵入到鼻腔的患者,颅面联合手术是一个很好的手术方式,可根据病情选择一次性切除肿瘤,或先切除颅内脑膜瘤后再切除鼻腔鼻窦内的脑膜瘤。砂粒体型脑膜瘤由于血供丰富,术中可能出血较多,术前应充分备血。肿瘤复发的一个重要的原因是第一次手术病灶切除不彻底[7],对于手术无法完整切除的患者、复发的患者以及晚期无法手术的患者可以考虑放疗。
