FTS-CIS护理联合早期肠内营养对食管癌术后患者营养状态与肠内营养相关并发症的影响
2021-09-05张金铃
张金铃
食管癌是临床常见消化道肿瘤,临床治疗常采用手术切除,但患者术后应激反应强烈,代谢旺盛,加上需禁食,造成营养素摄入、消化、吸收异常出现营养不良、肠黏膜萎缩等并发症[1-2]。因此为避免患者代谢紊乱,确保正常营养需求,需要合理进行营养干预。肠内营养支持是通过胃肠道向机体输送所需营养物质及营养素,维持正常营养水平的手段[3]。早期肠内营养有利于正常新陈代谢和能量供给,减少感染、消化道并发症风险[4]。有研究表示,早期肠内营养结合有效护理,能够为患者在接受营养支持提供屏障,加速胃肠功能恢复,提高免疫功能,有利于预后[5]。快速康复外科-集束干预策略(fast track surgery-cluster intervention strategy,FTSCIS)是近年来新型护理模式,其将快速康复外科与集束干预策略集于一体,在循证医学基础上发挥协同作用,常用于结直肠癌患者术后护理中。但在食管癌术后患者中应用鲜有报道,因此本研究重点探讨FTS-CIS护理联合早期肠内营养对食管癌术后患者营养状态与肠内营养相关并发症的影响。
1 对象与方法
1.1 研究对象
选取2018 年2 月—2019 年1 月医院收治的食管癌患者80例。纳入条件:经病理学确诊为食管癌;年龄60~78 岁,胸部无其他肿瘤治疗史;心血管及呼吸功能无异常;患者及家属签署知情同意书。排除条件:患有甲状腺功能亢进症、胃肠道疾病;存在酗酒或滥用药物倾向;存在呼吸类、精神类疾病,肝肾功能严重损伤,药物过敏史;意识不清楚。按照组间基线资料可比的原则分为观察组和对照组,各40例。观察组中男25例,女15例;年龄61~78岁,平均年龄66.43±4.95 岁;TNM 分期:Ⅰ期11例,Ⅱ期15例,Ⅲ期9例,Ⅳ期5例。对照组中男27例,女13例;年龄62~78 岁,平均年龄66.73±4.75 岁;TNM 分期:Ⅰ期12例,Ⅱ期17例,Ⅲ期8例,Ⅳ期3例。两组一般资料比较,差异无统计学意义(P>0.05)。
1.2 干预方法
1.2.1 对照组 给予早期肠内营养和常规护理干预:①早期肠内营养。术中放置鼻肠管,便于术后肠内营养支持。术后4 h患者饮温开水,起润湿口腔作用;术后10 h,加热0.9% 氯化钠注射液(250 ml:2.25 g,国药准字H33020615)500 ml,经鼻肠管注入,适应肠道功能;术后24 h 第1 天,将肠内营养混悬液(SP)500 ml(国药准字H20010285)经肠内营养泵注入,起始速度40 ml/h,逐渐增加到80~100 ml/h,剂量由500 ml/d 逐渐增加到1000~1500 ml/d。②常规护理干预。严格观察患者病情发展情况及生命体征;术后常规胃肠减压、禁食,遵医嘱用药,并进行抗感染、补液、防止压疮等措施;心理护理;排气后去除胃管,术后2 d 去除导尿管,术后4 d去除引流管,1 周后逐渐下床活动。
1.2.2 观察组 采用早期肠内营养联合FTS-CIS护理干预:
(1)早期肠内营养:采取与对照组相同的早期肠内营养方法。
(2)FTS-CIS护理干预:①建立FTS-CIS护理小组。由科室主任、护士长、科室医生及科室护士组成,按照发现问题-查阅资料-分析问题-实施-结果评价进行,根据患者实际情况制定FTS-CIS护理方案。②实施FTS-CIS护理方案。置管前向患者采取心理干预和健康宣教,帮助患者了解和掌握早期肠内营养干预,消除患者负面心理,提高早期肠内营养治疗依从性。对于烦躁不安患者适当给予约束带,间隔15 min 左右放松;观察鼻管处标识变化判断导管移位情况;评估患者身体情况,合理调整患者营养液剂量、温度、渗透浓度及速率,最大限度减少并发症发生风险。连接输液器前端过滤器和营养管,速率由慢到快;维持患者正常体位,预防误吸,肠内营养支持起始为半卧位,床头保持30°左右,结束时保持该体位30 min,避免体位较低发生逆流性食管炎而误吸;当患者出现误吸,应立即停止,改变患者体位为右侧卧位,放低头部,抽出胃内容物,及时清除呼吸道异物,避免反流、肺吸入。做好口腔护理工作,清水漱口每天3 次,避免发生感染。严格观察患者是否发生腹泻、呕吐、食管反流、管腔堵塞等,每次肠内营养注入均需温开水冲洗润湿鼻管;术后1 周通过碘仿造影观察吻合口外周是否存在渗液,若无渗液可拔出鼻管。观察患者血糖情况,当患者发生高血糖症状,及时给予胰岛素或低糖饮食干预。逐渐提高患者膳食浓度、数量,严格观察血清电解质、尿素氮变化,做好相关记录。③出院指导与康复护理。主要针对反流性食管炎、吻合口狭窄两方面进行,叮嘱患者饭后2 h 禁止平卧,睡觉将头部保持30°,避免食物反流事件发生;半流饮食后可吃馒头,将馒头细化处理,细嚼慢咽。术后3 个月复查。
1.3 观察指标
(1)手术指标及术后并发症:手术相关指标包括首次排气时间、首次排便时间、下床活动时间、住院时间;并发症包括腹泻、腹胀、恶心、呕吐、堵管、脱管、肺炎等。
(2)营养指标检测:干预前后采集患者清晨空腹静脉血3 ml,送至检验科分层。采用双抗体夹心酶联免疫吸附法检测总蛋白(TP)、白蛋白(ALB)、前白蛋白(PA),严格按照试剂盒说明书操作;采用皮褶厚度仪测量三角肌皮褶厚度。
(3)生活质量:干预前后采用健康调查简表[the MOS item short from health survey,SF-36][6]评估,本研究纳入了生理机能(100 分)、生理职能(100分)、情感职能(100 分)三个维度,总分300 分,得分越高表示生活质量越好。
1.4 统计学方法
采用 SPSS 24.0 统计学软件进行数据分析,计量资料以“均数 ± 标准差”表示,组间均数比较采用两独立样本t 检验;计数资料计算百分率,组间率的比较采用χ2检验。检验水准 α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术相关指标比较
观察组首次排气时间、首次排便时间、下床活动时间、住院时间均短于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组手术相关指标比较(d)
2.2 两组患者营养指标水平比较
干预前,两组患者营养指标、三角肌皮褶厚度比较差异无统计学意义(P>0.05);干预后,两组营养指标水平均改善,且观察组TP、ALB、PA 水平高于对照组,三角肌皮褶厚度大于对照组,差异有统计学意义(P<0.05),见表2。
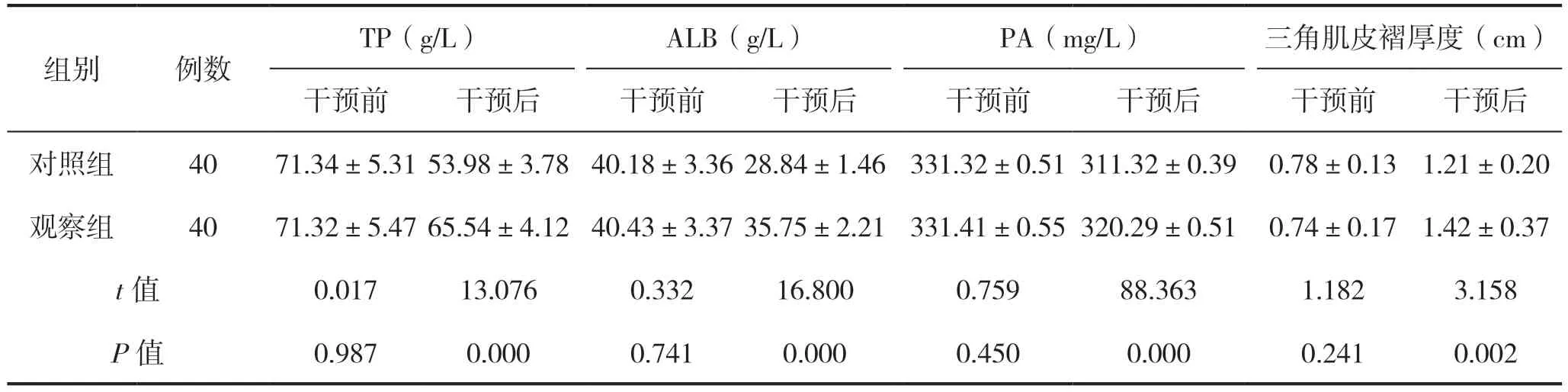
表2 两组患者营养指标水平比较
2.3 两组患者并发症比较
观察组并发症总发生率低于对照组,差异有统计学意义(P<0.05),见表3。

表3 两组患者并发症比较
2.4 两组患者生活质量比较
干预前,两组生理机能、生理职能、情感职能比较差异无统计学意义(P>0.05);干预后,观察组生理机能、生理职能、情感职能评分高于对照组,差异有统计学意义(P<0.05),见表4。
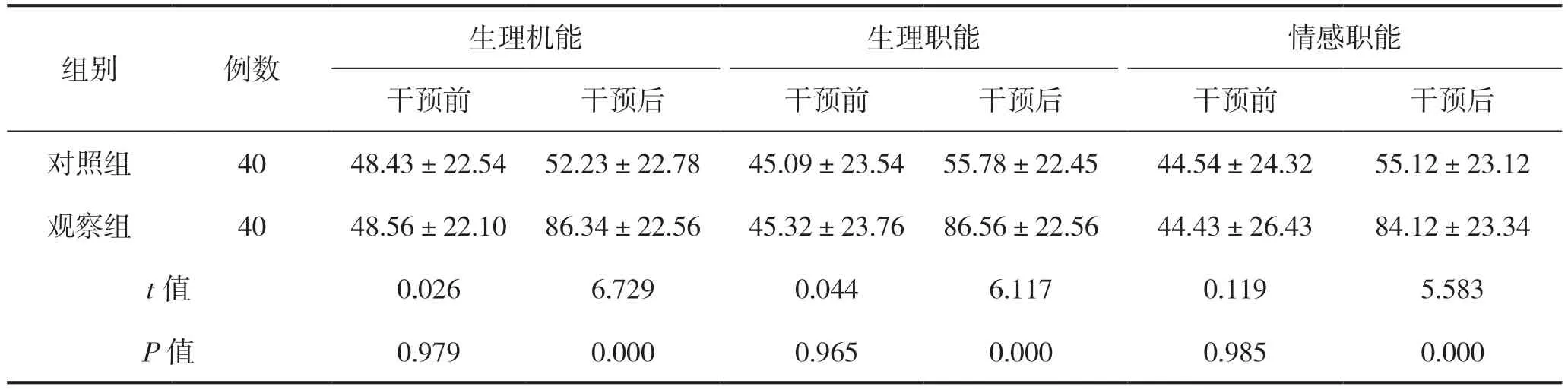
表4 两组患者生活质量比较(分)
3 讨论
手术治疗是目前食管癌临床首选方案,但该手术为有创治疗,易破坏胃肠道功能[7-9]。食管癌主要表现为代谢异常、能量消耗大、缺乏蛋白质-热量营养等,若未及时治疗会引起严重并发症。因此术后及时纠正患者不良营养状态有利于改善胃肠道功能,为患者提供充足营养元素,维持营养平衡。临床根据营养支持方式分为肠外营养支持和肠内营养支持两种。肠外营养支持主要经静脉导管为患者提供营养液,营养液不会进入肠道,但长期使用肠外营养支持会导致胃肠黏膜屏障功能丧失,使胃肠道菌群紊乱,发生并发症。肠内营养主要通过鼻腔建立肠导管为患者提供营养液,利用营养液刺激胃肠道黏膜屏障功能,恢复胃肠蠕动和消化道黏膜血运,维持肠道菌群稳定性[10-12]。
FTS-CIS护理是在循证医学基础上提出的新型护理模式,主要体现在现状调查、数据分析、制定护理方案等几个方面,通过小组成员科学分析、临床经验、患者需求结合相关循证依据得到科学化、系统化干预方案,为患者提供持续、优化、科学的服务[13-14]。FTS-CIS护理囊括快速康复外科理念与集束干预策略所有优势,可提供有效质量保障,加速患者康复,减少住院费用,实现医患共赢[15]。相关研究表示,FTS-CIS护理联合早期肠内营养在用于结直肠癌患者术后可有效减少并发症,缩短住院时间,进而提高生活质量[16-17]。本研究结果显示,观察组手术指标均优于对照组。提示FTS-CIS护理联合早期肠内营养可有效改善食管癌术后患者手术指标,加速患者康复。TP、ALB、PA 水平及三角肌皮褶厚度均是临床用于评价营养状况的客观指标,上述指标值下降不利于患者预后[18]。本研究结果显示,观察组TP、ALB、PA 水平高于对照组,三角肌皮褶厚度大于对照组。提示早期肠内营养通过鼻管向患者注入营养液,刺激胃肠道黏膜屏障功能,促进胃肠蠕动和消化道黏膜血运,维持肠道菌群稳定性,联合FTS-CIS护理,通过控制营养液剂量、温度、渗透浓度及速率,优化了早期肠内营养干预,进而改善患者营养状态。有研究表示,集束化护理干预措施可有效降低食管癌患者围术期并发症[19]。本研究结果表示,观察组并发症(腹泻、腹胀、恶心呕吐、堵管、脱管、肺炎)总发生率低于对照组,生活质量优于对照组。提示FTS-CIS护理通过严格观察患者血糖情况,每次肠内营养注入均用温开水冲洗润湿鼻管,确保正常体位,口腔护理,出院后进行相应出院指导与康复护理,可有效降低并发症发生风险,提高生活质量。
综上所述,FTS-CIS护理联合早期肠内营养可有效改善食管癌术后患者营养状态,减少肠内营养相关并发症发生,提高生活质量,加速患者康复。
