高危型人乳头瘤病毒基因分型聚合酶链式反应检测技术在宫颈癌筛查中的应用分析
2021-09-02蔡江义崔旭秦岭康媛媛白焕焕
蔡江义,崔旭,秦岭,康媛媛,白焕焕
作者单位:1西安航天医院病理科,陕西 西安710000;2渭南市中心医院病理科,陕西 渭南714000;3西安凤城医院病理科,陕西 西安710000;4靖边县人民医院病理科,陕西 榆林719000;5榆林市中医医院病理科,陕西 榆林719000
宫颈癌是严重威胁女性身心健康和生命安全的常见恶性肿瘤之一,仅次于乳腺癌。2018年,女性宫颈癌的发病率约占全球肿瘤病人的6.6%,约有50万的新增病例和20万的死亡病例,年轻女性的发病率也呈上升趋势。人乳头瘤病毒(HPV)是全世界最常见的性传播病毒,研究已经证实,几乎所有宫颈癌都是由高危型HPV持续感染引起的。随着人们对HPV各亚型与宫颈癌发病机制的深入研究,HPV分型检测技术在宫颈癌筛查中的作用越来越受到大家的关注,有研究学者提出将高危型HPV的分型检测作为宫颈癌的筛查方法之一。因此,本研究通过使用不同的筛查方法分析高危型HPV分型检测在宫颈癌筛查中的应用价值,为高危型HPV分型检测技术的应用提供临床依据。
1 资料与方法
1.1 一般资料
收集2016年6月至2019年6月西安航天医院妇产科收治的疑似宫颈病变病人628例,年龄(38±8)岁,范围为21~64岁。纳入标准:符合美国癌症中心推荐的宫颈癌筛查指南;无子宫颈切除;无急性生殖道炎症;1个月内无阴道用药。排除标准:合并患有其他系统的恶性疾病;妊娠期妇女;患有精神疾病。本研究符合《世界医学协会赫尔辛基宣言》相关要求,所有病人均知情同意并签署知情同意书。1.2 实验方法
1.2.1
HR-HPV DNA PCR检测(1)取样:首先暴露病人的宫颈,用无菌生理盐水棉球洗去病人的宫颈分泌液,再用特制的采样刷置于宫颈口顺时针旋转5周,以采集足够宫颈脱落细胞,然后将宫颈刷置于预先放有1 mL洗脱液的无菌离心管中送检或暂放于4℃冰箱中保存待检。(2)检测方法:采用ABI公司生产的7500型荧光定量分析检测仪对高危型HPV进行分型检测,检测试剂盒购自上海之江生物有限公司,可检测包括HPV16、18、31、33、35、39、45、51、52、56、58、59及68型在内的13种HPV亚型。(3)操作方法:严格按照试剂盒和仪器使用说明书进行规范操作。1.2.2
液基薄层细胞(TCT)检测样品采集方法同上,采用特制采样刷在宫颈口按同一方向旋转5~8圈,将刷取的宫颈细胞保存于细胞保存液中。使用美国TriPath Imaging公司生产的Prep 2000型自动制片染色机制成薄层细胞涂片,在显微镜下镜检观察。细胞学诊断标准采用2001年国际癌症协会推荐的子宫颈细胞学分类系统(TBS),镜检的结果分为5个层次,分别是未见上皮内病变或恶性病变(NILM)、不典型鳞状细胞(ASCH)、低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)、宫颈癌。所有的TCT涂片结果均由两名专业的病理学医师进行独立阅片和诊断报告。
1.2.3
组织病理检查将阴道镜下组织病理学诊断的最终结果视为宫颈病变的“金标准”。诊断标准参照第4版《WHO女性生殖器官肿瘤分类》,将诊断结果分为:正常或慢性子宫颈炎症,宫颈上皮内瘤变(CIN)I级,CINⅡ级、CINⅢ级和宫颈癌。所有标本的病理诊断均由两名专业的病理学医师进行独立阅片和诊断报告。1.3 评价指标
HR-HPV DNA PCR检测根据标准的计算方法,将结果中RLU/CO>1视为阳性。TCT检测中将病变程度为ASCH及以上视为阳性。组织病理检查结果将病变程度为CINⅠ级及以上视为阳性。以组织病理检查结果作为“金标准”,计算和比较HR-HPV DNA PCR检测和TCT检测两种方法的灵敏度、特异度、阳性预测值、阴性预测值和符合率等。1.4 统计学方法
采用SPSS 20.0软件对实验数据进行统计学分析,用百分比表示计数资料,采用χ
检验,以P
<0.05认为差异有统计学意义。2 结果
2.1 组织病理检测结果
对628例疑似子宫颈病变病人进行病理组织检测,结果发现正常或炎症的病人有264例,子宫颈鳞状上皮异常的病人364例,其中CINⅠ级117例,CINⅡ级128例,CINⅢ级81例,宫颈癌38例,阳性率为57.96%。2.2 高危型HPV分型检测结果
高危型HPV分型检测出阳性病例357例,与病理诊断结果对比发现,真阳性为334例,检出率为53.18%(334/628)。见表1。
表1 疑似子宫颈病变628例高危型人乳头瘤病毒(HR-HPV)分型检测结果/例
2.3 TCT筛查结果
TCT检测出阳性病例387例,与病理诊断结果对比发现,真阳性病例244例,其中ASCH病人73例,LSIL病人82例,HSIL病人57例,宫颈癌病人32例,检出率为38.85%(244/628)。见表2。
表2 疑似子宫颈病变628例TCT筛查结果/例
2.4 高危型HPV分型检测和TCT诊断效能比较
高危型HPV分型检测在宫颈癌及癌前病变筛查中的灵敏度,特异度,阳性预测值,阴性预测值,符合率均显著高于TCT检测方法(P
<0.001)。见表3。
表3 疑似子宫颈病变628例高危型人乳头瘤病毒(HR-HPV)分型检测和液基薄层细胞(TCT)诊断效能比较/%(n/N)
2.5 高危型HPV各亚型与宫颈癌及癌前病变的相关性
将13种HPV亚型与宫颈癌及癌前病变进行相关性回归分析,结果表明,16、18型HPV在宫颈癌病变中的感染率最高,33、52及58型HPV也与宫颈癌的发生密切相关(P
<0.05)。见表4。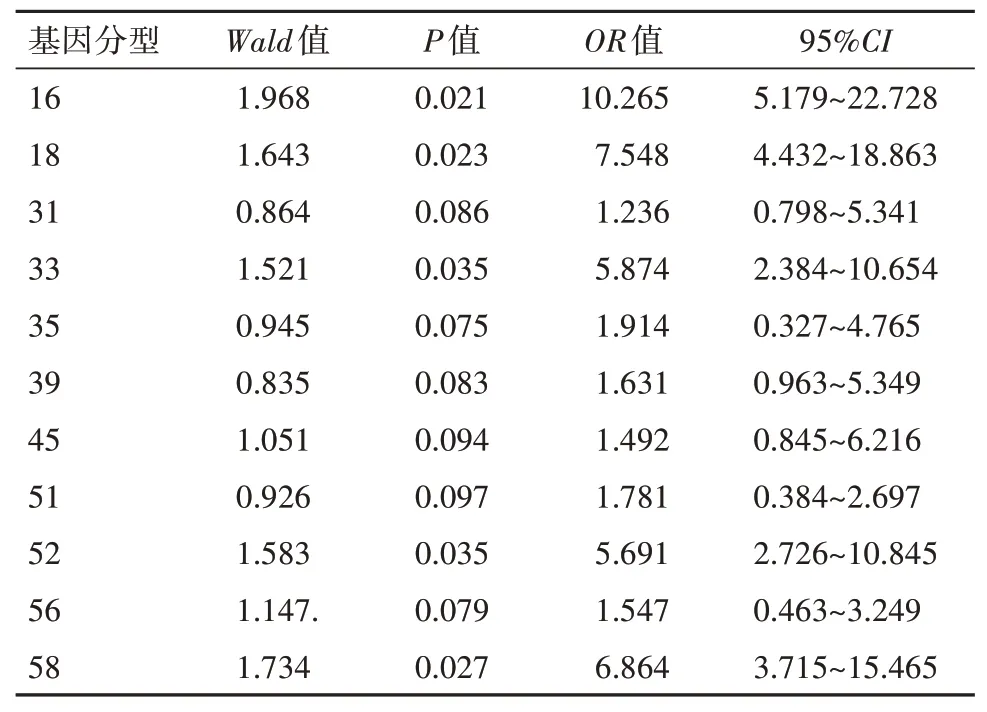
表4 高危型人乳头瘤病毒(HR-HPV)各亚型与宫颈癌及癌前病变的相关性分析
2.6 比较不同年龄阶段HPV感染情况
在接受检测的628例病人中,有357例病人出现高危型HPV感染,总感染率为56.85%。通过比较发现病人的HPV感染率随年龄的增长而增长,而且40岁及以上病人的HPV感染率显著高于20~29岁的年轻病人(P
<0.05)。见表5。
表5 疑似子宫颈病变628例不同年龄阶段人乳头瘤病毒(HPV)感染情况的比较/例(%)
3 讨论
宫颈癌是发展中国家最常见的妇科癌症之一。在我国女性常见的恶性肿瘤中,宫颈癌发病率也仅次于乳腺癌,每年有超过13万的新增宫颈癌病例和5.3万的死亡人数。近年来,宫颈癌的发病率有逐渐上升的趋势,这可能由于各种原因如不安全性行为,初次性交年龄提前,不使用避孕套以及HIV免疫抑制导致的HPV感染有关。在过去研究中发现,几乎所有的宫颈癌都是由特定类型的HPV感染引起的。目前已分离的HPV亚型达100多种,其中最常见的是高危型HPV16、18、31、33、35、39、45、51、52、56、58、59以及68型。尽管通过对不同HPV亚型的研究已经开发出了能够预防宫颈癌的HPV疫苗,但由于HPV疫苗不能预防既定感染,也不能预防所有类型的HPV,同时,考虑到发展中国家经济和疫苗普及率等因素,预防和筛查HPV感染仍是防治宫颈癌的主要策略。
目前,宫颈癌及癌前病变筛查诊断主要有3种方法,即子宫颈细胞学检查,阴道镜检查及组织病理学检查。TCT法与传统的宫颈刮片巴氏涂片相比,排除了血液、黏液和炎症等因素的干扰,明显提高了标本的质量及宫颈异常细胞检出率。但由于TCT制片及镜检过程都需要凭借专业操作人员的经验,因此,人为因素的干预可能会导致TCT检测结果与病理检测结果的不一致。另外,宫颈癌及癌前病变是多中心的局灶性病变,不同部位病变程度可能不一致,取材不同亦会导致诊断结果的差异性。
宫颈癌是目前唯一确定病因的恶性肿瘤,在HPV慢性感染早期,宫颈癌的发生发展缓慢,多数宫颈癌始终处于不典型增生状态,多数情况下,癌前病变可稳定存在7~10年。研究表明,在宫颈癌及癌前病变早期无病症状态时,即可检测到HPV的感染,而随着病程的不断进展,不同阶段的宫颈癌前病变中HPV的病毒载量也会发生改变。随着科学技术的不断进步,高灵敏度和高特异度的HPV分型诊断试剂及相关仪器被发明。2003年,HC2检测获得FDA批准,它是一种定量检测HPV亚型的核酸杂交检测方法,确定了13种高危HPV类型的存在。2009年批准的高危型HPV分型检测除了检测到HC2检测到的13种亚型外,还可检测到HPV-66等其他亚型。高危型HPV分型检测技术在预防和诊断HPV感染的子宫颈癌及癌前病变中扮演着越来越重要的作用。
我们的研究表明,组织病理学检测出628例就诊病人中有364例发生宫颈癌及癌前病变,阳性率为57.96%。将病理诊断结果视为“金标准”发现,高危型HPV分型法检测出真阳性病人334例,检出率为53.18%,显著高于TCT法的38.85%。然后我们通过比较TCT法和高危型HPV分型检测的诊断效能,发现高危型HPV分型检测在宫颈癌及癌前病变筛查中的灵敏度,特异度,阳性预测值,阴性预测值,符合率均显著高于TCT检测方法(P
<0.001)。这由于两种检测方法的原理不同,TCT通过检测当前宫颈脱落细胞的病理状态,而HPV分型检测从基因组上检测宫颈细胞中HPV的分型及病毒载量。研究表明,15种高危型HPV是导致宫颈癌发生的主要因素,包括16、18、31、33、35、39、45、51、52、56、58、59、68、73和82,其中16型和18型是致瘤性最强的病毒菌株,导致超过75%的宫颈癌病例和大多数其他生殖器癌症。我们的研究结果也发现16、18型HPV感染与宫颈癌的发生发展密切相关,33、52及58型HPV次之。接下来,我们研究了不同年龄阶段HPV感染情况,由于年龄的增长,人体的免疫力不断降低,对病毒的抵抗力和抑制力显著下降,我们发现随着年龄的增长,HPV感染率也逐渐升高。综上所述,高危型HPV分型检测优于TCT法,应用高危型HPV分型检测不仅对当前宫颈病变的诊断具有指导意义,而且与单独的细胞学相比更好地预测了未来5~10年宫颈癌变前的发展,对宫颈癌预防和治疗具有重要意义,值得在临床中做进一步推广。
