2014—2019年山东省级监测点妊娠合并糖尿病孕产妇死亡原因分析
2021-08-31丁海青周凤荣刘玉萍李海凤杨艳玲郝敏张丽红郑世存
丁海青 周凤荣 刘玉萍 李海凤 杨艳玲 郝敏 张丽红 郑世存
妊娠合并糖尿病(diabetes in pregnancy,DIP)包括孕前糖尿病(pregestational diabetes mellitus,PGDM)和妊娠期糖尿病(gestational diabetes mellitus,GDM)。近年来PGDM和GDM均有上升的趋势,有报道称中国GDM的发病率达到17.5%[1]。一般而言,妊娠合并糖尿病系高危妊娠,血糖控制不良导致的特定风险包括自然流产、胎儿畸形、子痫前期、死胎、巨大儿、新生儿低血糖和新生儿高胆红素血症等。若不及时干预,会严重影响母婴结局[2]。孕产妇死亡率(MMR)是衡量一个国家或地区妇女健康状况和社会经济发展的重要指标之一。本研究分析妊娠合并糖尿病孕产妇死因,有利于进一步分析孕产妇死因变化规律,找出相关危险因素,提出有针对性的干预措施,更准确有效地降低孕产妇死亡率,保障母婴安全。
资料与方法
1.资料来源:山东省共有22个县区级孕产妇死亡监测点,包括16个国家监测点和6个省级监测点,分布在济南、青岛、淄博、日照、烟台、威海、潍坊、济宁、枣庄、聊城、临沂、泰安、菏泽、德州和滨州15个地市,其中12个监测点在城区,10个在农村。本文资料来源于2014—2019年山东省所有孕产妇死亡监测点的孕产妇三级监测网络系统上报的妇幼信息,以及妊娠合并糖尿病孕产妇死亡个案卡、调查问卷、病历摘要、病历复印件、死亡评审报告等。
2.方法:从上述资料中抽取死亡孕产妇的基本特征、孕期保健信息、分娩信息以及孕产妇死因等进行汇总分析。
3.死亡评审:孕产妇死亡评审专家组由省级孕产妇死亡评审专家库中抽选的不同专业的7~9名专家组成,分别从死亡孕产妇的孕产期保健管理、临床表现、诊治过程、县市级评审结论等方面分析讨论,得出死因诊断链条,并分为“可避免”“不可避免”2类评审结果。
4.统计学分析:通过Excel软件计算12例死亡评审时确定患有妊娠期合并糖尿病的死亡孕产妇的疾病构成比,并进行统计描述。
结果
1. 2014—2019年山东省级监测点孕产妇死亡率及妊娠合并糖尿病死亡专率情况:2014—2019年山东省级监测点常住人口中共发生孕产妇死亡118例,6年平均孕产妇死亡率为11.39/10万。2014、2015、2016年孕产妇死亡率分别为12.51/10万、11.67/10万和12.83/10万,基本持平。2017年和2019年孕产妇死亡率大幅下降,而2018年孕产妇死亡率却出现一个高峰,达到2014—2019年期间最高。活产数从2014年至2017年逐年增多,2017年后活产数又逐年减少。2014—2019年妊娠合并糖尿病死亡专率分别是0.66/10万、0/10万、1.75/10万、1.40/10万、1.69/10万和1.20/10万。六年间妊娠糖尿病死亡专率呈先升后小幅波动下降趋势。见表1。
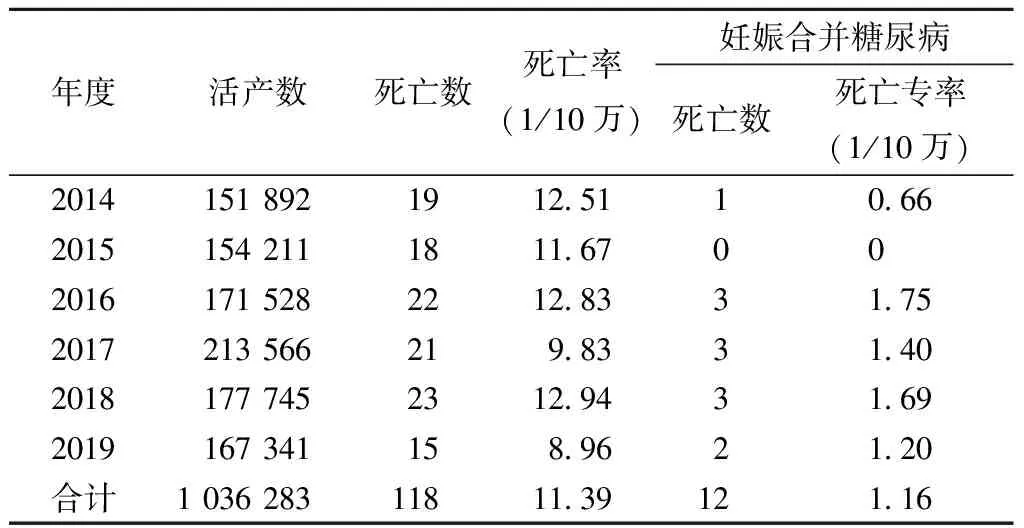
表1 2014—2019年山东省级监测点孕产妇死亡率及妊娠合并糖尿病死亡专率
2. 2014—2019年山东省级监测点孕产妇主要死因情况:妊娠合并内科疾病是孕产妇死亡的间接产科原因,六年平均死亡率为5.02/10万,高于产科出血和羊水栓塞等直接产科原因,排在首位。排在第二位和第三位的死因分别是产科出血(1.88/10万)和羊水栓塞(1.47/10万),是导致孕产妇死亡的主要直接产科原因。间接产科原因中的妊娠合并糖尿病的死亡率(1.16/10万)高于妊娠合并心脏病的死亡率(0.94/10万)。见表2。
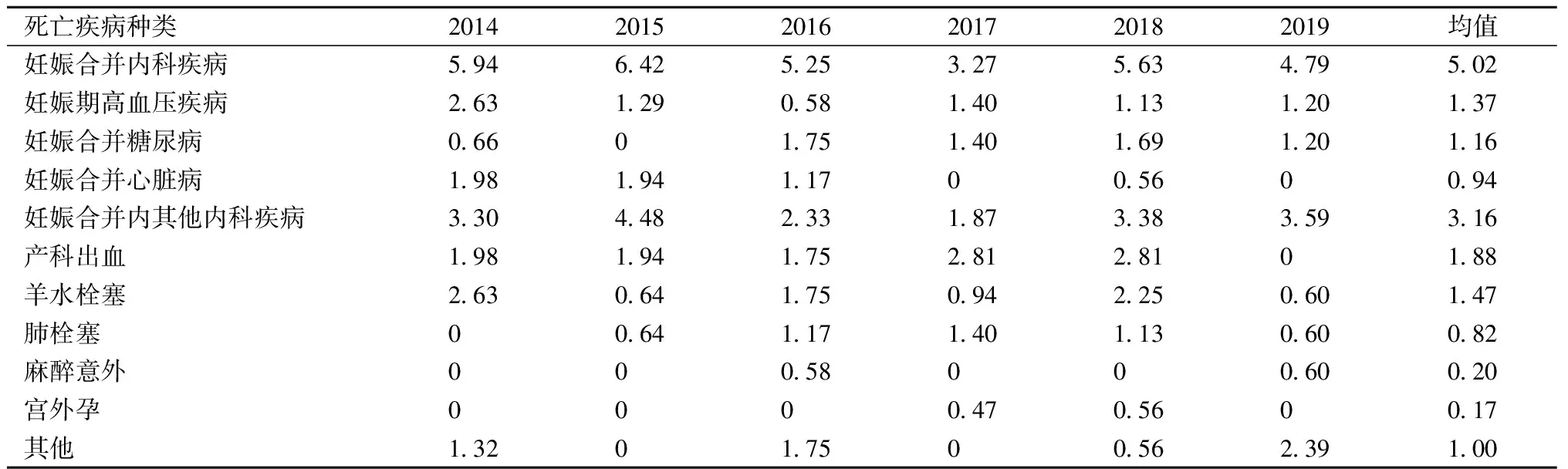
表2 2014—2019年山东省级监测点孕产妇主要死因别死亡率(1/10万)
3. 2014—2019年山东省级监测点妊娠合并糖尿病死亡孕产妇人口学特征:由表3可见,妊娠期糖尿病孕产妇死亡年龄范围是从24~40岁,平均年龄是(27.5±5.2)岁,其中年龄<35岁有8例,占66.7%;初中以下学历的10例占83.4%;家庭年收入≤1 000元的3例占25.0%,1 001~4 000元的5例占41.7%,4 001~8 000元的1例占8.3%,>8000元的3例占25.0%;初产妇和经产妇各6例,分别占50%。
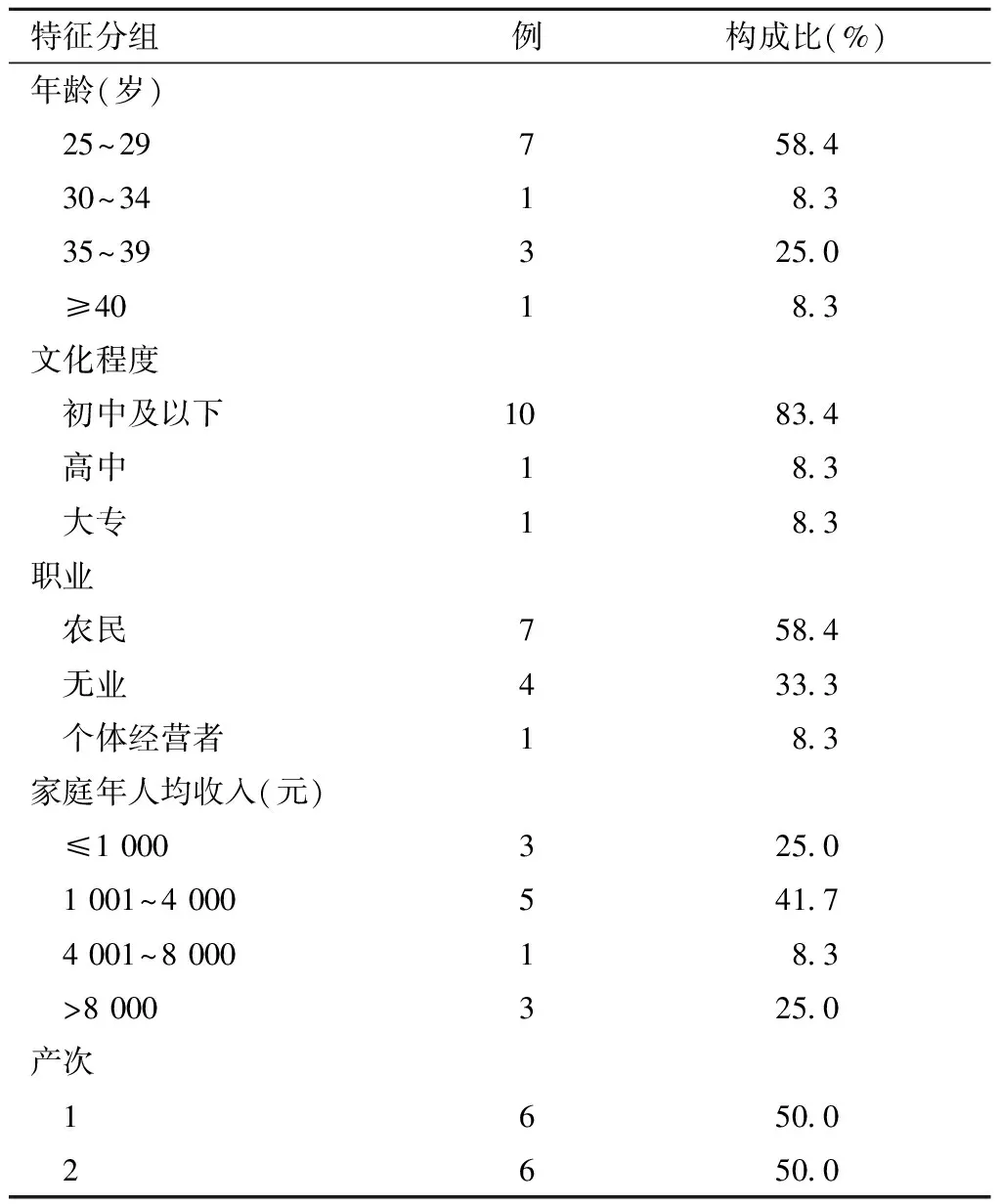
表3 2014—2019年山东省级监测点妊娠合并糖尿病死亡孕产妇基本情况及构成比
4.12例妊娠合并糖尿病死亡孕产妇系统管理、救治情况及评审结论情况:12例妊娠合并糖尿病死亡孕产妇中,专家评审为可避免死亡的有10例,不可避免死亡的有2例。初检时间有8例在孕≤12周进行,7例可避免死亡;3例在孕13周至孕16周进行初次孕检,2例可避免死亡;1例孕检情况不详。产检次数低于5次的有5例,均系可避免死亡;孕中期之前从未测过血糖的有6例,5例可避免死亡;孕中期未做糖耐量试验的有7例,6例可避免死亡;6例仅在孕晚期检测空腹、指尖血糖、尿糖时发现妊娠合并糖尿病,5例可避免死亡。初就诊入院在县级医院的有8例,6例可避免死亡。其中5例转院,有1例转院途中死亡。死亡前初入院时测量BMI≥30 kg/m2的有6例,5例可避免死亡。
12例妊娠合并糖尿病死亡孕产妇中,3例未分娩,9例已分娩。分娩的9例中,2例自然产、2例阴道助产、5例剖宫产,死亡均发生在产后,7例可避免死亡。未分娩的3例死亡孕周分别是38周+1、19周,以及1例系27周妊娠因胎儿宫内发育迟缓行利凡诺羊膜腔注射引产过程中,因重度子痫前期、HELLP综合征发生肝脏破裂大出血造成死亡,3例均系可避免死亡。12例妊娠合并糖尿病孕产妇死亡其他合并症占比前五位由高到低排序依次为高血压、感染、贫血、子痫和酮症,其中合并妊娠期高血压死亡占比最高有8例,7例为可避免死亡。见表4。
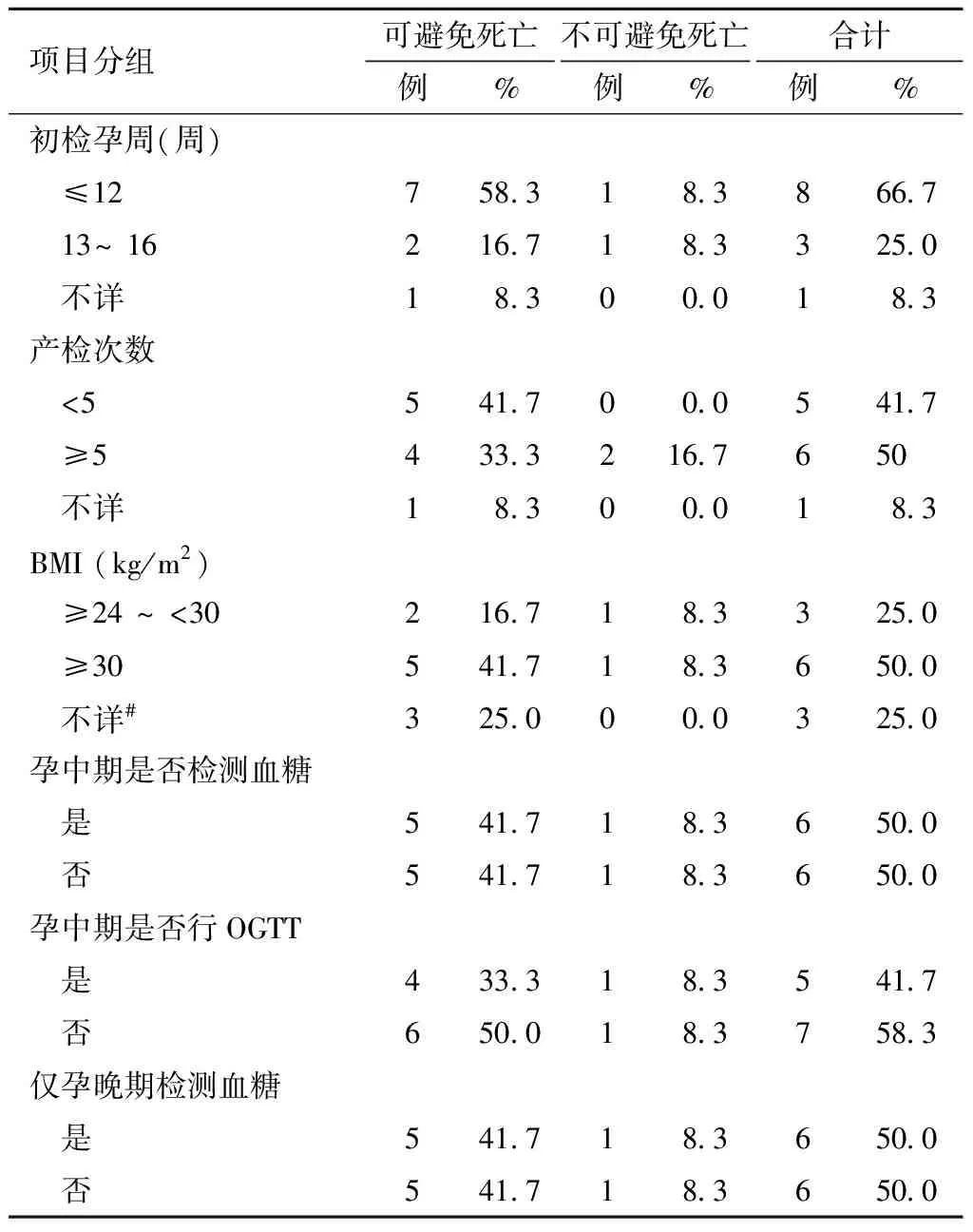
表4 12例妊娠合并糖尿病死亡孕产妇系统管理、救治情况及评审结论情况分析
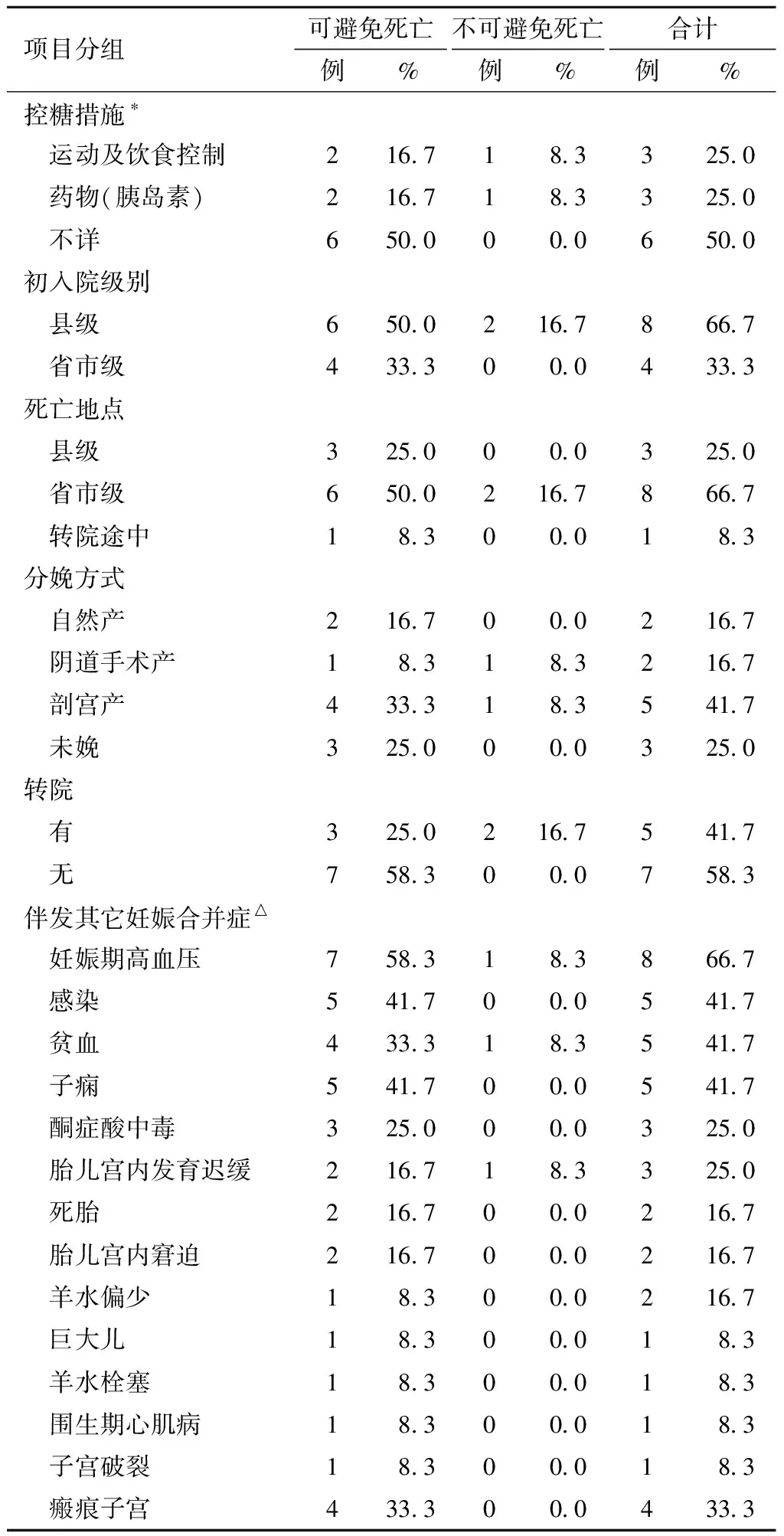
续表4
讨论
妊娠合并糖尿病在临床上较为常见。随着人们生活方式的改变,糖尿病等代谢性疾病发病率逐年递增。依据国家基本公共卫生服务规范(2017版)中孕产妇健康管理的要求,山东省制定孕产妇保健服务规范,规定孕产妇保健从确定妊娠之日开始到产后42 d应系统地对孕产妇进行检查、保健指导、科学监护和处理。对孕妇的监护主要通过定期产前检查来实现,孕12周以前确诊早孕并进行初诊登记和检查,整个孕期需要检查9~12次,至少5次孕期系统管理检查。凡属高危妊娠应增加检查次数。
本研究显示因妊娠合并糖尿病孕产妇死亡者在2014年和2015年各有1例,至2016和2017年突增至每年3例,可能与2016年全面两孩政策实施后产妇数陡增有关,对妊娠合并糖尿病这种可防可控较少出现死亡的疾病的防控可能会出现有所忽视的情况。有文献报道,早孕期未得到保健服务者的孕产妇死亡率是早孕期即开始保健者的 15.3倍[3]。做好早孕期保健的关键是做到“三早”,即早期发现、早期检查、早期确诊妊娠,进行登记并建立孕产妇保健手册[4]。而在本研究12例妊娠合并糖尿病死亡孕产妇中,仅有8例在早孕期(12周以前)进行了产检登记建档,早孕期建档率为66.7%。另外产检次数能够达到孕期系统管理要求检查5次及以上的仅6例,占比50.0%。孕中期及之前进行过血糖检查的仅6例;有5例(41.7%)孕中期进行糖耐量实验,6例在孕晚期空腹、指尖血糖、尿糖检测时发现妊娠合并糖尿病。结果提示,这12例死亡孕产妇接受系统孕期保健服务存在严重不足,血糖检测没有受到重视,反映出该组病例孕期保健系统管理不全面。
美国糖尿病学会(ADA)建议妊娠期合并糖尿病妇女应该监测空腹和餐后血糖,以有效控制血糖。对GDM病人进行包括健康教育、医学营养治疗、运动和药物治疗以及自我血糖检测等在内的规范化管理,可以减少母婴并发症的发生[5]。
在妊娠早期对血糖水平进行监测与调控,与妊娠晚期才开始进行干预相比,对降低妊娠期糖脂代谢紊乱、妊娠期高血压疾病及巨大儿发生风险的作用更为明显[6]。饮食及运动干预下血糖控制仍不达标者,首选胰岛素治疗已得到普遍认可[7]。在5例孕中期进行OGTT检测死亡孕产妇中,4例属于可避免死亡,有1例未采取任何干预和治疗措施。本研究中有2例专家评审为不可避免死亡孕产妇中,1例在孕中期进行OGTT诊断出妊娠期糖尿病后,显示有饮食和运动指导,但是产检次数仅3次,提示该患者监测空腹和餐后血糖的效果无法保证,可能无法有效控制血糖。另1例不可避免死亡孕产妇没有孕检血糖记录,在孕晚期入院抢救时采取胰岛素治疗高血糖,最终导致不可避免死亡。
本研究12例妊娠合并糖尿病死亡孕产妇中,初中及以下文化水平者占比83.3%,家庭年人均收入低于4 000元的共8例(66.7%)。提示妊娠合并糖尿病孕产妇的死亡与孕产妇受教育程度低、家庭收入低有关,可能与这部分孕产妇不能很好的进行血糖管理和自我保健有关。
12例妊娠合并糖尿病死亡孕产妇中,专家评审为可避免死亡10例,占比 83.4%,有5人转院仍没有避免死亡。研究证明,规范的孕期保健管理可以有效识别高危妊娠妇女[8-9]。相比较直接产科原因引起的孕产妇死亡,妊娠合并内科疾病尤其是妊娠期糖尿病引起的孕产妇死亡可以通过孕期系统产检管理、早期诊断、有效血糖控制等措施避免。
因此,加强对育龄妇女妊娠期糖尿病危害和防控知识的宣教、加强对妊娠期糖尿病人的系统化管理、重视孕早期血糖检测、孕中期糖耐量检测,血糖规范控制等,对于妊娠合并糖尿病导致的危重症,做到早期识别、早期救治,前移抢救关口,合理把握妊娠期合并糖尿病危重孕产妇的早转诊时间,是减少母婴并发症的发生、减少孕产妇死亡、进一步降低孕产妇死亡率的有效途径。
