结肠镜下黏膜切除术与高频电切术治疗结肠息肉的疗效对比
2021-08-27李倩倩饶秦文王惠玲西安医学院附属宝鸡医院消化内科陕西宝鸡721006
李倩倩 饶秦文 王惠玲 (西安医学院附属宝鸡医院消化内科,陕西 宝鸡 721006)
结肠息肉是消化内科常见及多发疾病,其发病因素较为复杂,多认为与病毒感染、年龄增长、不良生活习惯、遗传等因素密切相关,而随着人们生活方式及饮食结构的改变,其病发率呈逐年增长趋势[1-4]。本研究对我院2018年4月-2019年7月收治的100例结肠息肉患者临床资料进行回顾性分析,旨在对比结肠镜下黏膜切除术与高频电切术治疗结肠息肉的临床疗效,为临床治疗提供指导。报告如下。
1 资料与方法
1.1一般资料 回顾性收集我院2018年4月至2019年7月收治的100例结肠息肉患者临床资料,根据其手术方式分为对照组(n=47)与观察组(n=53)。对照组男26例,女21例;年龄为18-75岁,平均年龄为(45.48±4.24)岁;病程1~21个月,平均(11.34±2.36)个月;其中直肠息肉12例,乙状结肠息肉18例,横结肠息肉7例,其他10例;单发息肉36例,多发息肉11例。观察组男29例,女24例;年龄为18~77岁,平均年龄为(46.74±4.53)岁;病程1~23个月,平均(12.57±2.59)个月;其中直肠息肉13例,乙状结肠息肉19例,横结肠息肉8例,其他13例;单发息肉39例,多发息肉14例。统计学分析两组上述基线资料,差异无意义(P>0.05),研究具有可比性。本研究翻阅临床资料均经患者及家属同意。入选标准:(1)纳入标准:①均经结肠镜检查确诊为结肠息肉;②均具有相关手术指征;③无血液系统疾病或凝血功能异常;④临床资料完整。(2)排除标准:①严重心肝肾等重要脏器功能障碍;②合并恶性肿瘤;③合并感染性疾病;④合并免疫系统疾病;⑤合并中枢系统疾病。
1.2方法 两组术前均完善血常规、肝肾功能、肠道造影等相关检查,并于术前6 h开始禁食,于术前3 h予以复方聚乙二醇电解质散溶液(深圳万和制药有限公司,国药准字H20030827)口服,以1 h约1 000 mL速度口服,同时督促患者于术前排尽大小便,在排除液位为透明时停止用药,予以总药量不得超过4 000 mL。(1)对照组:应用高频电切术治疗,麻醉满意后,缓慢置入结肠镜,并延伸至最远端息肉部位,待达到最远端息肉部位后再缓慢退镜,于结肠镜移动过程中详细观察息肉大小、位置及与周围组织关系等,并开始行切除术;术中选用亿高 BCO-800 DI/D型高频电流发生器,功率设定为35W,待息肉与黏膜下层分离充分抬举后,用圈套器套住息肉基底部,用高频电刀将息肉完整切除,息肉脱落后,其原基底部表面应呈现为白色,最后应用圈套器直接将息肉组织摘除、取出;若部分患者息肉组织难以完全切除,可适当予以氩离子凝固治疗。(2)观察组:应用结肠镜下黏膜切除术治疗,麻醉方法、结肠镜置入操作与对照组相同;于息肉边缘1-2 mm处口侧端部位、肛侧部位分别注入5-10 mL生理盐水,待息肉与黏膜下层分离充分抬举后,用圈套器套住息肉基底部,用高频电刀将息肉完整切除。术后两组均予以3-5 d抗生素常规抗感染,并于治疗结束后均进行为期2个月的康复随访。比较两组临床疗效及术后并发症发生率。
1.3统计学方法 数据采用SPSS18.0软件处理,以表示计量资料,用独立样本t检验组间数据,计数资料用百分比表示,采用χ2检验,P<0.05为差异具有统计学意义。
2 结 果
2.1疗效对比 对照组治愈例数为41,治愈率为87.23%(41/47),观察组治愈例数为53,治愈率为100.00%(53/53);组间相比,差异有统计学意义(χ2=7.067,P=0.008)。
2.2并发症发生率对比 观察组并发症总发生率较对照组低,差异有统计学意义(P<0.05)。见表1。
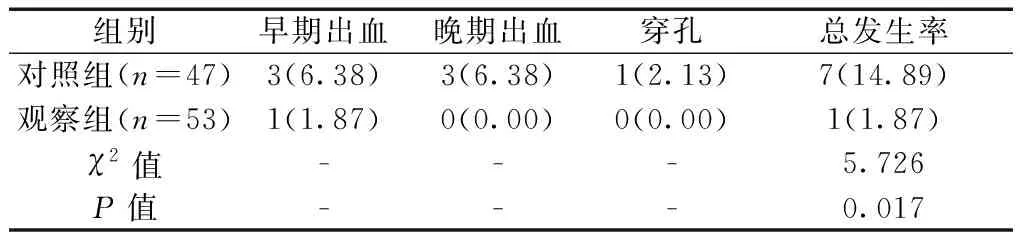
表1 两组并发症发生率对比[n(%)]
3 讨 论
结肠息肉是指肠黏膜表面凸起至肠腔的息肉状病变,根据其病变类型可分为肿瘤性息肉与非肿瘤性息肉,其中后者包含增生性息肉、炎症性息肉等,正常无出血情况,且癌变几率较低,但前者包含结肠腺瘤等,若长期发展易出现腹部疼痛、黑便、血便等表现,严重可发展为大肠癌,威胁患者生命安全[5-6]。因此寻求有效治疗方式对扼制疾病发展,改善患者预后具有重要意义。
目前临床治疗结肠息肉多选用手术方式,但其手术类型繁多,如氩离子凝固术、高频电切术等,其中前者是利用高频电流原理,采用导电性氩气将息肉组织电离,使其局部产生高热,以达到电凝及止血目的,其凝固深度存在自身性,且电离气体可自行查找病灶,进而具有良好治疗效果,同时可避免穿孔等并发症[7]。但该术多适用于浅表隆起或扁平息肉,且难以获得病灶组织,不利于后期检测病理类型,故应用效果存有一定局限性。而后者高频电切术主要是利用大电-热能原理,其采用高频电流发生器,以高温切除息肉组织,进而发挥治疗效果,且该术具有创伤小、操作简单、可重复操作、患者痛苦小等优势,进而利于基层医院推广应用,同时术后可获取病灶组织,进而利于术后病理检查工作开展,以明确息肉类型,予以对症治疗措施,预防病变恶化[8-9]。本研究结果显示,经治疗2个月后,观察组治愈率较对照组高,且治愈率达100.00%,同时观察组术后并发症总发生率较对对照组低,表明相较高频电切术,结肠镜下黏膜切除术应用效果更佳,且并发症少,安全性更高。分析原因在于,结肠镜下黏膜切除术是临床治疗结肠息肉新型手段,其主要是于结肠内镜观察下,应用高频电刀完整、连续的切除消化道局部黏膜,因消化道内壁具有分层结构,在息肉仅处于黏膜层时将粘膜完整切除可达到与外科开放手术切除一致效果,故其治愈率可达100.00%,同时手术于结肠内镜直视下操作可避免损伤其他组织,故安全性更高,并发症更少。此外,该手术方式具有创伤小、痛苦少等优势,利于患者接受。本研究虽证实结肠镜下黏膜切除术具有良好治疗效果,但未将其与传统外科切除术、氩离子凝固术等其他类型手术治疗效果进行对比,且未探讨远期疗效,同时纳入样本量较少,故研究结果存有一定局限,因此临床仍需增加样本量进行再次探讨,以证实本研究结果真实性,为临床治疗提供有效指导。
综上所述,相较高频电切术,结肠息肉患者应用结肠镜下黏膜切除术治疗效果更佳,且并发症少,安全性高,值得临床推广应用。
