抗MDA5抗体阳性皮肌炎合并肺间质病变1例并文献复习*
2021-08-25薛艳艳刘惠杰孙占娟江苏省连云港市第一人民医院222000
薛艳艳 刘惠杰 孙占娟 邵 平 江苏省连云港市第一人民医院 222000
*项目基金:连云港市卫生计生科技项目(201705)。通信作者:邵平
1 病例资料
患者女,50岁,无明显诱因出现双眼睑、双手红色皮疹,伴疼痛,无明显瘙痒,伴有轻度四肢乏力、干咳、气喘,无明显胸闷心悸,无腹痛腹泻,无明显活动受限,无发热,无口眼干燥,无口腔溃疡、脱发。既往有青霉素过敏,考虑过敏,给予抗过敏治疗,10d后眼睑皮疹消退,双手皮疹变白变硬,伴有疼痛,以皮肌炎待查收治入院。查体:BP 119/68mmHg(1mmHg=0.133kPa),肌酸激酶同工酶20U/L;红细胞沉降率46mm/第1小时末;抗核抗体1∶100抗Ro52抗体强阳+++;肝炎抗体阴性;总胆红素 10.6μmol/L,总蛋白65.0g/L,白蛋白39.0g/L,谷丙转氨酶 16U/L,谷草转氨酶 23U/L。肺CT平扫两下肺间质性炎症,胸部CT平扫两下肺胸膜下区多发纤维条索灶。治疗方案:甲泼尼龙40mg×20d静滴,环磷酰胺0.4g静滴(后因患者肝功能异常停用),硫酸羟氯喹片0.2g口服,2次/d,辅以抑酸护胃、保肝等治疗,皮疹消退好转出院。
1周后再次出现颈胸背部皮疹住院,无明显胸闷心悸、腹痛腹泻、畏寒、寒战,无咯血、盗汗,气喘,饮食睡眠一般,大小便正常。入院查体:神清,巩膜无黄染,口内多枚龋齿,颈胸背部可见大片红色皮疹,浅表淋巴结未触及肿大;气管居中,双肺呼吸音稍粗,心律齐,未闻及病理性杂音;腹软膨隆,无压痛,腹部移动性浊音阴性,肝肾区无叩痛;四肢肌肉轻压痛,双下肢无浮肿,双上肢肌力正常,双下肢肌力正常;抬颈正常,吞咽正常。BP 130/85mmHg、总蛋白58.5g/L、白蛋白31.5g/L、谷丙转氨酶69U/L、谷草转氨酶48U/L、r-谷氨酰转移酶58U/L,乳酸脱氢酶371U/L,胸部CT平扫检查诊断两肺间质性炎症。患者咳嗽明显、肺部病变进展快,办理出院至南京鼓楼医院就诊。入院后予“甲强龙40mg bid,丙球20g冲击5d,后加用他克莫司2mg bid抑制免疫”,辅以护胃、补钙以及加强保肝治疗,患者乏力胸闷明显,与患者沟通病情,告知患者家属患者为MDA5抗体阳性皮肌炎,进展快,预后差,生存率低,治疗棘手,告知患者家属转运风险后转入我院进一步治疗。入院查体:钾 3.33mmol/L,BNP正常范围内,抗MDA5抗体IgG强阳性,谷丙转氨酶124.7U/L,谷草转氨酶59.7U/L,r-谷氨酰转移酶66.6U/L,乳酸脱氢酶329U/L,肺CT平扫两肺间质性炎症,胸部CT平扫两肺间质性炎症,双侧胸膜增厚粘连。治疗方案:给予甲泼尼龙40mg bid静滴、他克莫司2mg bid抗炎调节免疫,加强抗感染及还原型谷胱甘肽、异甘草酸镁保肝治疗;后加用熊去氧胆酸 0.25g bid,患者肝功能明显好转,后加用环磷酰胺0.4g静滴免疫抑制治疗。红细胞沉降率85mm/第1小时末;白蛋白31.4g/L,白蛋白/球蛋白1.0,谷丙转氨酶、谷草转氨酶正常,乳酸脱氢酶426U/L;肺CT平扫两肺间质性炎症;胸部CT平扫两肺间质性炎症伴间质纤维化,双侧胸膜增厚粘连。见图1。
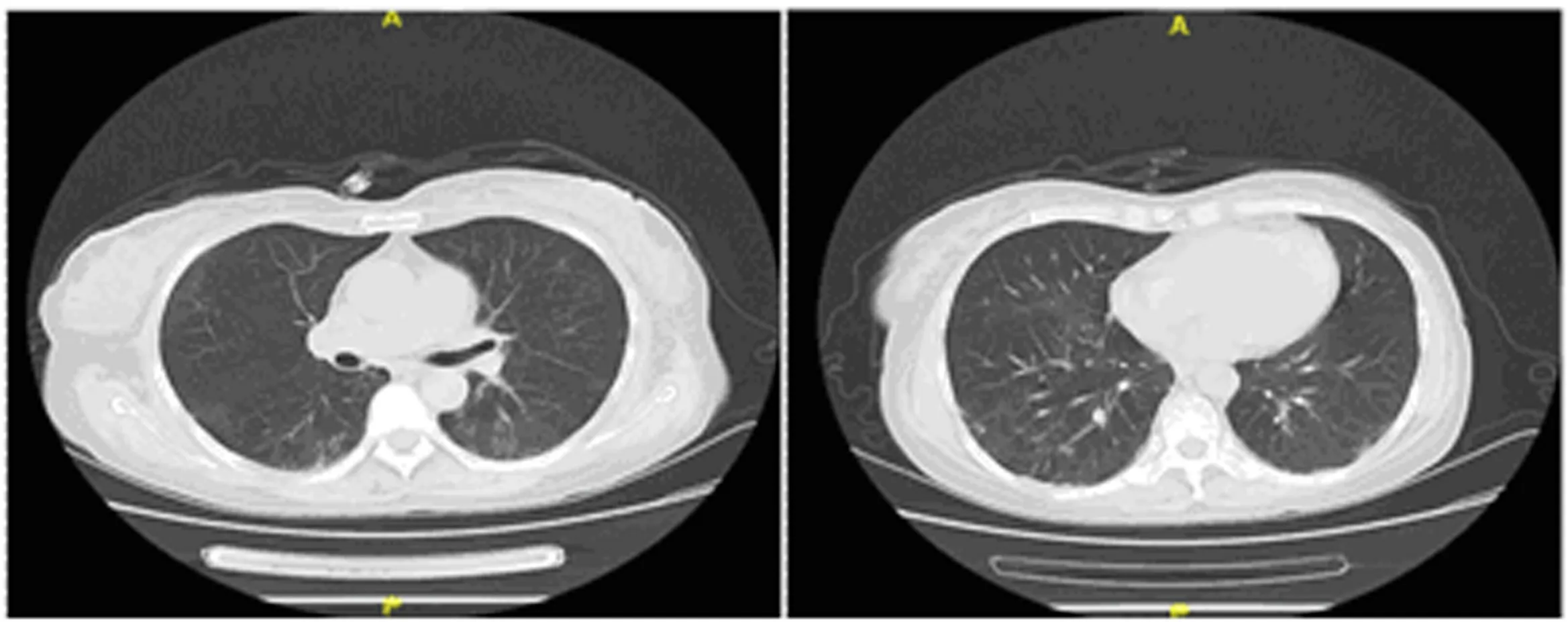
图1 治疗前后胸部CT变化比较
2 讨论
2.1 临床无肌病性皮肌炎(Dermatomyositis,DM) DM是一种主要累及皮肤和肌肉的自身免疫性结缔组织疾病,以皮肤表现异常、四肢近端肌受累为主要特征,同时伴有不同程度的肺部、消化道受累或关节表现[1]。皮疹为DM的首发症状,前期无明显肌力减退,在短期内即可迅速发展为呼吸衰竭,具有极高的病死率[2]。目前DM的诊断主要采用Bohan/Peter诊断标准:存在典型的皮肤损害同时伴有对称性近端肌无力、肌肉活检异常、血清肌酶升高及肌源性损害中的3项及以上。临床研究显示约95%的DM患者无明显肌源性损害和血肌酶谱升高,仅表现为皮肤损伤,该类DM称为临床无肌病性皮肌炎(Clinical amyopathic dermatomyositis CADM)。CADM皮肤表现与DM相似,但病情更严重,常伴皮肤破溃、结痂指端缺血坏死、疲乏感明显等症状。肺间质病变(Interstitial lung disease,ILD)为CADM患者的肺部受累常见表现,CADM-ILD较DM-ILD进展更迅速,治疗难度更高,CADM-ILD致死率高达约50%,ILD是DM患者死亡的重要原因之一[3]。
2.2 抗MDA5抗体与CADM-ILD的关系 研究发现约60%~80% CADM-ILD患者血清中存在“抗MDA5抗体”,MDA5受体能够识别并结合外源性双链RNA病毒,促进Ⅰ型和Ⅲ型干扰素分泌,介导抗病毒反应,同时Ⅰ型干扰素又可上调MDA5的表达[4]。病毒感染诱发抗MDA5抗体阳性DM患者Ⅰ型IFN信号通路的异常激活,诱发免疫反应及炎症反应的恶性循环,造成“炎症瀑布”的发生[5]。高水平Ⅰ型干扰素也可导致血管内皮细胞损伤,这可能是CADM-ILD患者出现血管炎皮损的重要因素之一。抗MDA5阳性患者在发病初期肺部即呈弥漫性磨玻璃影,部分患者核磁检测显示肌内弥漫性或局灶性T2信号延长[6]。抗MDA5抗体可作为临床诊断CADM-ILD的生物标志物及预后评价指标,血清抗MDA5抗体水平与预后相关,因此对抗MDA5抗体阳性CADM-ILD患者MDA5抗体滴度水平的动态监测对临床进程的预测及治疗方案的指导具有重要意义。
2.3 CADM-ILD抗MDA5抗体阳性的治疗 目前CADM-ILD治疗初期需要针对肺部受累给予起始强化治疗,且在治疗中密切监测患者肺部影像学和肺功能变化。给予糖皮质激素、环孢素A、静脉用环磷酰胺等联合治疗后可有效降低抗MDA5抗体水平,改善患者临床症状及肺功能[7]。早期三联疗法对抗MDA5抗体阳性患者预后具有一定的改善作用,但 Kurasawa等人[8]研究发现单纯给予三联治疗,所有患者均死于呼吸衰竭,采用三联疗法联合托法替布治疗可有效控制患者的疾病活动,患者生存率显著高于单纯三联治疗组。抗MDA5抗体阳性病例存在肺间质病变快速进展风险,起始治疗方案应给予强化方案,同时需密切关注患者病情变化,此外由于抗 MDA5 抗体阳性患者皮疹常迁延不愈容易形成感染灶,故亦应重视皮损的治疗。
CADM-ILD抗MDA5抗体阳性患者抗Ro-52抗体阳性率较高,合并抗MDA5抗体及抗Ro-52抗体阳性的CADM-ILD患者较仅有抗MDA5抗体阳性者病情更加凶险,死亡率更高[9]。本例患者抗MDA5抗体和抗Ro-52抗体高滴度,根据典型临床表现、肌酶升高及肌电图等可明确CADM的诊断,患者经抗炎、保肝、免疫调节等多种药物及方案治疗后,病情得到有效控制,后期复检各指标均未出现较明显异常。
