原发性甲状腺功能亢进合并甲状腺结节的临床特征分析
2021-08-24贺奇李利文付利军邱新光
贺奇 李利文 付利军 邱新光
郑州大学第一附属医院甲状腺外科 郑州 450052
甲状腺功能亢进简称甲亢,分为原发性、继发性和高功能腺瘤三类。继发性甲亢是有多年结节性甲状腺肿病史,以后才继发功能亢进的综合征;高功能腺瘤是腺体内单个的自主性高功能结节。由于结节本身自主分泌,不受促甲状腺激素(thyroidstimulatinghormone,TSH)的调节,故继发性甲亢和高功能腺瘤患者血液中的TSH受体抗体(TSH-receptorantibody,TRAb)的浓度不高[1]。原发性甲亢的病因目前尚未完全阐明,但定义为自身免疫性疾病已达成共识[2]。甲状腺结节在成人的发病率约为4%,在众多良性结节中,5%~15%为甲状腺癌,其中以甲状腺乳头状癌最为常见[3]。近年来,原发性甲亢合并甲状腺癌的报道越来越多,二者相关性的研究也成为临床探讨的热点[4-7]。本研究拟对原发性甲亢合并甲状腺结节的临床特征及其与恶性风险的相关因素进行探讨,以提高临床对原发性甲亢合并恶性结节的认识,为恶性风险的检测和评估提供参考依据。
1 资料与方法
1.1一般资料回顾性收集2017-01—2019-12郑州大学第一附属医院甲状腺外科手术治疗并经术后病理学检查结果证实为原发甲亢并甲状腺结节的89例患者的临床及病理学资料。纳入标准:(1)临床确诊为原发性甲亢,并经术前充分准备后完成甲状腺手术。(2)术前甲状腺超声扫查发现甲状腺结节,TI-RADS分级≥3级。(3)初次行甲状腺手术者。排除标准:(1)结节性甲状腺肿继发甲亢、高功能腺瘤、桥本氏甲状腺炎等患者。(2)有甲状腺手术史、放射治疗史或其他部位恶性肿瘤史。(4)临床及病理学资料不完整者。本研究共纳入89例符合标准的患者。男22例,女67例;年龄17~71岁,平均45.92岁。<55岁68例,≥55岁21例。中位病程45个月。手术方式为双侧甲状腺近全切术或全切术,均行预防性中央区淋巴结清扫,8例同时行患侧颈侧区淋巴结清扫。根据术后病理学诊断结果将患者分为良性组(合并结节性甲状腺肿16例)和恶性组(合并甲状腺乳头状癌73例,其中肿瘤最大径≤1cm的微小乳头状癌50例)。伴有淋巴结转移34例(38%~2%),1例侵犯肌肉,3例侵犯包膜。
1.2统计学方法采用SPSS26.0统计学软件进行数据分析。计数资料采用频数及百分比表示,正态分布数据以均数±标准差表示,非正态分布数据以中位数(25%,75%)表示。分类资料组间差异比较采用卡方检验或Fisher确切概率法。采用Logistic回归进行多因素分析,单因素变量P<0.05者纳入多因素分析。P值取双侧,P<0.05为差异有统计学意义。
2 结果
2.1原发甲亢合并甲状腺结节的临床病理特征原发甲亢合并甲状腺结节以恶性结节居多(82.02%),且均为乳头状癌。2组结节最大径和术前TRAb水平差异有统计学意义(P<0.05)。性别、年龄、是否多灶、术前TSH水平,以及是否服用抗甲亢药的差异无统计学意义(P>0.05)。见表1。
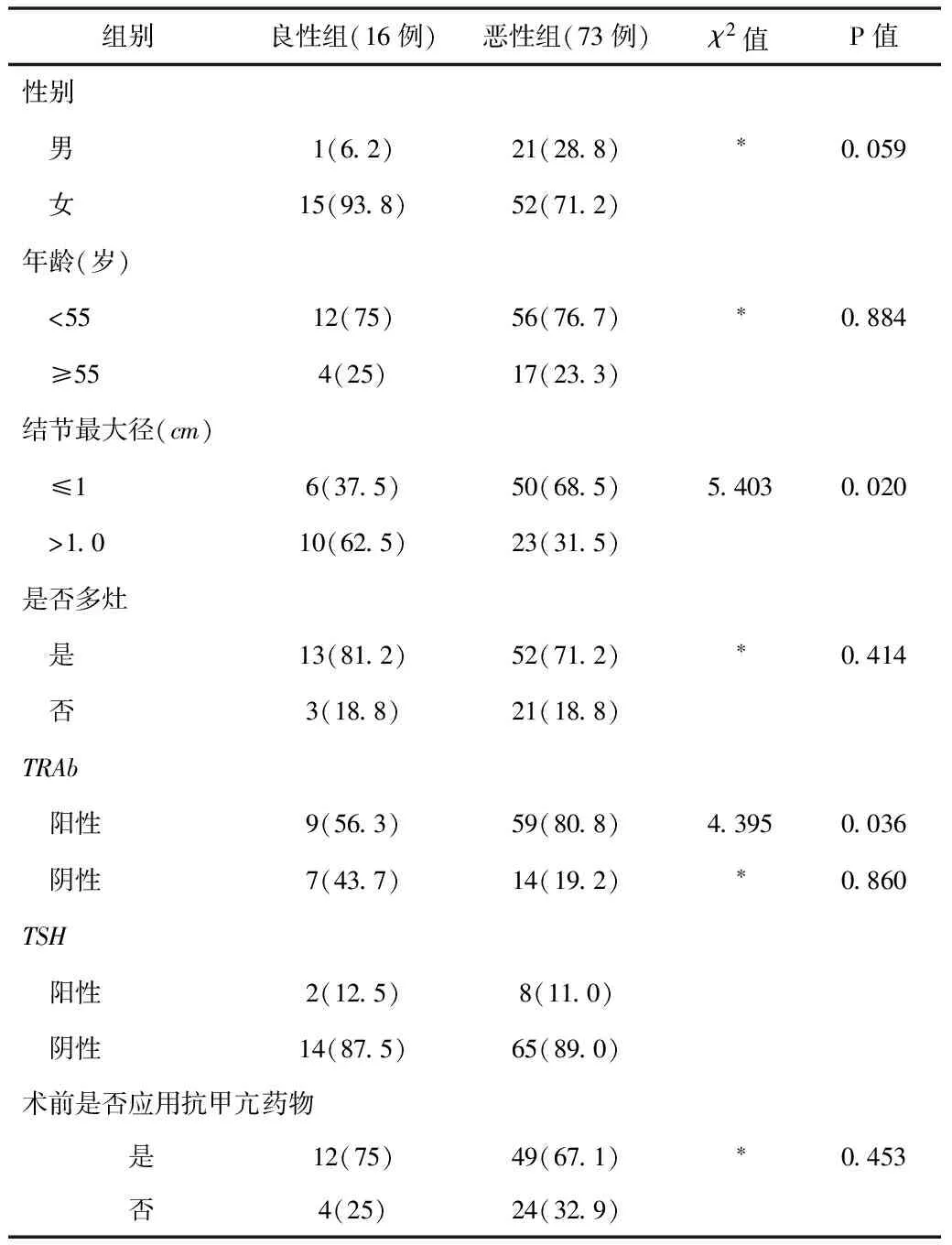
表1 89例原发甲亢合并甲状腺结节患者单因素分析[n(%)]
2.2术前TRAb水平、结节最大径与原发甲亢合并甲状腺恶性结节的关系多因素Logistic回归分析结果显示,术前TRAb水平不是原发甲亢合并甲状腺恶性结节的独立危险因素;而肿瘤最大径是恶性结节的独立危险因素。见表2。

表2 原发甲亢合并甲状腺结节患者的Logistic多因素分析结果
2.3原发甲亢合并甲状腺乳头状癌临床病理特征原发甲亢合并甲状腺乳头状癌有无淋巴结转移仅与肿瘤大小有关(P=0.047);与性别、年龄、病程长短、术前TRAb及TSH水平、是否侵犯、多发病灶、是否服药、是否BRAF基因突变的差异均无统计学意义(P>0.047)。见表3。
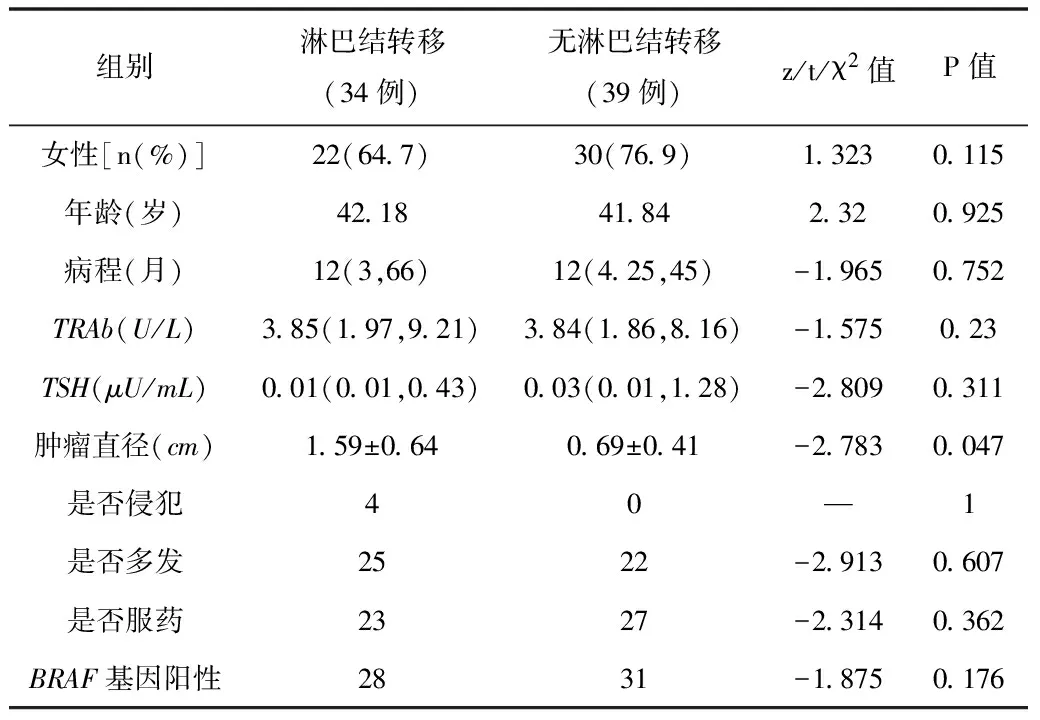
表3 73例原发甲亢合并甲状腺乳头状癌临床病理特征分析
3 讨论
原发甲亢主要依靠患者的临床表现,结合基础代谢,甲状腺摄131I率,血清T3、T4含量测定予以诊断,而较少行颈部超声检查。因此,合并结节患者检出率低。近年来,随着医学影像技术的快速发展,有关原发甲亢合并甲状腺结节,尤其合并微小乳头状癌的报道逐渐增多,但关于其发生率的结果差别很大[2]。黄海燕等[8]详细分析了国内外有关甲亢合并甲状腺恶性结节患者的资料,结果显示,原发甲亢合并甲状腺恶性结节的总体风险明显超过普通人群,表明原发甲亢可能会在某种程度上促进甲状腺癌的发展,但与甲状腺癌的发生未必相关。Kraimps等[9]对557例因原发甲亢行手术治疗患者的资料进行回顾性分析,发现有25.1%合并甲状腺结节,其中15%为恶性结节,提示临床医生应充分重视原发甲亢合并甲状腺恶性结节的可能。
有关原发甲亢合并甲状腺结节恶性变的机制仍不明确,目前认为可能主要是TSH和甲状腺刺激抗体(thyroidstimulatingantibody,TSAb)引起的自身免疫疾病,从而导致的基因信号通路等的改变[10-11]。TSAb是甲状腺滤泡细胞促甲状腺激素受体(thyroidstimulatinghormonereceptor,TSHR)的刺激性自身抗体,可代替TSH结合并激活TSHR,刺激细胞增生、甲状腺功能亢进及组织血管的生成,从而促成甲状腺癌[12]。由于TSAb测定条件复杂,未能在临床中推广,而TRAb的测定已十分成熟,在临床应用较为广泛,且诊断原发甲亢时TRAb的特异性高,故可把TRAb阳性视为TSAb阳性,所以推断高水平TRAb可能是原发甲亢合并甲状腺恶性结节的高危因素。
本研究结果示,术前TRAb水平在鉴别原发甲亢合并甲状腺结节的良恶性中具有统计学意义。但多元Logistic回归分析结果显示,TRAb水平不是原发甲亢合并甲状腺乳头状癌的独立危险因素,这可能需要更多的病例及研究去进行探讨。
近年来,高水平TSH可促使甲状腺癌发生已经逐渐被大家接受,在长期抗甲状腺药物治疗过程中可能会出现高水平TSH,这可能是促成甲状腺癌发生的因素之一。然而在本研究中,一些未服用抗甲状腺药物的低水平TSH原发甲亢患者依旧合并甲状腺恶性结节,这是否和BRAF基因突变有关,尚需要相关数据进行研究。本研究结果显示,术前TSH水平在原发甲亢并甲状腺良恶性结节的表达无统计学意义,且与病程长短、是否服用抗甲状腺药物无关。TSH在原发甲亢合并甲状腺恶性结节中的诊断作用仍值得进一步研究探讨。
直径≤1cm的甲状腺癌称为甲状腺微小癌,其癌恶性程度低,生长缓慢,预后相对较好[13]。本研究结果显示,原发甲亢合并乳头状癌以微小癌居多(62.9%),且较少出现侵犯及颈侧区淋巴结转移,这提示甲亢是甲状腺癌的保护因素[14]。手术时应兼顾原发甲亢和甲状腺癌的手术原则,具体手术方式需权衡患者获益和风险。
综上所述,原发甲亢合并甲状腺结节患者多为甲状腺微小乳头状癌。术前TSH水平、多发病灶等与结节良恶性及有无淋巴结转移无明显相关性。TRAb不是原发甲亢合并甲状腺恶性结节的独立危险因素。原发甲亢合并乳头状癌淋巴结转移仅与其肿瘤大小有关。原发甲亢患者也需要定期行颈部超声检查,如若发现结节需尽早鉴别其良恶性。
