以护士为主导的早期肺康复治疗在预防呼吸机相关膈肌功能障碍中的效果观察
2021-08-20周极新谢湘梅
周极新,朱 菱,谢湘梅
机械通气是重症监护病房(ICU)危重症病人最常见的呼吸支持方式,相关数据显示ICU内约有72%的危重症病人在进行机械通气治疗[1]。机械通气本身往往不可避免地会给病人带来一系列并发症,呼吸机相关膈肌功能障碍(ventilator-induced diaphragm dysfunction,VIDD)是常见并发症之一,其以膈肌收缩功能下降和失用性萎缩为主要特征[2]。膈肌是呼吸肌中最主要的吸气肌,占静息通气时的75%~80%[3]。与其他肌肉不同的是,膈肌发生失用性萎缩的速度是其他骨骼肌的8倍[4]。相关研究表明,机械通气病人中出现VIDD的概率为60%~80%[5-6],VIDD将引起严重的呼吸困难和呼吸功能衰竭,进而延长病人机械通气时间,引起撤机困难,因此改善病人膈肌功能非常有必要。近年来早期肺康复治疗对机械通气病人膈肌功能的改善在国外已经得到初步证实。2016年美国危重症病人机械通气脱机指南[7]中明确指出,对机械通气时间>24 h的病人应尽早进行康复治疗,而国内相关实践和报道仍然较少,并且也少见肺康复对ICU机械通气病人膈肌功能的研究[8-9]。早期肺康复治疗是指病人疾病急性发作时或发作后2周内实施的肺康复治疗[10],目前国内外机械通气病人实施早期肺康复尚无统一规范,在开展肺康复治疗时也受到诸多因素的限制。本研究通过建立以护士为主导的早期肺康复管理团队,对呼吸重症监护室(RICU)内机械通气病人实施早期肺康复治疗,取得了良好的康复治疗效果。现报告如下。
1 资料与方法
1.1 一般资料 选取2019年8月—2021年2月某三级甲等医院RICU收治的80例机械通气病人为研究对象,采用随机数字表法分为对照组和观察组,其中12例病人因死亡或出院或转院退出研究,最终观察组35例,对照组33例。两组病人一般资料比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组病人一般资料比较
1.2 纳入标准 ①年龄≥18岁;②机械通气在24~48 h内;③血流动力学稳定:心率40~120/min,平均动脉压(mean arterial pressure,MAP)65~110 mmHg(1 mmHg=0.133 kPa);④呼吸相关指标平稳:经皮血氧饱和度(percutaneous oxygen saturation,SpO2)≥92%,吸入氧浓度(fractional concentration of inspired oxygen,FiO2)≤60%,呼气末正压(positive end expiratory pressure,PEEP)≤10 cmH2O(1 cmH2O=0.098 kPa),呼吸频率≤35/min;⑤未使用较大剂量的血管活性药物,如多巴胺≤10 mg/(kg·min),去甲肾上腺素≤0.1 mg/(kg·min)。
1.3 排除标准 ①病人拒绝进行早期肺康复治疗;②妊娠状态;③颅内压≥20 cmH2O;④下肢存在深静脉血栓;⑤未治疗的急性气胸;⑥未进行手术或者治疗的不稳定性骨折;⑦病人躁动,存在拔管隐患,Richmond躁动-镇静评分(RASS)>2分。
1.4 剔除标准 ①各种原因放弃治疗、出院、转院;②实施早期肺康复治疗后5 d内死亡。
1.5 干预方法 对照组实施机械通气常规护理。方案包括:妥善固定,防止管路脱出;在无禁忌证情况下抬高床头30°~45°;操作前后进行七步法洗手,严格遵守手卫生制度;遵守无菌操作原则按需吸痰;6 h使用复方氯己定漱口液进行口腔护理,及时清理口腔分泌物;每日评估导管存在的必要性;集水杯内冷凝水过多时应及时倾倒(不超过1/2);4 h监测气囊压力1次,压力维持 25~30 cmH2O;每隔7 d更换呼吸机管路和湿化罐1次。观察组在常规护理的基础上建立以护士为主导的早期肺康复团队,进行早期肺康复治疗。具体如下。
1.5.1 成立以护士为主导的早期肺康复团队 团队由呼吸重症监护室(RICU)护士长担任组长,成员包括主管护师3人、护师6人(其中呼吸治疗护士1人)、康复治疗师1人、营养师1人、主任医师1人、副主任医师1人、主治医师1人,共14名成员。主管护师和护师分别具有8年和3年以上临床工作经验,主要负责研究对象的筛查、评估、早期肺康复方案的制订与实施、资料的记录和收集等工作。呼吸治疗护士具有3年以上临床工作经验,主要负责设置呼吸机模式和参数、撤机和拔管、膈肌功能评估、胸部物理治疗等工作的开展。康复治疗师具有5年以上工作经验,主要负责培训护士进行肺康复治疗方案的计划和实施。营养师具有10年以上工作经验,主要负责培训护士对病人营养方案的制定与调整。主任医师、副主任医师、主治医师主要负责疾病的治疗及肺康复治疗整体把控。团队成员接受统一培训,培训内容包括机械通气和VIDD相关知识,早期肺康复的筛查、评估、实施/暂停和资料收集等。每名成员明确工作职责,分工合作,为机械通气病人实施早期肺康复治疗提供保障。
1.5.2 构建以护士为主导的早期肺康复方案 主管护师、护师评估病人的康复问题,包括痰液情况、四肢肌力、营养情况等。全方位评估病人病情进行肺康复治疗,取得医生同意后护士立即为病人实施肺康复治疗。
1.5.2.1 痰液情况(痰液量分度[11]≥2度) 机械辅助排痰:根据病人的耐受程度选择适宜强度和频率,每天2次,每次5~15 min;雾化治疗;体位引流:判断病人痰液在肺段的分布位置选择合适体位,每天2次,每次15~20 min;吸痰:严格按照无菌操作按需吸痰。
1.5.2.2 四肢肌力 ①四肢肌力0~3级进行神经肌肉电刺激:根据病人肌力选择适宜强度和频率,每天2次,每次30 min;手、脚踏车训练:根据病人肌力和耐受情况选择适宜强度和频率,每天2次,每次30 min;四肢关节运动:护士协助病人进行四肢关节主动/被动运动,每天2次,每次20 min。②上肢肌力4~5级以上肢关节主动运动为主,辅助运动为辅,每天2次,每次20 min;抗阻力训练:指导病人进行弹力绷带拉伸训练,每天2次,每次10~15 min。③上肢肌力4~5级以下肢关节主动运动为主,辅助运动为辅,每天2次,每次20 min;床旁转移训练:护士协助病人于床旁进行坐—站—走,每天1次或2次。
1.5.2.3 膈肌功能 体外膈肌起搏治疗:根据病人肌力选择适宜强度和频率,每天2次,每次30 min;膈肌辅助呼吸:双手放在病人两边肋骨下,在病人呼气的同时向前轻推膈肌,通过该力量帮助病人呼气[12],每天2次,每次10~15 min;带负荷呼吸训练:将病人取坐位,调节呼吸机的压力触发灵敏度比病人最大吸气压低20%来锻炼病人呼吸功能,每天2次,每次30 min。
1.5.2.4 营养情况 护士根据病人体质指数、白蛋白、消化功能和疾病消耗情况等指标进行专业化评估,为病人制订合适的营养方案,并根据情况适时调整。
1.5.3 早期肺康复治疗暂停指证[13]①血流动力学不稳定:心率<40/min或>120/min、心率变化超过20%的基础心率;MAP<65 mmHg或>110 mmHg;大剂量的使用血管活性药物;出现急性心肌梗死、恶性心律失常和心力衰竭等情况。②呼吸频率<5/min或>35/min或出现呼吸困难,SpO2<88%,FiO2>60%,PEEP>10 cmH2O。③出现明显的人机对抗、躁动、胸闷、气急等病人不能耐受情况。④出现管路脱出、跌倒等情况。
1.6 评价指标
1.6.1 VIDD发生率 在实施肺康复治疗5 d后将病人取半卧位,选择13 MHz的超声探头,将超声探头放置于腋前线和腋中线间的第8肋或第9肋间隙,调整超声探头使其垂直于膈肌,其中超声图像显示出来中部较低回声的就是膈肌[14]。测量平静呼吸时吸气末膈肌厚度和呼气末膈肌厚度,间隔5 min,重复测量3次,取平均值,计算膈肌增厚率(diaphragm thickening fraction,DTF)。DTF=(吸气末厚度—呼气末厚度)/呼气末厚度×100%[15]。呼气末膈肌厚度反映膈肌质量,而吸气末膈肌厚度反映膈肌质量和收缩性,DTF反映呼吸周期中膈肌厚度的变化和呼吸肌做功大小[16]。当DTF<20%时提示VIDD[17-18]。
1.6.2 浅快呼吸指数(RSBI) 为呼吸频率与病人潮气量的比值。
1.6.3 氧合指数(OI) 为氧分压与氧浓度的比值。
1.6.4 呼吸机相关性肺炎(ventilator associated pneumonia,VAP)发生率 VAP的诊断标准参考美国感染监测系统[19]制定标准。①在机械通气48 h后或拔管后48 h内发生;②与之前的结果比较出现肺内浸润性阴影或显示出现新的炎性病变;③肺部出现实变体征或听诊可闻及湿啰音,并具有下列条件之一:体温>38 ℃或<36 ℃;外周血白细胞数量>10×109/L或<4.0×109/L;呼吸道中出现大量的脓性分泌物,并从分泌物中找到新的呼吸道病原菌。
1.6.5 撤机成功率 撤机成功标准:通过自主呼吸试验(SBT),成功撤机和拔管,且拔管48 h内无需再次插管[20]。撤机失败标准:未通过SBT、拔管48 h内再次插管或死亡。
1.6.6 其他 机械通气时间、ICU住院时间。
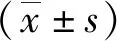
2 结果

表2 两组病人DTF和VIDD发生率比较
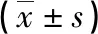
表3 两组病人RSBI和OI比较
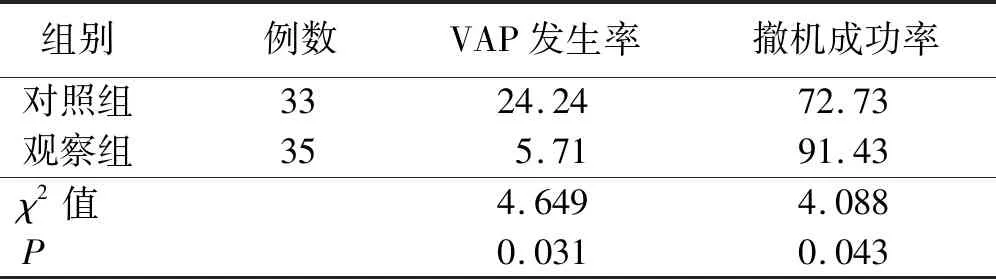
表4 两组病人VAP发生率和撤机成功率比较 单位:%
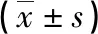
表5 两组病人机械通气时间和ICU住院时间比较 单位:d
3 讨论
3.1 以护士为主导的早期肺康复治疗能降低VIDD发生率和VAP发生率 膈肌是呼吸肌中最主要的吸气肌,当膈肌功能障碍时将导致病人正常通气功能受损。Demoule等[21]研究表明,约有79%的病人在机械通气后出现VIDD,其中有53%的病人在机械通气后24 h内发生。VIDD的发生将进一步延长病人机械通气时间和住院时间,最终引起脱机拔管困难,发生谵妄、深静脉血栓等严重并发症[22]。相关研究显示,早期肺康复治疗能够增加膈肌活动情况,降低病人VAP发生率,缩短机械通气时间及降低病死率,改善病人呼吸功能,促进身体各器官功能的恢复[23-24]。本研究中观察组病人在机械通气5 d后其DTF较对照组病人明显提高,并且观察组病人VIDD发生率较对照组明显下降(P<0.05),与华亚芳等[25]的研究结果一致。杨卓等[26]通过对机械通气病人实施胸部物理治疗后也明显改善了病人的膈肌功能,与本研究结果相似。CriticalCare杂志发表的《关于重症机械通气病人早期活动安全性的专家共识》中指出,对机械通气病人应早期开展康复治疗,呼吸肌训练、运动训练和营养支持是核心内容,本研究中的早期肺康复治疗方案紧密围绕着病人呼吸肌训练、气道管理、运动训练和营养支持等方面进行,明显改善了病人的膈肌功能,降低了病人VIDD发生率。
VAP是指病人在有创机械通气48 h后或拔管48 h内发生的肺部感染,是机械通气过程中最常见的并发症之一。我国机械通气发生VAP病人病死率为21.0%~43.2%[27],病人一旦发生VAP将延长机械通气时间,威胁病人生命,因此做好VAP的预防非常关键。VAP的发生常与呼吸道分泌物增多、胃内容物及口咽部分泌物反流入下呼吸道以及相关非无菌操作等因素有关[28]。相关研究也表明,VAP的发生与机械通气时间也有一定关系,机械通气时间越长,病人发生VAP的风险越高[29-30]。本研究中两组病人都是在机械通气的常规护理上进行,避免了非正常因素干扰,观察组较对照组的机械通气时间缩短,致使观察组病人VAP发生率也明显下降(P<0.05),与陆俊江等[31]研究结果一致。梁艳东等[32]对62例机械通气病人应用呼吸功能锻炼和运动锻炼等肺康复治疗方案,结果显示可明显降低病人VAP发生率。
3.2 以护士为主导的早期肺康复治疗能降低RSBI和提高撤机成功率 RSBI为呼吸频率与潮气量的比值,相关研究表明,浅快呼吸指数越低,撤机成功率将越高,临床上将RSBI<105可作为评判病人能否撤机的一项指标[33-34]。相关研究表明,ICU机械通气的病人中约有20%的概率会出现撤机失败的情况,而早期肺康复治疗能提高病人撤机成功率[35]。本研究中观察组RSBI较对照组明显降低(P<0.05),且撤机成功率较对照组也明显增高(P<0.05)。曲茂兴等[36]对31例机械通气病人进行呼吸训练、排痰训练和运动训练等肺康复方案明显降低了病人浅快呼吸指数。刘绍等[37]也对纳入的13项研究进行Mate分析,其中共有1 265例病人,进行肺康复后明显提高了机械通气病人的撤机成功率。本研究通过以护士为主导的早期肺康复治疗明显改善病人呼吸功能,降低病人RSBI,提高了其撤机成功率。
OI为氧分压与氧浓度的比值,本研究中观察组OI较对照组增高,但差异无统计学意义(P<0.05),考虑与病人疾病的差异、合并其他相关疾病及样本量较小有关。早期呼吸训练能预防病人膈肌功能萎缩,促进呼吸道分泌物的排出,从而改善病人氧合水平[38-39]。郑月月等[40]纳入117例机械通气病人,观察组在进行早期综合肺康复干预后病人OI明显改善。但本研究中不同疾病的差异以及合并其他疾病是否会影响早期肺康复治疗效果仍需进一步讨论,并且本研究中样本量相对较小,早期肺康复治疗效果存在一定的局限性,仍需通过大样本量及多中心的研究进一步验证。
3.3 以护士为主导的早期肺康复治疗能缩短病人机械通气时间和ICU住院时间 本研究在实施以护士为主导的早期肺康复治疗后,观察组机械通气时间及ICU住院时间明显短于对照组,与Dong等[41-42]研究结果一致。长时间的机械通气将导致病人全身肌肉萎缩,造成VIDD,引起呼吸机依赖。Morton等[43]相关研究结果显示,早期运动康复训练能抵抗长时间机械通气导致的VIDD的发生。本研究中通过实施以护士为主导的早期肺康复治疗明显缩短了病人机械通气时间及ICU住院时间(P<0.05),同时也明显减少了病人住院费用,对病人预后及生活自理能力有很大改善。
4 小结
以护士为主导的早期肺康治疗复能有效改善机械通气病人的膈肌功能,提高病人DTF,降低病人VIDD发生率和RSBI,降低VAP发生率和提高撤机成功率,缩短机械通气时间及ICU住院时间,且能充分体现护士的临床价值,展现出护士在多专科领域中的专业性。本研究为单中心研究,主要为呼吸系统重症疾病病人,且纳入样本量相对较少,存在一定的局限性,还需进行进一步的大样本量多中心研究。
