子宫内膜不典型增生及子宫内膜癌患者保留生育功能后曼月乐维持治疗的疗效分析
2021-08-19单莹金滢蔡艳尹婕李艳顾宇王巍潘凌亚
单莹,金滢,蔡艳,尹婕,李艳,顾宇,王巍,潘凌亚*
(1.中国医学科学院 北京协和医学院 北京协和医院妇产科,国家妇产疾病临床研究中心,北京 100730;2.北京肿瘤医院,北京 100142)
子宫内膜癌(endometrial cancer,EC)是发达国家目前最常见的女性生殖系统恶性肿瘤,2012年世界范围内有527 600例妇女诊断为EC[1],过去20年间EC在我国的发病率也逐渐增加,2003、2007及2014年EC发病率分别为5.33/10万、7.95/10万及9.61/10万[2]。尽管该病多发生于绝经后妇女,但仍有25%的患者诊断时尚未绝经,有3%~5%的患者诊断时小于40岁,这其中又有70%左右的患者尚未生育[3]。年轻患者的病理诊断多为高分化子宫内膜样癌,局限于粘膜内,5年无病生存率高达99.2%[4-6]。子宫内膜不典型增生(ACH)是EC的癌前病变,15%~75%会进展为EC[7],两种病变也可能同时存在[8]。
ACH/EC的标准治疗方式是子宫切除,但对于有生育计划者并非理想选择。由于年轻的ACH/EC患者预后很好,对于有强烈生育愿望的年轻患者应考虑保留生育功能。近些年,保留生育功能的治疗方法被证实安全有效,如应用大剂量孕激素、GnRH-a、来曲唑等[9-11]。约75%~85%的ACH患者和50%~75%的早期EC(EEC)患者保守治疗有效[12]。同时ACH/EEC患者也有着较好的生育结局,妊娠率为30%左右[13]。
虽然很多年轻的ACH/EEC患者完成了生育,但仍有约1/4的患者出现疾病复发[14]。有文献报道复发的危险因素包括年龄、肥胖、保守治疗时间长等[15-16]。对于保守治疗获得完全缓解(CR)的患者,应考虑维持治疗[17]。维持治疗方法包括给予小剂量周期性孕激素,口服避孕药,或放置曼月乐。与口服药物相比,曼月乐使用相对方便,依从性好,这一优点对于年轻患者非常重要。通常情况下,肿瘤医生会在患者有生育计划时取出曼月乐。但是,很多患者需要通过体外受精-胚胎移植(IVF-ET)助孕,促排卵前减重可能需要较长时间,而且促排卵过程中过高的雌激素暴露、没有孕激素拮抗保护子宫内膜,取环后可能会导致肿瘤复发。本研究通过回顾性分析曼月乐用于保留生育功能患者维持治疗的效果,首次提出在患者有生育计划后以及IVF期间可以继续使用曼月乐维持治疗,直至胚胎移植前取出以降低复发风险。
资料与方法
一、研究对象
回顾性分析2003年1月至2020年6月北京协和医院收治的ACH/EEC患者的临床资料。入组标准:(1)年龄小于40岁,有强烈保留生育功能的愿望;(2)诊断为ACH或EEC;(3)磁共振(MRI)检查提示病变局限于内膜;(4)给予大剂量孕激素保守治疗获得CR后放置曼月乐作为维持治疗;(5)没有孕激素用药禁忌;(6)签署知情同意书。排除标准:(1)大剂量孕激素治疗未能达到CR;(2)使用GnRH-a或来曲唑获得CR;(3)拒绝使用曼月乐作为维持治疗。
二、研究方法
收集患者的临床及病理资料。患者给药方式:每天给予醋酸甲羟孕酮(MPA)160~320 mg或醋酸甲地孕酮(MA)250~500 mg。终止曼月乐维持治疗的指征:(1)疾病复发(即病理证实再次发生ACH/EEC);(2)患者希望自然怀孕;(3)IVF成功,胚胎移植前;(4)患者拒绝继续维持治疗;(5)发生严重不良反应。随诊期间每3~4个月进行妇科检查、阴道超声检查及肿瘤标记物检测;所有患者每年进行1次宫腔镜子宫内膜活检评估,除外疾病复发。末次随诊时间:2020年9月。
达到CR时间即从大剂量孕激素治疗开始至CR所需的时间;维持治疗时间即曼月乐放置时间;无复发间期(recurrence-free interval,RFI)指从CR维持治疗开始到疾病复发的时间间隔;额外保护时间指IVF患者有生育计划后继续曼月乐维持治疗的时间。
三、统计学方法
通过Kaplan-Meier统计分析患者无复发生存率(recurrence-free survival,RFS),使用log-rank检验比较组间差异,同时采用cox多变量分析复发危险因素。P<0.05表示差异具有统计学意义。
结 果
一、纳入患者的整体情况
共151例患者满足入组条件纳入统计分析。患者平均年龄(31.9±4.9)岁(16~40岁),平均体质量指数(BMI)(26.1±4.6)kg/m2(17.6~34.8 kg/m2)。116例(76.8%)未生育,PCOS患者34例(22.5%)。病理诊断为ACH和EEC的患者分别为95例(62.9%)和56例(37.1%)。大剂量孕激素治疗达到CR的平均时间为(8.1±3.3)个月(3.1~18.6个月),其中22 例(14.6%)患者孕激素治疗达到CR的时间超过12个月;平均维持治疗时间(27.2±22.0)个月(1.83~140.0个月),平均随诊时间(35.6±22.1)个月(6.5~140.0个月)。15例(9.9%)患者出现复发。纳入患者均未发生严重不良反应,没有患者因不良事件取出曼月乐。
二、纳入患者曼月乐维持治疗后的妊娠及复发情况
达到CR后有53例(35.0%)患者试孕,98例未试孕,平均曼月乐维持治疗时间分别为(15.6±13.1)个月(1.8~60.9个月)和(33.5±23.3)个月(3.5~140.0个月)。在53例试孕患者中,38例选择IVF-ET,15例选择取环自然试孕。IVF-ET组38例患者获得曼月乐的额外保护时间平均为(11.5±10.9)个月(2.0~60.9个月),其中9例(24.7%)因IVF失败而保留曼月乐,额外保护时间为(18.2±17.4)个月。67.9%(36/53)的患者2年内取出曼月乐,IVF-ET组26例,自然妊娠组10例。试孕患者的总妊娠率为35.8%(19/53),IVF-ET组34%(13/38),自然妊娠组为40%(6/15)。
151例患者的中位随诊时间为35.6个月(6.5~140.0个月),复发仅15例,曼月乐维持治疗复发率9.9%(15/151),复发患者RFI平均为14.3个月(5.8~22.5个月)。5年无复发生存率为85.3%(图1)。多囊卵巢(PCO)、肥胖(BMI>30 kg/m2)、达到CR时间长(>12个月)的患者无复发生存率(RFS)明显降低(图2~4)。
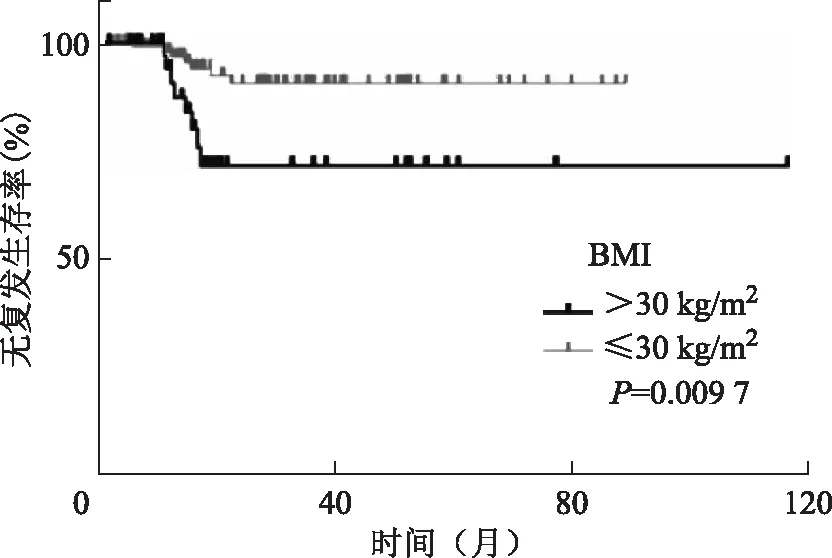
图2 151例维持治疗患者BMI和无复发生存率的关系
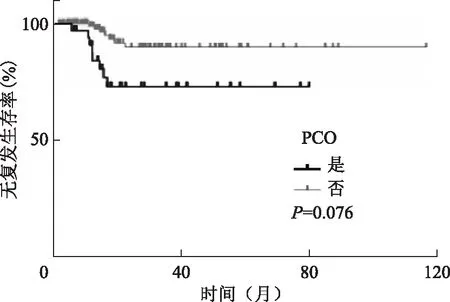
图3 151例维持治疗患者PCO和无复发生存率的关系

图4 151例维持治疗患者达到CR时间和无复发生存率的关系
三、RFS的影响因素分析
使用cox变量分析评估临床病理因素(年龄、BMI、未产妇、PCO、组织学类型和达到CR时间)与RFS之间相关性,结果发现BMI、PCO、达到CR时间>12个月与RFS显著相关(P<0.05)。多变量cox回归分析显示,BMI≥30 kg/m2、PCO和CR时间>12个月是维持治疗中影响RFS的预后因素(表1)。所有15例复发患者目前仍在保守治疗中,没有患者死亡。
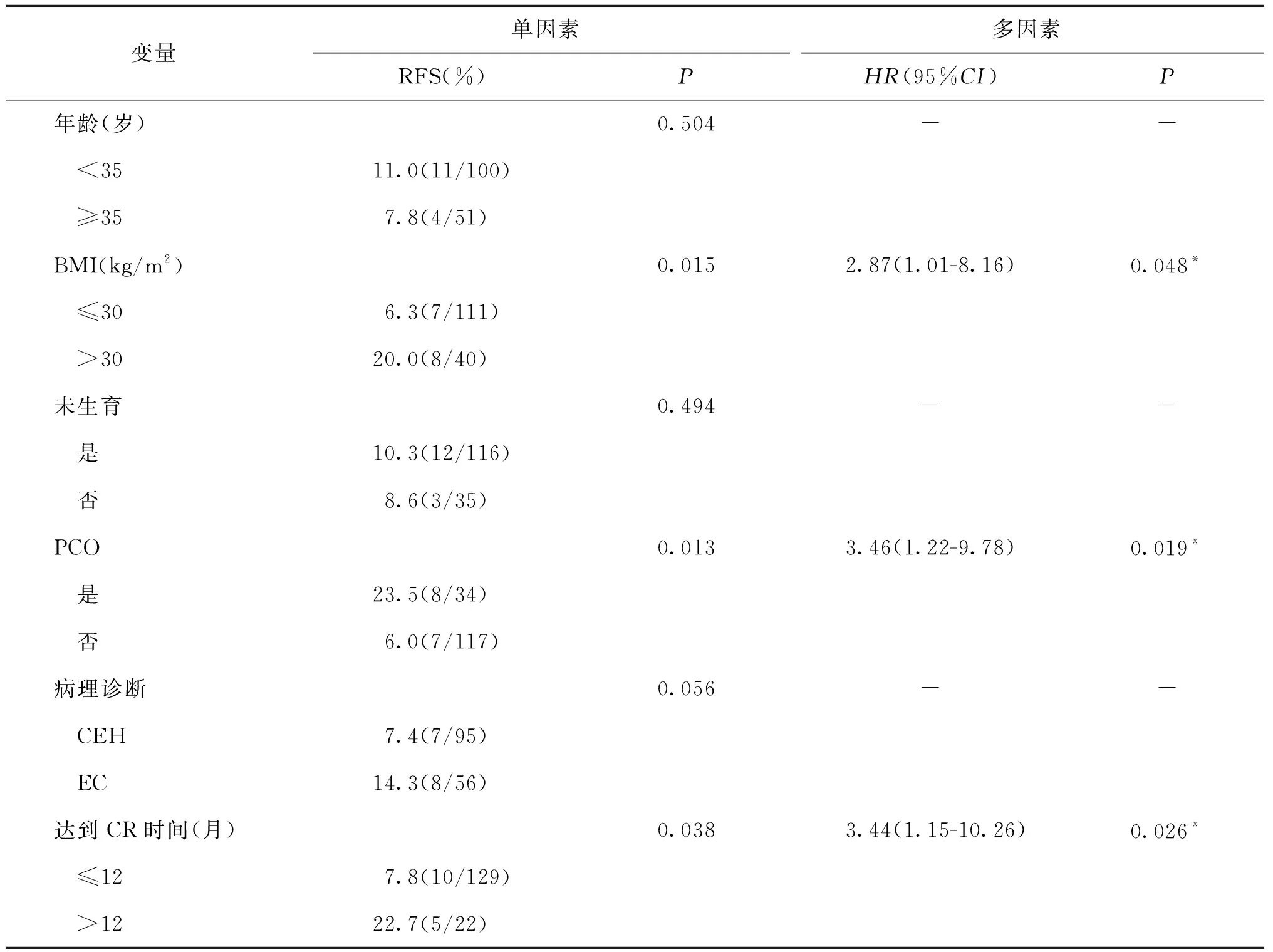
表1 RFS的单变量和多变量cox 回归分析
讨 论
现阶段年轻的ACH/EEC患者保留生育功能的治疗已经得到较为广泛的应用,许多患者通过这一方式实现了生育愿望。由于各种原因,许多患者在获得CR后不得不推迟受孕,选择维持治疗。本回顾性研究首次评估了曼月乐用于ACH/EEC患者保守治疗后维持治疗的疗效;并首次提出在IVF-ET患者中,移植前使用曼月乐作为额外保护以延长维持治疗时间。
对于推迟受孕的患者应考虑维持治疗[11,16,18],维持治疗方法包括给予低剂量孕激素、口服避孕药和放置曼月乐。在我们目前的研究中,151例患者接受了曼月乐维持治疗,平均维持时间为27.2个月。平均随访约3年,复发率为9.9%(15/151)。而文献报道中,没有维持治疗的患者,大剂量孕激素治疗后的复发率高达20%~46%[19-21]。文献报道中相对较高的复发率可能是因为潜在原因的持续存在导致[22],即暴露于过多的没有被拮抗的雌激素环境中。而当曼月乐作为维持性治疗时,可以长期持续地对抗雌激素作用,保护子宫内膜。本研究纳入的患者中,直到末次随诊,仍有2/3(98/151)的患者因为各种原因(如经济原因、未婚)没有试孕,平均维持治疗时间已经接近3年(33.5个月)。而且对于这些患者,继续维持治疗的时间仍然不确定,与其他口服药物维持治疗相比,曼月乐使用相对方便,依从性和耐受性增高,非常适用于短期内没有生育计划的患者。
对于有生育计划的患者,通常是当患者有生育计划时,妇科肿瘤医生取出曼月乐,并将计划IVF-ET妊娠的患者转诊给辅助生殖医生。而本研究中我们推迟了取环时间,继续曼月乐维持治疗直至ET前,这段时间,患者获得了平均11.5个月(2.0~60.9个月)的额外保护,这意味着从有生育计划开始到获得可以移植的胚胎,几乎需要一年时间。移植前准备期较长主要原因有两个:首先,子宫内膜病变患者肥胖比例高,由于肥胖妇女成熟卵母细胞的数量减少、质量下降,受精率降低,可供移植的胚胎数量减少或质量较差[23-30],为了提高IVF的成功率,许多超重患者需要在进入IVF周期前改变生活方式减肥,这可能需要数月或更长时间;第二,有些患者在IVF失败后由于各种原因(如经济、离婚、伴侣原因等)会推迟再次试孕时间。本研究中就有9名患者IVF失败后没有取环,继续曼月乐维持治疗,这些患者获得了更长时间[(18.2±17.4)个月]的额外保护。考虑到IVF期间患者体内过高的雌激素水平缺乏孕激素拮抗,可能会增加复发风险[31],况且有些患者可能需要多次IVF才能获得可供移植的胚胎,因此如果在患者有生育计划时即取出曼月乐,移植前复发的风险升高。因此,我们建议这期间继续保留曼月乐提供额外保护。
尽管大部分患者结局很好,仍有15例复发。在cox回归模型中,肥胖(BMI≥30 kg/m2)、PCO和达到CR时间过长(>12个月)是复发的3个危险因素。在没有维持治疗的情况下,不同研究分别报道过这3个因素与复发有关[16,32-34],理论上,曼月乐维持治疗不改变复发的危险因素,仅通过拮抗雌激素降低复发风险。我们的研究首次分析了曼月乐维持治疗期间疾病复发与这3个因素相关。由于肥胖和多囊卵巢综合征都会导致内源性雌激素过量,降低维持治疗的效果[34-35],因此在治疗和随访期间应反复强调健康的生活方式和体重管理的重要性。此外,达到CR时间过长(>12个月)则表明患者对孕激素治疗相对不敏感,预后更差[36],因此强烈建议这些患者在达到CR后尽早完成生育。
子宫内膜病变保守治疗的最终目标是生育。CR后应鼓励患者尽早试孕。保守治疗后妊娠率在文献报道中差异很大,从7%~42%不等[8,37],Gunderson等[12]的荟萃分析中,孕激素治疗后的妊娠率为35.7%(78/218)。在我们的研究中,共53例患者试孕,妊娠率为35.8%(19/53),与文献报道相比处于较高水平。虽然曼月乐在提供额外保护的同时抑制子宫内膜生长,导致取环后内膜相对较薄,但并未显著影响妊娠率。
综上,综合考虑治疗效果和妊娠结局,我们建议使用曼月乐作为要求保留生育功能的ACH/EEC患者接受大剂量孕激素治疗后的维持治疗,对于希望通过IVF-ET受孕的患者,曼月乐可以在IVF期间对子宫内膜提供额外保护,可以提供维持治疗直至胚胎移植前取出。但是也应注意到本研究有一些局限性。首先,这是一项单中心回顾性研究,仅纳入了大剂量孕激素保守治疗的患者,其他方法如GnRH-a治疗后维持治疗的疗效尚不清楚。第二,IVF-ET组患者选择了维持治疗就失去了自然妊娠的机会,尽管这些患者多数存在排卵障碍或不孕。第三,需要更大样本量和更长期的随诊进一步验证研究结果。
